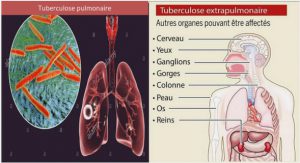
DEFINITION DE LA TUBERCULOSE PULMONAIRE
La tuberculose pulmonaire se définit comme étant une maladie infectieuse transmissible des poumons, causée par un bacille découvert en 1882 par Robert KOCH, d’où son nom de « bacille de KOCH » ou BK. Selon l’OMS, un cas de tuberculose pulmonaire à frottis positif (TPM+)est :
– soit une tuberculose pulmonaire avec des bacilles acido-alcoolo-résistants retrouvés par microscopie directe dans au moins deux échantillons d’expectoration donnés par le malade ;
– soit une tuberculose pulmonaire avec des bacilles acido-alcoolo-résistants retrouvés par microscopie dans au moins un échantillon d’expectoration donné par le malade et des anomalies radiologiques évocatrices d’une tuberculose pulmonaire ;
– soit une tuberculose pulmonaire avec des bacilles acido-alcoolo-résistants retrouvés par microscopie dans au moins un échantillon d’expectoration donné par le malade et Mycobactérium tuberculosis mis en évidence par culture sur cet échantillon
RAPPELS HISTORIQUES DE LA TUBERCULOSE (6) (7) (8) (9)
La phtisie tuberculeuse existait à l’époque néolithique comme en témoigne la découverte de forme osseuse de tuberculose ; et l’on en trouve trace dans l’Egypte pharaonique, l’Inde antique et l’Extrême-Orient. En 1819,dans son «Traité d’auscultation médiate», Théophile René Marie LAENNEC a établi que la tuberculose était une maladie qui pouvait atteindre différentes parties de l’organisme. En 1882, Robert KOCH identifia le bacille de la tuberculose. La première tuberculine fut préparée par KOCH en 1892 et proposée comme traitement de la tuberculose. Il avait gardé secrète la composition de ce qui n’était qu’un filtrat concentré obtenu à partir de cultures en bouillon du bacille de KOCH (BK). L’utilisation de la tuberculine comme traitement fut évidemment un échec. En 1909, la tuberculine a été utilisée par injection intra-dermique (c’est le test de Charles MANTOUX) pour mettre en évidence une allergie aux bacilles tuberculeux, c’est le début des réactions cutanées tuberculiniques d’importance capitale dans la détection de l’infection tuberculeuse. En 1921, le médecin Albert CALMETTE et le vétérinaire Camille GUERIN ont découvert le vaccin contre la tuberculose: le vaccin BCG (Bacille de CALMETTE-GUERIN) Jusqu’aux années 1950, les traitements antituberculeux furent lourds et souvent inefficaces. La chimiothérapie antituberculeuse apparaît à la fin de la seconde Guerre mondiale. Ainsi, WAKSMAN et son équipe ont découvert en 1944 la streptomycine, inaugurant l’ère de la chimiothérapie antituberculeuse. En 1952 fut découvert l’isoniazide. En 1969, la rifampicine conféra au traitement antituberculeux son profil actuel ; L’ethambutol ne fut disponible en France qu’en 1970, bien que sa découverte aux Etats-Unis date de 1961 ; Le pyrazinamide a été découvert par KURSHNER en 1952. A Madagascar, c’est vers 1900 que FONTOYNONT signalait la présence de quelques cas de tuberculose. En 1926, la vaccination par voie buccale d’un enfant Malgache fut pratiquée par ROBIC. La lutte antituberculeuse à Madagascar a vu le jour en 1950. En 1962, le Ministère de la Santé publique et de la population, dirigé par le Docteur RAVOAHANGY Andrianavalona a mis en place une campagne de vaccination de masse par le BCG dans le but d’une bonne prévention. En 1975, le premier projet du programme de lutte antituberculeuse a vu le jour, dont l’objectif est l’intégration de la lutte antituberculeuse dans les formations sanitaires périphériques. L’an 1991 est marqué par la réactivation du programme national de lutte contre la tuberculose, et ce n’est qu’en 1996 que le manuel du programme national de lutte contre la tuberculose a fait sa parution ainsi que les modules de formation des centres de diagnostic et de traitement (CDT) en gestion de la tuberculose.
La stratégie de lutte contre la tuberculose
La stratégie de lutte contre la tuberculose se résume successivement comme suit :
– dépister les tuberculoses pulmonaires bacillifères, sources d’infection, en mettant en place les centres de diagnostic de la tuberculose, ensuite le suivi des cas au microscope ;
– traiter les tuberculoses pulmonaires de façon à stériliser les sources d’infection ;
– appliquer la stratégie DOTS (Direct Observed Treatment Short ou Traitement court directement supervisé) pour vérifier la prise régulière des médicaments pendant les deux premiers mois du traitement ;
– protéger par le vaccin BCG les nouveaux nés dans le cadre du Programme Elargi de Vaccination (PEV) ;
– instaurer une chimioprophylaxie pour les enfants de moins de 6 ans en contact avec un malade TPM+ ; organiser la formation du personnel ;
– contrôler et réviser régulièrement (périodiquement et continuellement) le programme ;
– assurer l’I.E.C (Information – Education – Communication) des malades et de leur famille ;
– mettre en place un support logistique, en particulier l’approvisionnement en médicaments;
– adopter la gratuité de ces médicaments.
L’abandon
La tuberculose nécessite bel et bien beaucoup de patience, de volonté et d’abnégation de la part des malades. L’instabilité du taux d’abandon des tuberculeux, avec un taux moyen de 31,08%, constitue encore un phénomène dans lequel le monde médical se pose la question face à la gratuité du dépistage et du traitement de cette maladie. Selon les résultats obtenus, les plus victimes majoritaires de cette maladie sont surtout le sexe masculin. En général, le taux d’abandon diminue, sauf entre 2000-2001, ce taux augmentait parce que pendant cette période, par le recouvrement des coûts, les malades devaient payer les frais d’hospitalisation (500fmg/jour). Pendant la cure, plusieurs malades tuberculeux abandonnent leur traitement pour plusieurs raisons qui peuvent être liées au personnel de santé ou aux malades.
• Facteurs liés au personnel de santé
– Horaire de consultation non adapté,
– Accueil peu satisfaisant des malades à l’entrée du centre hospitalier,
– Longue attente des malades
– Trop peu de temps passé avec les malades
• Facteurs liés aux malades :
– La difficulté financière pour le déplacement vers le CDT,
– La reprise d’habitude toxique (tabac, cannabis, alcool,…),
– Les déplacements temporaires dans une autre localité pendant un trimestre ou plus,
– L’amélioration des signes cliniques (36) avec les contrôles des examens bacilloscpiques négatifs,
– Les problèmes socioéconomiques de la vie quotidienne face à la pauvreté qui touche la majorité de la population.
CONCLUSION
La tuberculose, en tant que maladie contagieuse reémergente, constitue un problème mondial et Madagascar n’est pas en reste sur cette situation déplorable. En ce qui concerne l’incidence tuberculeuse constatée pendant 10 ans au CHU du Fenoarivo, il s’agit d’une maladie atteignant surtout la population active dont l’âge est compris entre 15 à 44ans et à majorité de sexe masculin. Les malades résident surtout à Antananarivo et environs, mais quelques-uns viennent des provinces du pays. Le seul diagnostic de certitude de la tuberculose pulmonaire consiste à la recherche des bacilles tuberculeux dans les crachats. Le dépistage et le traitement sont gratuits mais le traitement nécessite un certain temps. A partir de l’étude rétrospective effectuée dans le CHU Fenoarivo, nous avons constaté que le taux de mortalité des tuberculeux ne cesse de diminuer. En outre, le taux de guérison augmente très lentement. Et pourra encore s’améliorer avec la décentralisation de la lutte et le progrès du personnel sur le plan technique et social. Le PNLT a fixé des objectifs avec un taux de guérison de 85%, la réduction de la défaillance au traitement à moins de 10% et la diminution du taux de létalité à 5% Pour atteindre ces objectifs, il faudra mettre en œuvre des mesures d’accompagnement d’ordre culturel, social et économique. L’Etat comme la communauté au sens large du mot auront un grand rôle à jouer en la matière.
|
Table des matières
INTRODUCTION
PREMIERE PARTIE : CONSIDERATIONS GENERALES
1- DEFINITION DE LA TUBERCULOSE PULMONAIRE
2- RAPPELS HISTORIQUES DE LA TUBERCULOSE
3- EPIDEMIOLOGIE
3-1 Dans le monde
3-2 Dans les pays industrialisés
3-3 Dans les pays en développement
3-4 A Madagascar
3-4-1 Les indicateurs utilisés pour la LAT
3-4-2 La tuberculose à Madagascar
3-5 Agent pathogène
3-6 Transmission
4- DIAGNOSTIC ET METHODE DE DEPISTAGE
4-1 Diagnostics cliniques
4-1-1 Aspects cliniques
4-1-2 Les accidents révélateurs
4-1-3 Les signes extra-pulmonaires
4-2 Diagnostics radiologiques
4-3 Anatomie pathologie
4-3-1 Macroscopique
4-3-2 Microscopique
4-4 Autres méthodes de diagnostics
4-4-1 Le prélèvement
4-4-2 Les cultures
4-4-3 Test tuberculinique
5- PROGRAMME DE LUTTE CONTRE LA TUBERCULOSE
5-1 Le programme national de lutte anti-tuberculeuse à Madagascar
5-2 La stratégie de lutte contre la tuberculose
5-3 Les structures du programme
5-3-1 Au niveau central
5-3-2 Au niveau régional
5-3-3 Au niveau du district
5-3-4 Au niveau du Centre de Traitement et de Diagnostic (CD)
5-3-5 Au niveau du CSB identifié comme centre de traitement (CT)
6- TRAITEMENT
6-1 Le principe du traitement
6-2 Les bases du traitement
6-3 Les catégories des tuberculeux
6-4 Les schémas thérapeutiques
6-4-1 Les médicaments essentiels anti-tuberculeux selon l’OMS et le PNLT
6-5 Les régimes thérapeutiques
6-5-1 Traitement des nouveaux cas (TPM+, TPM-, TE )
6-5-2 Le régime de retraitement
6-6 Le lieu de traitement
6-7 Traitement préventif des enfants de moins de six ans
7-TUBERCULOSE ET VIH
DEUXIEME PARTIE : ETUDE PROPREMENT DITE
1- CADRE D’ETUDE
2- MATERIELS ET METHODES D’ETUDE
2-1 Matériels d’étude
2-2 Méthodes d’étude
2-2-1 Critères d’inclusion
2-2-2 Critères d’exclusion
2-3 Les paramètres d’étude
3- RESULTATS
3-1 Age des malades
3-2 Sexe des malades
3-3 Répartition selon les provenances des malades
3-4- Répartition annuelle de malades selon la catég
3-4-1 Répartition annuelle des nouveaux cas
3-4-2 Répartition annuelle des rechutes
3-4-3 Répartition annuelle des échecs
3-4-4 Répartition annuelle des reprises
3-5 Résultats des traitements selon la tranche d’âge
3-6 Résultats des traitements selon le sexe
3-7 Résultats des traitements selon les provenances
3-8 Résultats du traitement de chaque catégorie des malades TPM+
3-8-1 Nouveaux cas
3-8-2 Rechutes
3-8-3 Echecs
3-8-4 Reprises
3-9 La guérison
3-10 Le traitement terminé
3-11 L’échec
3-12 Le décédé
3-13 L’abandon
3-14 Le transfert
TROISIEME PARTIE : COMMENTAIRES, DISCUSSIONS, SUUGGESTIONS
1- L’âge
2- Le sexe
3- La provenance
4- La guérison
5- Le traitement terminé
6- L’échec
7- La mortalité
8- L’abandon
9- Le transfert
SUGGESTIONS
CONLUSION
BIBLIOGRAPHIE
Télécharger le rapport complet