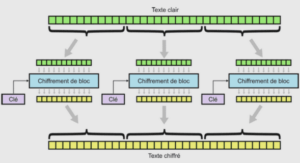
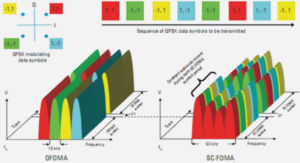
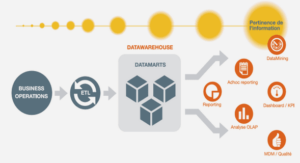
Pathologie
Une infection par le virus Zika occasionne des symptômes variés d’un patient à l’autre. Chez l’adulte, environ 80% des personnes atteintes seront asymptomatiques.
La période d’incubation moyenne du virus est de 5,9 jours et l’apparition d’anticorps dans le sang a lieu 9,1 jours suivant l’infection. Les personnes présentant des symptômes ont, dans la majorité des cas, une fièvre, une éruption cutanée, des douleurs articulaires, une conjonctivite, des démangeaisons, des douleurs musculaires et des céphalées.
La maladie se résout d’elle-même, après quatre à sept jours suite à l’apparition des symptômes et n’est pas assez sévère pour occasionner une hospitalisation. Dans de rares cas, un syndrome de Guillain-Barré peut se développer suite à l’infection par le virus Zika. Ce syndrome d’origine auto-immunitaire survient suite à l’atteinte des axones et des filaments de myéline des neurones par des anticorps. Il n’y aurait pas ou peu d’implication cellulaire directe dans ce syndrome. Le syndrome de Guillain-Barré se caractérise par une faiblesse musculaire généralisée et dégénérative qui va atteindre son plus fort degré autour de 4 semaines après le début des symptômes. L’atteinte des nerfs commence généralement par les jambes et va occasionner une perte des réflexes. En conséquence, le patient aura une incapacité de marcher et avec le développement du syndrome, il pourrait développer une paralysie faciale,.
Une corrélation a été établie entre l’éclosion de virus Zika dans un territoire et une augmentation du taux de syndrome de Guillain-Barré dans la population. De plus, une étude a confirmé que le virus Zika peut provoquer le développement d’un syndrome de Guillain-Barré environ 6 jours suivant le début des symptômes de l’infection virale. Il peut y avoir d’autres complications d’ordre neurologique suite à une infection par le virus Zika, comme une myélite aigüe. Une autre complication possible, observée chez un homme d’âge avancé, est la méningoencéphalite causée par le virus Zika.
L’immunité innée
L’immunité innée est la composante du système immunitaire qui est toujours présente chez les individus sains. Cette composante est prête à répondre rapidement à une agression. L’immunité innée se compose à la fois de facteurs cellulaires et de facteurs solubles.
Les facteurs cellulaires incluent les cellules phagocytaires, comme les neutrophiles, les monocytes, les macrophages et les cellules dendritiques. On y retrouve également les cellules NK, les mastocytes, les basophiles et les éosinophiles. Ces cellules sont les premières à réagir à une infection et vont se coordonner avec l’immunité adaptative pour optimiser la réponse immunitaire globale. Dans les facteurs solubles de l’immunité innée, on retrouve toutes les protéines du complément qui vont faire la lyse des microorganismes ou qui facilitent l’élimination des pathogènes ayant envahi l’organisme par des cellules phagocytaires. Afin de détecter les pathogènes qui envahissent l’organisme, le système immunitaire utilise des récepteurs pour identifier la présence de molécules conservées chez les microorganismes.
L’ensemble de ces récepteurs est regroupé sous le nom de récepteurs de reconnaissance de motifs ou Pattern Recognition Receptor (PRR). Un sous-groupe de ces récepteurs est les Toll-Like Receptor (TLR). Ces TLRs peuvent reconnaître plusieurs composants de bactéries, de mycètes, de protozoaires et de virus. Plus précisément, les TLRs peuvent reconnaître certaines protéines de l’enveloppe virale, l’acide ribonucléique double brin, certains motifs de phosphorylation de l’ADN simple brin et des ARNs simple brin riches en guanosine ou en uridine.
Comme plusieurs de ces récepteurs peuvent reconnaître des molécules similaires à celles de l’hôte, la localisation des TLRs est importante pour éviter une réaction auto-immunitaire. C’est pourquoi plusieurs des TLRs reconnaissant des molécules d’origine virale se retrouvent dans des endosomes. Ainsi, ils peuvent détecter les molécules d’origine virale sans réagir avec les molécules similaires de l’hôte.
Monocytes et macrophages
Les monocytes peuvent circuler dans le sang et se déplacer dans les tissus. Lorsque les monocytes pénètrent dans les tissus suite à la détection de signaux signalant la présence d’un danger, ils se différencient en cellules dendritiques ou en macrophages. Le macrophage est capable de survivre pendant plusieurs semaines dans son nouvel environnement.
Le macrophage n’est pas une cellule différente du monocyte, mais est plutôt à un stade différent de différenciation de la même lignée cellulaire. Les macrophages se retrouvent dans plusieurs tissus sains du corps humain sous forme de macrophage résidents.
On en retrouve dans le cerveau sous forme de microglie, dans la peau, dans le tissu cardiaque et dans d’autres tissus du corps. Les macrophages tissulaires ont des origines variées. Ils peuvent provenir du sac vitellin, du foie foetal ou de la moelle osseuse. Les macrophages d’origine foetale ont souvent des capacités prolifératives qui leur permettent de conserver une présence dans les tissus durant toute la vie de l’hôte.
|
Table des matières
1.INTRODUCTION
1.1 LE VIRUS ZIK
1.1.1 Historique et éclosion
1.1.2 Transmission
1.1.3 Pathologie
1.1.4 Le génome viral
1.1.5 Les protéines virales
1.1.6 La structure du virion
1.1.7 Cycle de réplication
1.1.8 Les cellules cibles connues
1.2 LE SYSTÈME IMMUNITAIRE
1.2.1 L’immunité innée
1.2.2 Monocytes et macrophages
1.2.3 Fonctions antimicrobiennes du macrophage
1.2.4 Interférons et cytokines antivirales
1.2.5 Immunité adaptative
1.3 LE VIH-1
1.3.1 Génome et protéines
1.3.2 Cycle viral
1.3.3 Co-infection
2.HYPOTHÈSES ET OBJECTIFS DE RECHERCHE
3.MATÉRIEL ET MÉTHODES
3.1 VIRUS UTILISÉS ET AMPLIFICATION
3.1.1 Zika
3.1.2 VIH-1
3.2 ANALYSE DE LA PRODUCTION VIRALE
3.3 ISOLEMENT DES CELLULES
3.3.1 Cellules NK
3.3.2 Lymphocytes T CD4+
3.3.3 Monocytes
3.3.4 Neutrophiles
3.3.5 Macrophages
3.4 INFECTION DES CELLULES
3.5 QUANTIFICATION DE L’ARN VIRAL DANS LES CELLULES
3.5.1 Extraction d’ARN
3.5.2 qRT-PCR
3.6 TRANSFERT VIRAL ENTRE LES NEUTROPHILES ET LES MDMS
3.7 MICROSCOPIE À FLUORESCENCE
3.8 TEST DE VIABILITÉ
3.10 ELISA
3.11 EFFET DU VIH-1 SUR LE VIRUS ZIKA
3.12 EFFET DU VIRUS ZIKA SUR LE VIH-1
3.13 ANALYSE STATISTIQUE
4.RÉSULTATS
4.1 SUSCEPTIBILITÉ DES CELLULES AU VIRUS ZIKA
4.1.1 Monocytes
4.1.2 Lymphocytes T CD4+
4.1.3 Cellules NK
4.1.4 Macrophages
4.2 TAUX D’INFECTION DES MDMS PAR LES DIFFÉRENTES SOUCHES DU VIRUS ZIKA
4.3 EFFET DE L’INFECTION DES CELLULES SUR LEUR VIABILITÉ
4.3.1 Modulation du métabolisme cellulaire suite à une infection par le virus Zika
4.3.2 Observation en microscopie de cellules infectées
4.4 TRANSFERT VIRAL ENTRE DIFFÉRENTES CELLULES IMMUNITAIRES
4.5 IMPACT DE L’AUTOPHAGIE SUR LA RÉPLICATION VIRALE
4.6 INTERACTION ENTRE LE VIH-1 ET LE VIRUS ZIKA DANS LES MDMS
4.6.1 RÔLE DE L’INTERFÉRON DE TYPE I DANS L’INFECTION PAR LE VIRUS ZIKA
4.7 EFFET DU VIRUS ZIKA SUR LE VIH-1
4.8 INHIBITION DE LA SIGNALISATION DES RÉCEPTEURS DE L’INTERFÉRON
5.DISCUSSION
5.1 CELLULES SUSCEPTIBLES À L’INFECTION
5.1.1 Macrophages
5.2 IMPLICATION DE L’AUTOPHAGIE SUR L’INFECTION
5.3 EFFET DU VIRUS ZIKA SUR LE VIH-1
5.4 EFFET DU VIH-1 SUR LE VIRUS ZIKA
5.5 RÔLE DE L’INTERFÉRON DANS L’INFECTION
6.CONCLUSION
BIBLIOGRAPHIE
![]() Télécharger le rapport complet
Télécharger le rapport complet