Télécharger le fichier pdf d’un mémoire de fin d’études
Parcours au sein de l’observatoire de la fertilité
Chaque femme a été adressée par son oncologue dans le service de préservation de la fertilité du CHRU de Lille. Elles ont été reçues en consultation d’onco-fertilité et ont bénéficié d’informations concernant la toxicité de la chimiothérapie sur la réserve ovarienne, le risque d’altération de la fertilité et d’insuffisance ovarienne prématurée à long terme. Depuis 2015, il est proposé aux femmes de 35 ans et moins l’équivalent d’une hémi-ovariectomie par de larges biopsies corticales pour CTO avant le début de la chimiothérapie néo-adjuvante, avec informations sur la technique chirurgicale ainsi que sur les risques de complications per – et post-opératoire. La possibilité de greffe ovarienne ultérieure pour restaurer la fertilité était expliquée, sous réserve d’une analyse anatomopathologique, immunologique et génétique compatible et favorable à la greffe (absence de cellule tumorale, ou mutation ou métastase).
Les femmes étaient incluses dans l’observatoire quelle que soit leur décision concernant le prélèvement ovarien. Une information concernant les consultations de suivi, les prélèvements biologiques, et la surveillance échographique après traitement leur a été délivrée. Leur consentement a été recueilli.
Population étudiée
Les critères d’inclusion pour le prélèvement ovarien en vue de CTO étaient :
‐ Age ≤ 35 ans.
‐ AMH ≥ 8 pmol/l.
‐ Cancer du sein non-métastatique avec indication de chimiothérapie néo-adjuvante.
‐ TEP-TDM négatif.
Chaque femme préservée était ensuite appariée sur l’âge (± 3 ans ; 1/1) à une femme de l’observatoire en situation néo-adjuvante, et n’ayant pas accepté ou bénéficié de PF par CTO.
Suivi longitudinal de la fonction ovarienne avant, pendant et après la chimiothérapie
Chaque femme, préservée ou non bénéficiait du protocole de suivi de l’observatoire de la fertilité dont les modalités sont illustrées dans la figure 1. Un suivi en consultation à différents temps était alors organisé au cours duquel des prélèvements biologiques et une échographie pelvienne étaient réalisés : Avant la première cure de chimiothérapie, avant la quatrième cure de chimiothérapie, après la dernière cure de chimiothérapie puis à trois mois, six mois, et douze mois post chimiothérapie (figure 1).
Lors de la première consultation un bilan de réserve ovarienne était réalisé comprenant l’AMH, la FSH, chez des femmes ayant interrompu leur contraception orale avant la chimiothérapie, et le compte de follicules antraux (CFA).
Puis l’AMH était dosée lors de chaque consultation aux différents temps du suivi par le dosage automatisé Access Dxi (B13127, Beckman Coulter®). Il est important de préciser que l’AMH initiale dans le groupe préservé était dosée avant le prélèvement de tissu ovarien.
Un suivi échographique par compte folliculaire était réalisé à douze mois après la fin de la chimiothérapie avec un appareil d’échographie Voluson E8 Expert (General Electric Systems, VELIZY, France) à l’aide d’une sonde intra-vaginale de 5 à 9 MHz. Chaque follicule de diamètre compris entre 2 et 9 mm a été pris en compte.
Lors de chaque consultation, la présence ou l’absence de cycles menstruels étaient évaluée.
Prélèvement et cryoconservation de tissu ovarien
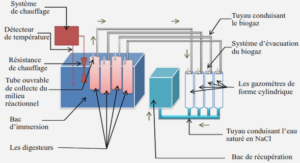
L’intervention chirurgicale se déroulait au bloc opératoire, en ambulatoire, et consistait à prélever de larges biopsies de cortex ovarien par abord coelioscopique sous anesthésie générale [25]. Une fois prélevé au bloc opératoire, les fragments de tissu ovarien était mis dans un tube stérile contenant un milieu de culture Leibowitz et étaient transportés rapidement jusqu’au laboratoire dans la glace pour maintenir une température à 4°C afin de limiter l’ischémie. La médulla ovarienne était retirée afin de ne conserver que le cortex le plus fin possible. Le cortex était ensuite découpé sous forme de fragments (carrés ou rectangulaires) de 0.5 à 1 cm de côté, et 1 mm d’épaisseur. Chaque fragment était congelé selon un protocole de congélation lente. La température descendait progressivement jusqu’à – 150 degrés puis immersion dans l’azote liquide et stockage en container cryogénique [23][26].
Toutes les lames n’avaient été lues que par un seul opérateur. Un fragment était envoyé en analyse anatomopathologique afin d’établir la densité folliculaire et vérifier l’absence de cellule tumorale.
Objectif principal
L’objectif principal de notre étude était d’étudier et de comparer l’évolution longitudinale des taux sériques d’AMH entre le groupe préservé et non préservé, avant pendant et jusqu’à 12 mois après la fin de la chimiothérapie (figure 1) :
‐ Avant le début de la chimiothérapie (temps AMH0)
‐ Après la 3ème cure de chimiothérapie (temps C3)
‐ Après la dernière cure de chimiothérapie (temps C6)
‐ À 3 mois post chimiothérapie (temps 3M)
‐ À 6 mois post chimiothérapie (temps 6M)
‐ À 12 mois après la fin de la chimiothérapie (temps 12M).
Méthodologie statistique
Les variables quantitatives ont été exprimées en termes de moyenne ± déviation standard (DS), ou de médiane et d’intervalle interquartile [IQR]. La distribution a été vérifiée graphiquement et par le test de Shapiro-Wilk. Les variables catégorielles ont été exprimées par la fréquence et le pourcentage.
Les caractéristiques de base ont été comparées entre les femmes préservées et les femmes non préservées par un test du Chi-deux (ou par un test exact de Fisher) pour les variables catégorielles ; par un test t de Student ou un test U de Mann-Whitney pour les variables quantitatives, en fonction de leur distribution.
L’évolution du taux d’AMH a été comparée (après une transformation en log des valeurs d’AMH) entre les femmes préservées et non préservées par un modèle linéaire mixte (modèle à covariance pattern non structuré) pour tenir compte de la corrélation entre les mesures répétées d’une même femme. Le temps, le groupe et l’interaction temps*groupe ont été considérés comme des effets fixes. En cas d’interaction significative, des comparaisons post hoc intra groupe (entre la fin de la chimiothérapie et chaque mesure post chimiothérapie) et inter groupe (delta entre la fin de la chimiothérapie et chaque mesure post chimiothérapie) ont été réalisées.
Pour circonscrire le problème des valeurs manquantes dans le suivi une analyse par imputation multiple a été réalisée. Les données manquantes ont été imputées sous l’hypothèse « missing at random » en utilisant la méthode des équations chaînées avec m=20 imputations. Les variables quantitatives ont été imputées par la méthode « predictive mean matching method » et les variables qualitatives par des modèles de régression logistique (binomial, ordinale ou multinomial selon le nombre et ordre des modalités). La procédure d’imputation a été réalisée en utilisant les caractéristiques de baseline et les outcomes. Les estimations obtenues dans chaque jeu de données imputé ont été combinés à l’aide des règles de Rubin.
Les liens entre l’AMH de base et le nombre de fragments congelés et la densité folliculaire ont été étudiés par un coefficient de corrélation de Spearman.
Le niveau de significativité a été fixé à 5%. Les analyses statistiques ont été effectuées à l’aide du logiciel SAS (SAS Institute version 9.4).
Population étudiée
Au total 79 femmes ont été adressées pour PF avant chimiothérapie néo-adjuvante pour cancer du sein non métastatique. Six femmes ont été exclues car elles présentaient une insuffisance ovarienne prématurée ou une réserve ovarienne très altérée (≤ 8 pmol/l). Diagramme de Flux – Proposition de Préservation de la fertilité.
– Un pelvis adhérentiel.
– Une perdue de vue.
Une hémi-ovariectomie par de larges biopsies de cortex ovarien pour cryoconservation a été proposée à 73 femmes : 32 femmes (44%) ont souhaité bénéficier d’une CTO, mais une seule n’a pu être réalisée à cause d’un pelvis trop adhérentiel. Quarante et- une femmes ont refusé (56%), soit parce qu’elles n’avaient plus de projet parental, soit par refus du geste chirurgical jugé trop lourd ou trop invasif.
Une femme dans le groupe préservé a été perdue de vue et a donc été exclue des analyses statistiques.
Au total 30 femmes ayant bénéficié d’une PF par CTO et 30 femmes non préservées ont été inclues dans l’étude et appariées sur l’âge à plus ou moins 3 ans.
Concernant le protocole de chimiothérapie néo adjuvante, 90% (n=53) des femmes ont bénéficié d’une chimiothérapie par 3FEC100/3 Taxotère d’une durée de 18 semaines et 10% d’une chimiothérapie par 3FEC100/4Taxotère durant 21 semaines (n=6).
Devenir concernant les grossesses :
Sept femmes dans le groupe non préservé ont obtenu des grossesses spontanées, dont six naissances vivantes. Une femme a présenté une fausse couche spontanée précoce.
Trois femmes dans le groupe préservé ont également obtenu des grossesses spontanées dont quatre naissances vivantes (une femme ayant eu deux grossesses spontanées). A ce jour nous ne pouvons préciser le nombre de femmes ayant un projet de grossesse. Le suivi à long terme de ces femmes sur cette thématique fait l’objet d’une prochaine étude KSF2. Aucune indication médicale a nécessité la greffe de tissu ovarien chez les femmes préservées.
|
Table des matières
INTRODUCTION
MATERIEL ET METHODES
Design de l’étude
Parcours au sein de l’observatoire de la fertilité
Population étudiée
Recueil de données
Suivi longitudinal de la fonction ovarienne avant, pendant et après la chimiothérapie
Prélèvement et cryoconservation de tissu ovarien
Objectif principal
Objectifs secondaires
Méthodologie statistique
RESULTATS
Population étudiée
Fragments et densité folliculaire obtenus chez les patientes préservées
Caractéristiques des patientes préservées vs non-préservées
Évolution de la fonction menstruelle au cours du suivi
Évolution de l’AMH au cours du temps
Évolution comparative de l’AMH entre le groupe préservé et non préservé
Devenir concernant les grossesses
DISCUSSION
CONCLUSION
BIBLIOGRAPHIE
Télécharger le rapport complet