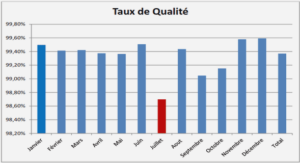
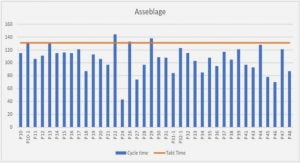
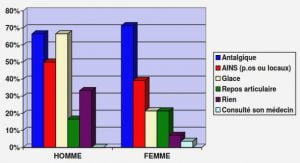
En Amérique
Il survient aux États-Unis 1 000 000 d’infarctus du myocarde par an. Les cardiopathies ischémiques y représentent plus de 25 % de la mortalité globale. Les États-Unis dénombrent plus de 550 000 décès par an liés à la maladie coronarienne. L’étude récente du Corpus Christi Heart Project a montré une incidence plus grande de l’infarctus du myocarde chez les Mexicains vivant aux États-Unis que chez les Blancs non hispaniques. Tous les facteurs de risque sont présents dans cette population hispanique avec une très grande prévalence : tabagisme (42,5 % des hommes et 23,8 % des femmes), HTA (17% des hommes et 14 % des femmes), HDLcholestérol bas (< 0,9 mmol/l pour 15,2 % des hommes et 5 % des femmes), diabète (24 %), obésité (30 % des hommes et 39 % des femmes) .
En France :
Au cours de la période 1997-2002, 10 746 événements ont été enregistrés dans le groupe d’âge 35-65 ans (6 246 infarctus du myocarde vivants à 28 jours et 4 500 décès). Environ 12 % de ces événements (n = 1 334) sont survenus chez des sujets ayant un antécédent d’infarctus du myocarde [19,93]. En 2004, 147 323 décès cardio-vasculaires ont été enregistrés dont 40 656 décès par cardiopathies ischémiques (5 159 décès chez des personnes de moins de 65 ans, 21 509 entre 65 et 84 ans et13 988 chez les 85 ans ou plus). Le taux de mortalité par cardiopathie ischémique augmente fortement avec l’âge. Les taux bruts sont de 10,2 sur 100 000 chez les personnes de moins de 65 ans, 243,1 entre 65et 84 ans et 1 290,9 après 85 ans. Le nombre de décès est plus élevé chez les hommes que chez les femmes, ainsi le taux de décès standardisés sur l’âge est multiplié par 2,5 chez les hommes [99]. Les données synthétisées des trois centres, publiées au Bulletin épidémiologique hebdomadaire, montrent une incidence de l’infarctus du myocarde dans sa définition stricte de 170/100 000 pour les hommes et 32/100 000 pour les femmes et une mortalité par infarctus de 70/100 000 hommes et 16/100 000 femmes [111]. Le nombre de décès annuels par maladie coronarienne en France est estimé à 46 000. La prévalence de la maladie coronarienne en France est de 3,9 %.
Notion de risque absolu ou global (RA) :
Le risque absolu est la probabilité pour un individu donné (ou une population donnée) de faire un accident cardio-vasculaire sur une période donnée. Il est expriméen % (nombre de » chances » sur 100) pour une période souvent fixée à 10 ans. On classe le RA en : Risque faible 5% < Risque moyen <20% Risque élevé [198]. Le terme global est utilisé préférentiellement au terme absolu, car il reflète une prise en compte du risque cardiovasculaire dans sa globalité en fonction de déterminants multiples. Dans cette approche le choix de l’intervention dépend de la valeur du RCV global quel que soit le niveau de chacun des facteurs de risque. Ainsi, un traitement antihypertenseur pourrait être prescrit à un patient s’il avait un RCV global élevé, quels que soient les facteurs de risque à l’origine de ce risque élevé et sans tenir compte du niveau de sa pression [204].
Le Tabagisme :
Problème majeur de santé publique, le tabagisme représente la plus importante cause (évitable) de mort prématurée et d’invalidité. Les études sont concordantes et les preuves accablantes. L’enquête de Framingham a montré depuis longtemps une corrélation étroite entre tabac et insuffisance coronaire, avec un risque général augmenté à 2,8, mais beaucoup plus net chez les sujets jeunes. Une enquête statistique poursuivie pendant plus de 5 ans par Schartz et par Lenègre montre qu’il existe une corrélation très significative entre l’usage du tabac et les accidents coronariens, et que le facteur essentiel n’est pas la quantité de tabac fumée mais la quantité de fumée inhalée. Pour plus de 6 cigarettes par jour avec une inhalation de la fumée, le risque d’insuffisance coronarienne est doublé. Au-delà de 20 cigarettes, il est triplé. D’après un rapport de l’OMS, la mort subite est 5 fois plus fréquente chez les fumeurs d’un paquet de cigarettes par jour que chez les non fumeurs. D’autres preuves sont apportées par les études qui ont montré les effets bénéfiques de l’arrêt du tabac ; le risque d’un nouvel infarctus diminue de 50% un an après l’arrêt du tabac. Une importante analyse regroupant 12 études sur plus de 10 000 survivants d’infarctus du myocarde qui ont cessé de fumer, constate une baisse de 40% de la mortalité des patients, et cela dès la première année ; d’autre part le risque rejoint celui des non fumeurs, 2 à 3 ans après l’arrêt du tabac. Pour comprendre les dégâts causés par le tabagisme, il faut savoir que la fumée de cigarette contient environ 4 000 produits chimiques, y compris de petites quantités de poisons connus comme l’arsenic et le formaldéhyde.
Le tabagisme passif et les maladies cardiovasculaires :
On estime entre 2500 et 3000 décès annuels par cardiopathies liés au tabagisme passif en France, en 2001, soit environ dix fois plus que le nombre de décès par cancer du poumon dus au tabagisme passif. Plusieurs méta-analyses regroupant des dizaines d’études épidémiologiques établissent que le tabagisme passif est associé à un excès de maladies coronariennes (angine de poitrine et infarctus du myocarde). Cet effet est démontré chez les non fumeurs enfumés au domicile ou sur le lieu de travail. L’estimation de cet excès de risque cardiovasculaire par rapport à une personne non exposée est de 25% [131, 140, 142, 156]. Le rôle délétère du tabac sur le système cardio-vasculaire est incontestable. Toutes les études épidémiologiques le prouvent: il entraîne une augmentation de la morbidité et de la mortalité cardio-vasculaire qui dépend de la dose et de la durée d’exposition, mais qui peut apparaître très tôt chez des sujets qui ont d’autres facteurs de risque : surpoids, hypertension, dyslipidémie, diabète et bien sûr plus particulièrement chez des patients ayant des antécédents cardio-vasculaires. Le tabac semble avoir une toxicité accrue chez les femmes et en particulier lors de l’association avec des oestroprogestatifs [106,146]. Dans l’étude prospective parisienne, le risque relatif de maladie coronarienne chez les grands fumeurs (20 cigarettes par jour) est multiplié par plus de 3 par rapport aux non fumeurs et le risque est multiplié par 5 chez les gros fumeurs inhalant la fumée [143]. Les résultats d’une étude prospective norvégienne a monté que les fumeurs qui consomment vingt cigarettes et plus sont soumis à un risque de mortalité nettement supérieur entre 40 et 70 ans. Ce risque diminue en cas d’arrêt du tabagisme. Parmi les femmes décédées entre 40 et 70 ans, les grosses fumeuses ont vécu en moyenne 1,4 an de moins que les femmes n’ayant jamais fumé. Pour les hommes, ce chiffre est de 2, 7 ans [84]. Avant 45 ans, 80% des victimes d’infarctus sont des fumeurs et si l’arrêt du tabac intervient à l’âge de 35-44 ans (= après 20 ans de tabagisme) cela permet de retrouver une espérance de vie comparable à celle des non fumeurs. Si l’arrêt intervient plus tard (45-54 ans), l’espérance de vie est augmentée, mais pas normalisée. Le risque lié au tabac se manifeste pour des consommations aussi faibles que 1 à 5 cigarettes par jour et augmente parallèlement à la quantité de cigarettes: pour cette raison l’obtention d’un arrêt complet du tabagisme est essentielle et non simplement une diminution de la consommation [121, 123]. La fumée du tabac prise directement par le fumeur a une composition très différente de celle qui s’échappe latéralement de la cigarette (courant secondaire) ou que la fumée rejetée par le fumeur (courant tertiaire). Le tabagisme passif résulte de l’inhalation involontaire de la fumée dégagée par la combustion de cigarettes ou rejetée par un ou plusieurs fumeurs. Trois méta-analyses regroupant plus de 25 études épidémiologiques [123, 139,142,146] établissent que le tabagisme passif est associé à un excès de maladies coronariennes, cet effet est démontré chez les non-fumeurs enfumés au domicile ou sur le lieu de travail. Une étude chinoise (cas-témoins) a retrouvé un risque de coronaropathie augmenté chez les femmes exposées au tabagisme passif de leurs conjoints (RR = 1,24: IC 95 % : 0,56–2,72) et sur leur lieu de travail (RR =1,85: IC 95 % : 0,86-4) avec un effet linéaire observé lorsqu’il s’agit du lieu de travail Le risque d’accident coronaire en cas d’exposition au tabagisme passif est augmenté en moyenne de 25 % avec un RR globalement de 1,25 (IC 95 % : 1,17-1,32).
Mécanismes physiopathologiques de corrélation entre la fréquence cardiaque et les maladies cardiovasculaires :
La fréquence cardiaque accrue au repos reflète non seulement une maladie cardiaque,mais contribue également à son évolution. Une fréquence cardiaque rapide au repos est associée à un plus grand risque d’événements cardiovasculaires et à une plus forte mortalité (Figure n°2). Le rythme sinusal «normal», tel que défini dans les manuels, se situe entre 60 et 100 battements par minute. Cependant, les observations semblent indiquer que les événements cardiaques augmentent lorsque la fréquence cardiaque est supérieure à 70 bpm. Les données à l’appui proviennent en grande partie d’études épidémiologiques, d’études d’observation et d’essais cliniques de grande envergure. L’une des premières études à avoir montré que les individus dont la fréquence cardiaque est plus élevée ont un plus mauvais pronostic est la British Regional Heart Study. De nombreuses études épidémiologiques ont montré un lien entre la fréquence cardiaque et la morbi-mortalité cardio-vasculaire (par exemple, dans l’étude de Framingham, le risque de mort subite est 6 fois plus élevé chez l’homme dont la fréquence cardiaque est > 88, par rapport à celui dont la FC est < 65 / min); ce lien existe aussi avec la mortalité globale (un seuil critique a pu être fixé à 84 / min par la NHANES Study). Ces données ont également été observées dans la population française, même après ajustement sur les autres facteurs de risque : une augmentation de 20 bpm majore le risque coronarien de 50 % et le risque de mortalité cardiovasculaire de 40%. La persistance de cette relation après ajustement sur les autres facteurs de risque plaide en faveur d’une responsabilité directe de la FC. L’hypothèse a été faite qu’une FC élevée pourrait contribuer au développement des plaques athéromateuses, voire à leur rupture, par la répétition des contraintes mécaniques (tangentielles et de cisaillement) qu’elle impose à l’artère. La bradycardie peut également avoir des effets indésirables : elle peut diminuer la pression de perfusion coronaire, en particulier chez les personnes âgées dont les artères ne sont pas souples et dont la pression différentielle est élevée.
Les facteurs nutritionnels :
Une des hypothèses lancée pour expliquer la mortalité différentielle par cardiopathies ischémiques est l’hypothèse nutritio-métabolique (Mann, 2000). En effet,l’alimentation constitue un important déterminant du risque coronarien. L’effet de l’alimentation sur le développement de l’athérosclérose et des cardiopathies ischémiques s’exerce à travers des facteurs de risque biologiques tels que le LDLcholestérol, le HDL-cholestérol, l’HTA et l’obésité. L’augmentation de la consommation de graisses insaturées aux Etats-Unis, à partir des années 60, et au Royaume-Uni, à partir des années 70, peut avoir joué un rôle dans le recul des maladies coronariennes (Marmot et Mustard, 1996). La consommation de sel constitue aussi un autre facteur explicatif potentiel de la variation des cardiopathies ischémiques dans le temps et entre pays [131, 132]. Il est ainsi préférable que la part des graisses dans l’alimentation soit limitée et que la consommation de fruits, légumes, légumes secs, pâtes, pain complet couvre une partie importante des besoins énergétiques. Certaines graisses végétales (huiles d’olive, de maïs, de colza, de tournesol) doivent être préférées aux graisses animales. Il est également recommandé de consommer régulièrement du poisson car il améliore les fractions du cholestérol dans le bon sens. Il est enfin recommandé de réduire la consommation d’alcool.
Les facteurs psychologiques :
Des facteurs psychologiques ont longtemps été suspectés comme pouvant intervenir dans la genèse ou la complication des maladies cardiovasculaires. Que ce soit par des concepts tels que le comportement de type A, l’hostilité, la dépression, l’anxiété ou encore certains évènements de vie, l’impact des affects dits « négatifs » est de plus en en plus étudié. Le stress est une interaction entre l’individu et l’environnement ; le risque cardiovasculaire est finalement lié à la réponse à la contrainte et non à la contrainte elle-même : ainsi, l’association d’une forte activité professionnelle et d’un sentiment de frustration multiplie le risque coronarien par 3,4; de même, le surmenage professionnel n’a un retentissement significatif que s’il s’associe à un manque de latitude dans les décisions. D’abord en tant que facteurs de risque de développer une maladie cardiovasculaire, puis en tant que facteurs de risque de mortalité ou de morbidité, une fois l’atteinte cardiaque constituée. Les mécanismes physiopathologiques suspectés sont multiples (réactivité plaquettaire, altération du tonus cardiaque autonome, processus inflammatoire) et non encore totalement élucidés. Mais si ces données sont de plus en plus connues, il n’en demeure pas moins que la reconnaissance d’éventuelles dépressions en service de médecine n’est pas toujours aisée, souvent méconnue à la fois du patient et de son médecin. Par ailleurs, même reconnue, le traitement de la dépression chez le patient cardiaque apparaît plus problématique que présupposé. Néanmoins, une prise en charge spécialisée peut permettre au patient d’améliorer tant sa thymie dépressive que sa qualité de vie.
Les conséquences du travail posté sur la santé :
Le travail posté, on le définit comme une organisation du travail dans laquelle plusieurs équipes se succèdent à un même poste par rotations successives. Il faut le rapprocher, par ses conséquences, du travail de nuit fixe. Tout travail effectué entre 21 heures et 6 heures est considéré comme travail de nuit. Le travailleur de nuit est un employé qui accomplit, soit pendant trois heures de son temps d’activité et au moins deux fois par semaine, une tâche entre 21 heures et 6 heures, soit un employé qui accomplit 270 heures de travail de nuit pendant 12 mois consécutifs [92]. Quel que soit le type d’organisation, le travail en horaire décalé perturbe les rythmes biologiques ainsi que le comportement social et alimentaire. Sa tolérance est très variable suivant les individus. Ce mode de vie induit des modifications desrythmes circadiens (Figure n°8) à l’origine d’anomalies du sommeil et de la vigilance, de troubles somatiques (surtout digestifs), de modifications du métabolisme lipidique et glucidique et d’une majoration du risque cardiovasculaire. On dispose de très peu de données épidémiologiques sur le sujet, probablement du fait de l’intérêt encore très récent [43, 56, 101, 117].
|
Table des matières
1. PARTIE THEORIQUE
INTRODUCTION
Chapitre I. EPIDEMIOLOGIE
1- À l’échelle Mondiale
2- À l’échelle Européenne
3- À l’échelle Africaine
4- En Algérie
Chapitre II. FACTEURS DE RISQUE CARDIOMETABOLIQUE
1. Définition du facteur de risque
1.1- Définition
1.2- Critères des facteurs de risque
1.3- Facteurs de risque
1.4- Risque absolu ou global (RA)
1.5- Risque relatif (RR)
1.6- Odds ratio (OR)
2. Facteurs de risque non modifiables
3. Facteurs de risque modifiables
3.1. Le Tabagisme
3.2. L’alcool
3.3. Consommation de la drogue
3.4. L’hypertension artérielle
3.5. Fréquence cardiaque
3.6. Trouble du métabolisme lipidique
3.7. Le diabète sucré
3.8. Surcharge pondérale
3.9. Obésité viscérale
3.10. Les facteurs nutritionnels
3.11. Les facteurs psychologiques
3.12. Les contraceptifs oraux
3.13. La ménopause
3.14. Syndrome d’apnée de sommeil
3.15. L’homocystéine
3.16. Les facteurs thrombogéniques
3.17. L’élévation de la CRP
4. Facteurs de risque professionnels
4.1. La sédentarité ou l’inactivité physique
4.2. Travail physique pénible
4.3. Travail posté
4.4. Le stress professionnel
4.4.1. Modèle « Demande – contrôle » de Karasek
4.4.2. Modèle « Déséquilibre effort/récompense » de Siegrist
4.5 La pollution atmosphérique
4.6. Agents chimiques
4.6.1. Composés organiques
4.6.2. Composés minéraux
4.7. Agents physiques
4.7.1. Bruit
4.7.2. Champs électriques et électromagnétiques
4.7.3. Radiations ionisantes
4.7.4. Température
5. Le risque cardiométabolique
5. 1. Définition
5.2. Physiopathologie du risque cardiométabolique
5.3. La prévalence du risque cardiométabolique
5.4. Le diagnostic du risque cardiométabolique
5.5. La pathogenèse de la maladie
5.6. La prise en charge du risque cardiométabolique
6. Facteurs protecteurs
6.1. L’activité physique régulière
6.2. Consommation quotidienne de fruits et les légumes
Chapitre IV. MANIFESTATION CLINIQUE DES MALADIES CORONARIENNES
• Définition
• Classification des maladies coronariennes
1. Angor stable
2. Syndrome coronarien aigu
2.3. Angor instable
2.4. Infarctus du myocarde
Chapitre V. READAPTATION CARDIAQUE
1. Définition
2. Contenu du programme de la réadaptation
3. Le retour au travail après cardiopathie ischémique
4. Aptitude au travail après un accident cardiaque ischémique
Chapitre VI- PREVENTION
1- PREVENTION PRIMAIRE
2- PREVENTION SECONDAIRE
3- LA PREVENTION TERTIAIRE
Chapitre VII- REPARATION MEDICO-LEGALE
A- Pathologies cardiaques et vasculaires dans la cadre de maladie professionnelle
B- Cardiopathie ischémique dans le cadre d’un accident de travail
ETUDES PRATIQUES
Chapitre VIII : Morbidité Cardiovasculaire Et Facteurs du Risque en Milieu du Travail
I-Problématique
II- Objectifs de l’étude
III- Matériel et méthodes
– Population d’étude
– Collecte des données
– Analyse statistique
IV-Les résultats
V-Discussion
VI-Conclusion
Chapitre IX: Risque Cardiométabolique et facteurs de risque en Milieu du Travail : Enquête cas-témoin
I- Problématique
II- Objectifs de l’étude
III- Matériel et méthodes
– Population
– Collecte des données
– Analyse statistique
IV-Les Résultats
V-Discussion
VI-Conclusion
Chapitre X : Réinsertion professionnelle des travailleurs présentant des complications cardiométaboliques (SCA)
I- Problématique
II- Objectifs de l’étude
III- Matériel et méthodes
– Population
– Collecte des données
– Analyse statistique
IV-Les résultats
V-Discussion
VI-Conclusion
Chapitre XI : Conclusion générale
BIBLIOGRAPHIE
ANNEXES
![]() Télécharger le rapport complet
Télécharger le rapport complet