La tuberculose reste encore à l’échelle mondiale un grand problème de santé publique. C’est une des maladies infectieuses appartenant dans la grande ligne de la politique nationale de lutte dans les pays en développement comme Madagascar. Le diagnostic de la maladie est bactériologique. Devant une tuberculose pulmonaire, les signes cliniques et radiologiques ne sont pas spécifiques mais ils ont une valeur d’orientation. A ce propos, la radiologie plus précisément les clichés thoraciques standards de face et de profil contribuent beaucoup à l’évocation et à l’orientation du diagnostic. Pour cela, la radiographie thoracique, encore très demandée surtout à l’Unité de Soins, de Formations et de Recherches (USFR) de Pneumologie du Centre Hospitalier Universitaire (CHU) de Befelatanana d’Antananarivo est une étape importante du diagnostic. La richesse des manifestations radiologiques de cette pathologie nous a conduits à mener ce travail.
RAPPEL SUR LA TUBERCULOSE PULMONAIRE
DEFINITION
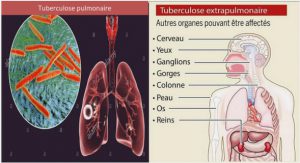
La tuberculose est une maladie bactérienne, contagieuse principalement par voie aérienne. Elle se transmet d’homme à homme. Le germe responsable est le bacille de la tuberculose ou Mycobactérium tuberculosis, plus connu sous le nom de Bacille de Koch. La tuberculose peut atteindre n’importe quel tissu de l’organisme. La tuberculose pulmonaire est la plus commune, les tuberculoses extra-pulmonaires sont plus rares. A préciser que seule la tuberculose pulmonaire est contagieuse.
HISTORIQUE
La tuberculose existe au moins depuis 120 siècles. Hippocrate avait décrit des tubercules et des pleurésies ainsi que les premiers « traitements ». Les déformations phtisiques du thorax déjà constatées par Hippocrate et les « caries vertébrales » du Moyen Age ont été reconnues comme d’origine tuberculeuse par Percival Pott (1713-1788). Après, Robert Koch (1843-1910) identifia le bacille tuberculeux, baptisé par la suite en son nom. En 1895, Wilhem Conra Röntgen (1845-1923) découvrit les rayons X, et Carlo Forlanini réalisa les premières radiographies pulmonaires en Italie dès 1896. En 1927, Laënnec a établi que la tuberculose était une maladie qui pouvait atteindre différentes parties de l’organisme ; mais il a contesté le caractère contagieux de la tuberculose. A la fin du XIXe siècle donc, toutes les bases de connaissances modernes de la tuberculose étaient disponibles. Depuis le 19ème siècle, la vaccination par le bacille de Calmette et Guérin (BCG), le dépistage radiologique vont caractériser la lutte antituberculeuse. La chimiothérapie antituberculeuse apparaît à la fin de la deuxième guerre mondiale. Dans les années 1980-1990, le développement de l’infection par le VIH et les bacilles multirésistants sont à l’origine d’un grand regain d’intérêt.
EPIDEMIOLOGIE
La tuberculose reste une pandémie mondiale qui tue de nombreuses personnes par an surtout depuis l’émergence de l’infection à VIH et l’apparition des bacilles multirésistants aux antituberculeux. Ainsi, l’étude épidémiologique de la tuberculose permet de mesurer l’ampleur et l’évolution dans le temps du problème posé par la tuberculose. Dans le monde, la tuberculose tue 3 millions de personnes par an et l’on estime à 1,7 milliard le nombre de personnes infectées par le bacille tuberculeux et à 16 à 20 millions le nombre de personnes atteintes de tuberculose-maladie (3).
Incidence :
Elle s’exprime par le nombre de nouveaux cas de tuberculose survenant pendant une période donnée (généralement une année) pour 100 000 habitants. (1) On enregistre dans le monde 8,8 millions de nouveaux cas d’infections tuberculeuses dans le monde, avec une incidence variant de moins de 10 nouveaux cas pour 100000 habitants (Europe occidentale et en Amérique du Nord) à plus de 340 cas pour 100 000 habitants (Afrique subsaharienne). Elle constitue également la cinquième cause de mortalité par maladie dans le monde et le deuxième décès par maladie infectieuse (4). L’incidence de la tuberculose pulmonaire à frottis positif est de 3,9 millions soit un taux de 95/100 000 habitants. Le nombre de décès dus à la tuberculose est de 1,7 millions soit un taux de 27 par 100 000 habitants (5). Les populations pauvres et marginalisées des pays en voie de développement sont les plus touchées : 95 % de l’ensemble des cas et 98% des décès (6). Dans les pays industrialisés, l’incidence de la maladie est faible. En France, l’incidence de la maladie est de 18cas sur 100 000 habitants (soit environ 9 000 par an). Une décroissance régulière de l’ordre de 5% par an était jusqu’alors observée mais cette décroissance est actuellement stoppée, ceci en grande partie du fait de l’épidémie du Syndrome d’immunodéficience humaine (SIDA) (3). Dans les pays en développement, la tuberculose reste une des maladies dont la morbidité et la mortalité sont les plus élevées. Dans ces pays, l’incidence de la tuberculose ne peut être donnée par les cas notifiés, mais en général, cette incidence des cas notifiés est plus faible que l’incidence réelle, parce que seulement 30% à 60% des cas sont diagnostiqués .
Prévalence :
La prévalence de la maladie est le nombre de cas de tuberculose maladie existant à un moment donné pour 100000 habitants.
PHYSIOPATHOLOGIE
La transmission de Mycobactérium tuberculosis est interhumaine. La contamination se fait par voie aérienne, à partir d’un individu contagieux bacillifère. Dans la majorité des cas, le patient-source présente une tuberculose pulmonaire excavée bacillifère, c’est-à-dire avec présence de bacilles acido-alcoolo-résistants (BAAR) à l’examen microscopique direct de l’expectoration. Le risque de transmission est proportionnel à l’intensité de la toux, de l’expectoration et de la durée de l’exposition au patient-source. Cette contamination se fait grâce aux gouttelettes de salives qui contiennent les bacilles de Koch ou gouttelettes de Pflügge. Puis les bacilles sont drainés par les macrophages alvéolaires vers le ganglion hilaire satellite du foyer primaire où ils continuent à se multiplier. Leur passage vers d’autres viscères va être à l’origine des différentes formes de tuberculose extrapulmonaire.
Cette transmission est illustrée par la figure ci-dessous. Un malade bacillifère va contaminer une personne saine quand celui-ci s’exprime, éternue ou tousse.
PRIMO-INFECTION TUBERCULEUSE (PIT)
Les quelques bacilles infectants déposés au niveau des espaces alvéolaires distaux (foyer primaire, encore appelé chancre d’inoculation) sont phagocytées par les macrophages alvéolaires au sein desquels ils peuvent se multiplier. L’association foyer primaire et adénopathie satellite (le plus souvent asymptomatique) est appelée complexe primaire et peut être mise en évidence sur le cliché de thorax ou le scanner thoracique.
PRIMO-INFECTION TUBERCULEUSE LATENTE
On appelle primo-infection latente les primo-infections sans localisation ou expression clinique patente (simple virage des tests tuberculiniques). C’est la forme la plus fréquente, c’est le virage tuberculinique dû à la positivation d’une intradermoréaction à la tuberculine chez un sujet non vacciné. Elle est asymptomatique, l’intradermoréaction à la tuberculine est donc la seule façon de la diagnostiquer et de la soigner.
PRIMO-INFECTION TUBERCULEUSE PATENTE
On appelle primo-infection patente ou tuberculose-infection patente toute primo-infection accompagnée de signes radiologiques et/ou généraux. Elle apparaît quand les défenses immunitaires sont déficientes, touchant le plus souvent les nourrissons, les personnes âgées et les personnes immunodéprimées, un peu moins les enfants et adultes jeunes. Les signes cliniques sont le plus souvent modérés et peu évocateurs. On peut avoir une altération de l’état général caractérisée par une asthénie, une anorexie ou un amaigrissement ; une toux chronique évoluant dans un contexte fébrile devrait toujours faire penser à la tuberculose surtout dans les pays à forte prévalence. Devant une pneumopathie traînante et ne cédant pas au traitement, on doit toujours avoir la hantise de la tuberculose. La radiographie pulmonaire est souvent normale, mais quelques anomalies radiologiques peuvent se rencontrer, à savoir :
Un chancre seul opaque sur le parenchyme sain ;
Une adénopathie médiastinale isolée opaque, polylobée hilaire ou sous hilaire ;
Un complexe ganglio-pulmonaire.
C’est l’association des deux signes ci- dessus. Il est parfois de grande taille et est le signe évocateur de la primo-infection mais ne permet pas à lui seul de confirmer le diagnostic.
Ces clichés thoraciques montrent un petit nodule périphérique calcifié au sein du lobe moyen droit connu sous le nom de nodule de Ghon, auquel s’associent des ganglions lymphatiques calcifiés hilaires et médiastinaux droits (flèches). L’ensemble de ces signes constitue le Complexe de Ranke .
L’immunodépression est un facteur majeur de réactivation d’un foyer quiescent. La malnutrition, l’alcoolisme, les situations de précarité, la toxicomanie intraveineuse, la promiscuité, le diabète, l’insuffisance rénale avancée sont autant de situations qui favorisent le passage du stade d’infection tuberculeuse quiescente à la tuberculose-maladie (11). Cette image d’iceberg ci- dessous illustre la réalité concernant la maladie tuberculeuse. Il est important de connaître cette réalité car les différentes stratégies de lutte contre la tuberculose y sont basées. Parmi les malades ayant la tuberculose maladie, peu de malades bacillifères contagieux sont dépistés. Le reste est sous diagnostiqué alors qu’il peut à tout moment contaminer son entourage (groupe de sujets à haut risque). Le fond de l’iceberg constitue la tuberculose infection qui peut évoluer vers la tuberculose maladie lors d’une éventuelle baisse de l’immunité, ou d’une dénutrition .
|
Table des matières
INTRODUCTION
PREMIERE PARTIE : REVUE DE LA LITERATURE
I- RAPPEL SUR LA TUBERCULOSE PULMONAIRE
I-1- DEFINITION
I-2- HISTORIQUE
I-3- EPIDEMIOLOGIE
I-4- PHYSIOPATHOLOGIE
I-5-DIAGNOSTIC D’UNE TUBERCULOSE PULMONAIRE
I-5-1- DIAGNOSTIC POSITIF
I-5-1-1- TYPE DE DESCRIPTION : TUBERCULOSE PULMONAIRE A MICROSCOPIE POSITIVE (TPM+) CHEZ UN ADULTE IMMUNOCOMPETENT
I-5-1-2- FORMES CLINIQUES
I-5-2- DIAGNOSTIC ETIOLOGIQUE
I-5-3- DIAGNOSTIC DIFFERENTIEL
I-6- PRISE EN CHARGE DE LA TUBERCULOSE PULMONAIRE SELON LE PROGRAMME NATIONAL DE LUTTE CONTRE LA TUBERCULOSE (PNLT)
I-6-1- BUTS
I-6-2- MOYENS
I-6-3- INDICATIONS
I-6-4- SURVEILLANCE
I-6-5- TRAITEMENTS PREVENTIFS
I-7- EVOLUTION
I-8- COMPLICATIONS
II- LES DIFFERENTS ASPECTS RADIOLOGIQUES D’UNE TUBERCULOSE PULMONAIRE
II-1- LES TYPES DE LESION
II-2- LE NOMBRE ET LA TAILLE DES LESIONS
II-3- LE SIEGE DES LESIONS
DEUXIEME PARTIE : NOTRE ETUDE
I. MATERIELS ET METHODES
I-1. CADRE DE L’ETUDE
I-2. TYPE DE L’ETUDE
I.3. CRITERES D’INCLUSION
I.4. PARAMETRES ETUDIES
I.5. TRAITEMENTS DES DONNEES
II. RESULTATS
II-1. CARACTERISTIQUES EPIDEMIOLOGIQUES DE LA TUBERCULOSE PULMONAIRE
II-2. CARACTERISTIQUES SELON LES ANTECEDENTS DES PATIENTS
II.3. CARACTERISTIQUES CLINIQUES DE LA TUBERCULOSE PULMONAIRE
II.4. CARACTERISTIQUES BIOLOGIQUES DE LA TUBERCULOSE PULMONAIRE
II.5. CARACTERISTIQUES RADIOGRAPHIQUES DE LA TUBERCULOSE PULMONAIRE
II.6. CARACTERISTIQUES EVOLUTIVES DE LA TUBERCULOSE PULMONAIRE
TROISIEME PARTIE: DISCUSSION
SUGGESTIONS
CONCLUSION
BIBLIOGRAPHIE