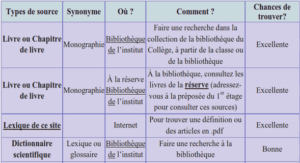
Télécharger le fichier pdf d’un mémoire de fin d’études
Propriétés physico chimique du virus de la rage
Le virus de la rage est un virus très fragile Il est :
– détruit par le savon, l’éther et les dérivés de l’ammonium quaternaire;
– sensible à la chaleur, à la lumière et à la dessiccation;
– inactivé par le phénol, le formol, la béta-propionolactone, mais conservant son pouvoir antigénique [16].
Le virus rabique peut être isolé in vitro sur cultures cellulaires dans lesquelles son effet cytopathogène est lent à apparaître. Il peut être aussi isolé après inoculation sur cerveaux de souriceaux nouveaux nés. Il suscite la formation d’anticorps de type Ig M et Ig G, dont certains dirigés contre la glycoprotéine sont neutralisants. Certains anticorps dirigés contre la nucléocapside peuvent être mis en évidence par irnmunof1uorescence, servant ainsi au diagnostic de la rage [16].
En microscopie ordinaire, le virus rabique reste invisible. Il traduit cependant sa présence au sein des cellules parasitées par le développement d’inclusions cellulaires, les corps de Negri dont la présence a représenté pendant longtemps la preuve essentielle dans le diagnostic de la rage. Aussi bien, ce n’est qu’à partir de 1962 que les microphotographies en microscopie électronique obtenue par des chercheurs comme (Matsumoto, Almeida, Lépine…) ont permis l’acquisition des connaissances actuelles extraordinairement précises, sur la morphologie et la structure du virion rabique [16].
Le virus rabique est filtrable. Il est absorbable sur poudre inerte (kaolin, alumine, charbon). Il obéit à l’ultracentrifugation ce qui a permis, par les techniques de centrifugation différentielle de lui attribuer un coefficient de sédimentation de 600 s et une densité voisine de 1,17g/cm3 [16].
Ces différentes techniques, associées à la filtration sur sephadex G.75 et à la précipitation à l’aide de diverses substances (acétate de zinc, de florocarbone, polyéthylène-glycol…) sont retenues pour permettre la concentration et la purification nécessaires à des analyses plus poussées [16].
Propriétés antigéniques
L’infection d’un organisme par le virus rabique fait apparaître:
– des anticorps neutralisants,
– des anticorps inhibant l’hémagglutination,
– des anticorps fixant le complément,
– des anticorps précipitants.
– L’hémagglutinine est constituée par les projections radiales situées sur l’enveloppe du virus.
– Antigène S soluble, est représenté par la nucléocapside.
Enfin, dans les tissus infectés, la présence du virus peut être décelée par immunofluorescence avec un sérum antirabique, phénomène d’une importance considérable pour établir un diagnostic rapide [16].
Transmission du virus de la rage
Vecteurs
L’espèce animale jouant le rôle de réservoir est fonction de la zone géographique [16].
Les principaux réservoirs de virus dans le monde sont :
– Le renard roux en Europe de l’ouest ;
– Le loup en Iran, en Afghanistan ;
– la mangouste en Afrique du Sud;
– La mouffette et les renards polaires ou du désert sont également des vecteurs de la rage en Amérique du Nord [16].
C’est le cas du chacal (Canis mesomelas) qui est considéré comme le réservoir sauvage de la rage dans la région de Fatick au Sénégal [17]. La mangouste fauve (Cynictis penicilata) est considérée comme le principal vecteur de la rage en Afrique du Sud [18]. Alors que le chien est le principal vecteur de la maladie dans le reste des pays africains [19].
Cycles épidémiologiques du virus de la rage
La rage est avant tout une zoonose des vertébrés à sang chaud accidentellement transmise à l’homme. Le virus se perpétue au niveau de trois grands cycles épidémiologiques : rage sauvage des carnassiers, rage des chéiroptères, rage citadine.
Rage sauvage des carnassiers ou rage selvatique.
Les animaux sauvages atteints de rage perdent leur prudence naturelle face aux autres animaux. Ils peuvent donc devenir agressifs contaminant les animaux domestiques et accidentellement l’homme [16].
Rage des chéiroptères de connaissance récente.
Il s’agit de la rage des chauves-souris hématophages ou vampires [16], qui n’existent qu’en Amérique centrale et du sud, la rage des chauves-souris insectivores de répartition mondiale et celle des chauves-souris frugivores des régions tropicales.
De multiples espèces de chauves-souris hébergent des Lyssavirus [20]. Les chiroptères peuvent excréter le virus dans leur salive pendant de longues périodes, (semaine à plusieurs années) sont des agents de contamination potentiellement redoutables [20]. Les chauves-souris transmettent la rage par contact, griffures, morsures ou parfois aérosols. Les virus infectant spécifiquement les chéiroptères (génotype 2 à 7) sont différents du virus de rage (génotype 1). Ce dernier est présent chez les chauves-souris hématophages ou vampires (Desmodus rotundus) qui en Amérique Latine transmettent la rage au bétail [8, 20].
Les chauves-souris hématophages sont responsables d’épidémie de rage dans le bassin amazonien et dans certaines régions andines. Elles sont infectées par les virus du génotype 1.
Les chauves-souris frugivores peuvent également être un vecteur de la rage.
C’est sur des chauves-souris frugivores qu’a été isolé le virus ABL.
Les chauves-souris insectivores sont responsables de cas de rage humaine en Europe et dans les Amériques [20].
L’infection des chauves-souris reste cliniquement silencieuse pendant longtemps avec possibilité dans l’espèce humaine d’incubation de longue durée. Reconnaître l’exposition au virus des chauves-souris est parfois difficile. Actuellement, il semble qu’il s’agisse le plus souvent de morsures passées inaperçues car de petite taille [20].
Les cas de rage dus aux chéiroptères représentent moins de 5% des cas de rage animale répertoriés dans le monde et le faible nombre de cas humains peut être lié à la rareté des contacts mais aussi à une faible infectiosité. L’émergence de la maladie chez les chéiroptères pose de nouveaux problèmes de santé publique, les chauves-souris en provenance des pays tropicaux faisant partie des « nouveaux animaux de compagnie» dans les pays du Nord [21].
Rage des rues ou rage citadine.
Elle est liée à l’infection des chiens et des chats.
Le principal vecteur et réservoir dans le monde est le chien. La rage canine prédomine dans la plupart des pays en développement d’Amérique centrale et du Sud, d’Afrique et d’Asie, où l’importante charge de rage humaine est en diminution. Plus de 90 % des cas de rage humaine résultent de la transmission de la maladie par un chien [2], la plupart des décès survenant en Asie et en Afrique [20]. Le chien enragé représente un véritable danger pour l’homme. Dans les pays tropicaux, le chien errant semi sauvage constitue un véritable fléau. Elle sévit en Afrique, en Amérique du sud, au Moyen-Orient et surtout en Asie [21].
La plupart des pays africains signalent la présence des rages humaine et canine dans l’ensemble ou une grande partie de leur territoire. Les informations concernant l’impact sur la santé publique de la rage chez les espèces sauvages sont limitées. À quelques exceptions près, les données collectées au niveau national sont dans une large mesure incomplètes, notamment pour la rage humaine, et reposent souvent sur des observations cliniques plutôt que sur des diagnostics en laboratoire [22].
Modes de contamination de la rage
La contamination de la rage se fait essentiellement avec la salive d’un animal enragé, exception faite des chiroptères (qui peuvent être porteurs sains). Le risque de contamination dépend de l’espèce de l’animal mordeur, de la quantité de particules virales présentes dans la salive, du nombre et de l’importance des morsures mais également de la richesse en terminaisons nerveuses de la zone mordue [10].
La salive virulente contamine l’homme à l’occasion d’une morsure, d’une griffure, plus difficilement par l’intermédiaire d’objets souillés. Le virus ne traverse pas la peau saine. L’inoculation par voie muqueuse est possible par léchage (ou par apport de salive par des doigts souillés) ou exceptionnellement par inhalation dans les grottes infestant de chauves- souris [10, 11].
La manipulation des animaux morts est dangereuse, le virus gardant toute sa virulence dans le cadavre pendant un temps plus ou moins long. Les seuls cas de transmission interhumaine ont été décrits après greffe de cornée avec 8 décès en 2004 dont 1 aux USA, 1 en France ,2 en Ethiopie,2 en Inde et 2 en Iran suivi de la greffe du foie ,du rein, des poumons et du pancréas[11]. Les voies de contamination humaine se font soit par :
Morsure ou griffure ou léchage: c’est la modalité la plus fréquente (99%). Inhalation : Il s’agit d’une modalité exceptionnelle. Elle peut survenir lors de la visite d’une grotte habitée par les colonies importantes de chauves-souris (1 cas aux Etats-Unis) et lors de la manipulation au laboratoire (2 cas). Les voies de pénétration sont :
La voie cutanée : elle résulte le plus souvent de la morsure par un animal enragé, du léchage d’une plaie fraîche ou d’une peau excoriée, d’une griffure (chat) par les griffes souillées de bave, de la manipulation d’un animal enragé (mort ou vivant).
La voie respiratoire : l’inhalation d’un aérosol de particules virales.
La voie iatrogène : lors des greffes de cornée [11].
La transmission interhumaine est possible mais rare. Elle peut survenir lors d’une greffe de cornée provenant d’un donneur infecté ou dans l’entourage des sujets enragés dans la mesure où les malades traités en service de réanimation sont maintenus en état de survie pendant parfois plusieurs semaines (augmentation de risque d’excrétion salivaire) et sont entourés de personnel nombreux pratiquant de fréquentes manipulations (cas d’une infirmière aux Etats-Unis mordue au pouce par un malade) [11].
EPIDEMIOLOGIE
EPIDEMIOLOGIE DESCRIPTIVE
Prévalence
Dans plus d’une centaine de pays et de territoires, la rage sévit sous forme d’enzootie chez l’animal. La rage canine est à l’origine de 99% des cas d’infection humaine et constitue une menace potentielle pour plus de 3,3 milliards de personnes vivant principalement en Asie et en Afrique [23].
En Afrique, le chien (Canis familiaris) est le principal vecteur et réservoir de la rage.
Les chiens représentent plus de 75% des animaux enragés dans la plupart des pays africains [24, 25]. L’Afrique paie un lourd tribut de cette maladie, avec 24000 décès humains annuels en dépit de la disponibilité de vaccins efficaces [26, 27].
Ces données sont très probablement sous-estimées, dans la mesure où de nombreux cas ne sont pas traités ou rapportés aux autorités sanitaires. En effet, 95% des cas de rage humaine ne sont pas rapportés aux autorités sanitaires, et une personne (le plus souvent un enfant vivant en zone rurale) meurt de la rag toutes les 20 minutes [2, 8]. Une étude réalisée par CLEAVELAND S et al, a montré qu’il existe en Tanzanie 4,9 décès humains chaque année pour 100000 habitants, 100 fois plus que le nombre officiellement notifiés [28, 29]. Cette étude confirme une fois de plus la sous-estimation des cas humains de rage dans les pays africains.
Par ailleurs, plus de 100 cas de rage sont signalés chaque année chez les chiens en Algérie, au Maroc, en Tunisie et en Égypte [13]. Au Maroc 446 cas de rage animale et 23 cas de décès humains ont été rapportés en 2002. Alors que 86% des personnes qui sont décédées de la rage entre 1995 à 2001 n’avaient pas reçu de traitement post exposition [29].
En effet, tous les cas de rage animale ne sont pas toujours signalés aux vétérinaires par la population dans la plupart des pays africains, à l’exemple du Madagascar [30, 31], du Sénégal [32], du Mali [33], de la Côte d’Ivoire [34], de la Centrafrique [35].
En Afrique, dans certains pays, le nombre de cas au sein de l’espèce canine est souvent sous-évalué par l’absence du réseau de surveillance épidémiologique et de diagnostic (diagnostic basé sur la clinique uniquement) [15]. Dans ces conditions, la rage de la faune sauvage est souvent ignorée. Certains herbivores sauvages tels que les antilopes (koudou en Afrique australe) sont souvent victimes de la rage sauvage [15].
Hormis les virus apparentés, la rage des espèces sauvages est une rage des mammifères terrestres. Ces espèces sauvages peuvent varier d’un pays à l’autre. La figure 6 montre le niveau de la répartition de la rage dans le monde avec l’Afrique et Asie qui ont un niveau élevé [14].
Mortalité
Les décès humains dus à la rage sont sous-notifiés dans plusieurs pays [2]. L’Asie et en Afrique enregistrent la grande majorité des décès dus à la rage. Bien que toutes les tranches d’âge soient sensibles à la rage, cette maladie est plus courante chez les moins de 15 ans. En Asie et en Afrique en moyenne, la prophylaxie post exposition est administrée dans 40 % des cas à des enfants de 5 à 14 ans et la majorité des individus recevant le traitement sont de sexe masculin 35].
Dans le nord de la République-Unie de Tanzanie, la prévalence de la rage est trois à cinq fois plus élevée chez les enfants de moins de 15 ans que chez les adultes [35].
Les blessures les plus sévères, comme les morsures multiples à la tête ou à la nuque, s’accompagnent de la période d’incubation la plus courte et ont tendance à se produire chez les enfants les plus jeunes [35].
Chaque année, plus de 15 millions de personnes reçoivent la prophylaxie post exposition, principalement en Chine et en Inde. En Thaïlande, la vaccination massive des chiens et l’usage étendu de cette prophylaxie ont conduit à une réduction notable du nombre de décès humains dus à la rage. La prophylaxie post exposition prévient plus de 270 000 décès en Asie et en Afrique [2].
EPIDEMIOLOGIE ANALYTIQUE
Sources virulentes
Les organismes vivants
Différentes catégories
• Animaux malades : Ils constituent la source essentielle du virus, pendant la phase clinique de la maladie ;
• Animaux excréteurs pré symptomatiques : L’excrétion du virus est possible dans la salive avant les premiers signes cliniques de rage : source très insidieuse, à l’origine de la conduite à tenir en présence d’un animal mordeur ;
• Animaux porteurs chroniques guéris : Cette éventualité est tellement exceptionnelle qu’elle a une portée épidémiologique nulle ;
• Animaux porteurs sains paradoxaux : ont été signalés chez des vampires en Amérique [36].
Matières virulentes
On peut distinguer, en fonction de leur importance épidémiologique, une virulence « interne », correspondant aux tissus qui renferment du virus restant dans l’organisme, et une virulence « externe », responsable de l’excrétion du virus [36].
Virulence « interne »
• Système nerveux
On trouve du virus rabique dans le système nerveux central et périphérique : tout le névraxe est virulent, à des degrés variables. Les zones d’élection sont : la corne d’Ammon, le cervelet, le bulbe, la moelle épinière, les ganglions des nerfs crâniens… La connaissance de ces zones d’élection conditionne la nature des prélèvements en vue du diagnostic expérimental de la rage [36].
• Sang
Une virémie précoce survient parfois, mais dans les conditions naturelles, cette virémie semble très rare et de titre très faible ; elle ne permet pas la contamination des arthropodes hématophages. Toutefois, les souches de virus rabique vulpin isolées depuis quelques années en France semblent avoir acquis une capacité plus importante à se retrouver dans le sang des renards infectés [36].
• Autres organes
Leur virulence dépend de la richesse en filets nerveux et de la capacité de multiplication du virus dans les cellules non nerveuses. En pratique, on peut trouver du virus dans tout l’organisme, mais certains organes sont plus virulents : glandes salivaires, surrénales, graisse brune interscapulaire (rongeurs)…
L’importance épidémiologique de cette virulence interne est très faible (« l’animal ne mord pas avec son cerveau »), mis à part des cas particuliers : transmission du virus in utero, risques liés à la manipulation de carcasses d’animaux abattus au cours de la phase clinique de la maladie, cannibalisme, greffe d’organe chez l’Homme. Celle de la virulence externe est beaucoup plus grande [36].
Virulence « externe »
• Salive
La virulence de la salive est une notion capitale, qui conditionne toute l’épidémiologie de la rage. Cette virulence est connue depuis longtemps et a été démontrée expérimentalement par Galtier [1879] ; le virus parvient aux glandes salivaires par les nerfs, s’y multiplie ainsi que dans certaines parties de la cavité buccale (épithélium lingual) [36].
• Lait
Virulence très inconstante. Chez les mammifères terrestres, l’importance pratique de la virulence du lait est très faible, car la sécrétion lactée est rapidement tarie lorsque la rage se déclare [36].
• Autres substances
Urine, fèces, sueur, larmes : rôle minime ou nul dans la transmission de la rage.
Le milieu extérieur
Le virus rabique est un virus fragile, sensible à la lumière, la chaleur, l’oxygène de l’air… Par suite, les contaminations indirectes par objet souillé sont très rares, puisque le virus est rapidement inactivé. En revanche, en milieu protéique, le virus résiste bien (cadavre d’un animal mort de rage) et la transmission peut se faire par consommation des organes du cadavre d’un animal mort de rage [36].
Les modalités de contamination
Si les sources sont nombreuses, les modalités de contamination n’en sont pas moins variées .On considère les zoonoses transmises par contact direct ou indirect.la contagion direct concerne de nombreux agents infectieux.la contagion indirecte peut se faire via des agents animés.
L’agent étiologique de cette zoonose peut être excrété par plusieurs voies, il existe des zoonoses qui peuvent se transmettre de façon multiple à l’homme.
Cependant la morsure est un cas particulier de transmission transcutanée.au cours d’une morsure peuvent être transmises des zoonoses accidentelles (tularémie, rouget, charbon…..), des zoonoses principalement transmises par
morsure (rage, pasteurellose…) et des complications de plaies de morsures (tétanos…).Dans la majorité des cas les agents transmis lors de morsure sont des bactéries commensales de la cavité buccales de l’animal mordeur. Chez le chien, animal le plus souvent en cause lors de morsure, les agents pathogènes isolés de la flore buccale le plus fréquemment sont staphylococcus [36].
ASPECTS CLINIQUES DE LA RAGE HUMAINE
Diagnostic clinique
Période d’incubation
Elle est totalement silencieuse. Chez l’homme, l’incubation est longue allant de 20 à 90 jours, parfois davantage. Elle est fonction du nombre de morsures, de leurs profondeurs et de leurs sièges. Elle est d’autant plus courte que la morsure est proche du système nerveux central ou concerne des organes richement innervés [37].
Période d’invasion
Cette phase est brève et dure 2 à 10 jours. Les malades peuvent présenter des symptômes variés non spécifiques tels qu’une fièvre, des céphalées, une sensation de malaise, une fatigue grandissante, une perte de l’appétit, des nausées avec ou sans vomissements, des douleurs pharyngées ; mais également surtout des douleurs ou un prurit au niveau de la zone d’inoculation (morsure, griffures …).Cette douleur ou ce prurit constitue le prodrome le plus évocateur de la maladie retrouvé chez 50% à 80% des patients [8,37].
Période d’état ou la phase encéphalique
La phase encéphalique voit s’installer les signes neurologiques et psychiatriques. Deux grandes formes cliniques peuvent être distinguées : la rage furieuse ou spastique et la rage paralytique.
Rage furieuse ou spastique
La plus fréquente, elle réalise un tableau d’excitation psychomotrice majeure associant contractures, convulsions, agitation, agressivité et hallucinations. Les périodes de confusion mentale sont entrecoupées de moments de lucidité complète qui deviennent de plus en plus courts au fur et à mesure que la maladie progresse et que le malade sombre dans le coma [37].
Une hyperesthésie cutanée et sensorielle avec une sensibilité excessive à la lumière vive, aux bruits, au toucher est également observée.
Elle s’accompagne d’une dysautonomie neurovégétative qui peut se traduire par une fièvre élevée (supérieure 40°C), des sueurs abondantes, des troubles respiratoires, une hypotension orthostatique, des troubles de la conduction intracardiaque. L’atteinte du tronc cérébral se traduit par des paralysies faciales, des troubles de la déglutition et une hyper sialorrhée: le malade « écume de rage » [23, 37].
L’hydrophobie est caractéristique de la rage humaine. Les malades sont fébriles, transpirent abondamment et ont soif mais à l’occasion de la déglutition d’une gorgée d’eau ils présentent un spasme brutal, horriblement douloureux qui bloque les voies aéro-digestives supérieures. La déglutition et la respiration bloquées, les malades s’agitent, tremblent et ont un regard fixe, épouvanté, mains à la gorge [37].
La crise cède très vite mais laisse une impression de terreur si intense que, malgré leur soif, ils n’oseront plus boire. Par réaction, un réflexe d’hydrophobie s’établit à la simple vue d’un verre d’eau ou au bruit de l’eau qui coule. De la même manière, une aérophobie peut s’installer [37]. La figure 7 représente une image d’un patient enragé.
|
Table des matières
INTRODUCTION
PREMIERE PARTIE : REVUE DE LA LITTERATURE
I.1. DEFINITION
I.2. HISTORIQUE
I.3. PHYSIOPATHOLOGIE
I.3.1.Chez le chien
I.3.2.1. Entrée du virus dans l’organisme
I.3.2.2 .Transport jusqu’au système nerveux central
I.3.2.3. Multiplication intracérébrale
I.3.2.4. Dissémination périphérique
I.4. CARACTERISTIQUES VIROLOGIQUES
I.4.1. Taxonomie
I.4.2. Structure du virus de la rage
I.4.3. Propriétés physico chimique du virus de la rage
I.4.5.Transmission du virus de la rage
I.4.5.3. Modes de contamination de la rage
II.EPIDEMIOLOGIE
II.1. EPIDEMIOLOGIE DESCRIPTIVE
II.1.1.Prévalence
II.1.2. Mortalité
II.2. EPIDEMIOLOGIE ANALYTIQUE
II.2.1. Sources virulentes
III. ASPECTS CLINIQUES DE LA RAGE HUMAINE
III.1. Diagnostic clinique
III.1.1. Période d’incubation
III.1.2. Période d’invasion
III.1.3. Période d’état ou la phase encéphalique
III.2.1. Prélèvements
III.2.2. Diagnostic biologique
III.3. Anatomo -pathologies
III.3.1. Lésions macroscopiques
III.3.2. Lésions microscopiques
III.3.2.1. Lésions microscopiques non spécifiques
III.3.2.2. Lésions microscopiques spécifiques
IV.PREVENTION
IV.1. Prévention primaire
IV.1.1. Moyens de prévention
IV.1.1.1. Vaccination
IV.1.1.2. Sérum et immunoglobulines antirabiques
IV.1.2.Prevention avant exposition
IV.2. Prévention secondaire
IV.3. Prévention tertiaire
IV.4. Complications et échec du traitement
DEUXIEME PARTIE : TRAVAIL PERSONNEL
I .1. Présentation du Sénégal
I .1.1. Milieu physique et divisions administratives
I .1. 2. Données démographiques et ethniques
I .1. 3. Chômage
I .1. 4. Elevage
I .1.5. Organisation du système de santé
1.1.5.1. Système de référence
I.1.5.2. Moyens
I.1.53. Surveillance de la rage au Sénégal
II .MẺTHODOLOGIE
II .1.Période de l’étude
II.3. Population d’étude
II.3.1. Critères de sélection
II.3.2.Méthode de sondage
II.4. Définitions opérationnelles des variables
II.5. Collecte des données
II.5.1. Outil de collecte
II.5.2. Méthode de collecte
II.6. Saisie et l’analyse des données
II .7. Considérations éthiques
III. RESULTATS
III.1.Étude descriptive
III.1.1.Incidence des morsures exposant a la rage
III.1.1.2.2. Sexe
III.1.1.2.3 Régions
III.1.1.3. Évaluation de l’exposition
III.1.1.3.1. Répartition selon les animaux
III.1.1.3.2. Type d’exposition
III.1.1.3.3. Siège de l’exposition
III.1.2.3.4.Niveau d’exposition
III.1.1.4. Données relatives à l’animal
III.1.1.4.1. Comportement de l’animal
III.1.1.4.2. Vaccination de l’animal
III.1.1.4.3. Devenir de l’animal après la morsure
III.1.1.4.4. Prophylaxie post exposition
III.1.1.4.5. Mise en observation des animaux
III.2. Étude analytique
III.2.1. Répartition des âges des patients en fonction des types d’exposition
III.2.2. Répartition des régions en fonction des types d’exposition
III.2.4. Répartition des années en fonction des types d’exposition
III.2.5. Répartition siège de morsures en fonction de l’âge des patients
III.2.6. Siege de morsures en fonction du sexe
III.2.9. Années en fonction de la vaccination
III.2.10. Régions en fonction de la vaccination
IV.DISCUSSION
3.1. Répartition selon les animaux
3.5. Mise en observation des animaux
CONCLUSION
REFERENCES BIBLIOGRAPHIQUES
Télécharger le rapport complet