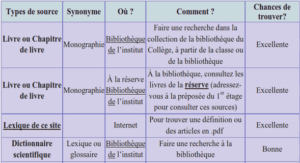
Complications métaboliques aigües
Cétoacidose : C’est une complication métabolique mettant en jeu le pronostic vital et survenant dans plus de 90% des cas chez le diabétique de type 1. La cétoacidose résulte d’une carence absolue ou presque en insuline entrainant un déséquilibre métabolique avec augmentation des hormones de contre régulation (glucagon, adrénaline, Growth Hormone et cortisol). Elle est caractérisée par l’apparition de corps cétonique dans le sang et dans l’urine et un état d’acidose métabolique.
Syndrome d’hyperglycémie Hyperosmolaire ou Coma hyperosmolaire : Le coma hyperosmolaire est caractérisé par une hyperglycémie sévère sans cétose avec une déshydratation importante et une hyperosmolarité plasmatique.
Acidose lactique lié à la metformine : Il s’agit d’une acidose métabolique organique due à l’accumulation de l’acide lactique par augmentation de sa production ou diminution de son utilisation. On parle d’acidose lactique en présence de d’acidose métabolique organique associé à une lactatémie supérieure à 5mmol/l [7]. Elle survient chez les diabétiques de type 2 sous metformine lorsque les contre-indications de celle-ci ne sont pas respectées.
Hypoglycémie : L’hypoglycémie est la plus fréquente des complications métaboliques du diabète, touchant aussi bien les diabétiques de type 1 que les diabétiques de type 2. Elle survient notamment chez les sujets traités par insuline et aux sulfamides hypoglycémiants [7].
Prise en charge thérapeutique
La prise en charge de l’hypoglycémie requiert l’administration de glucose ou des aliments contenant du glucide et se fera en fonction de la gravité de l’hypoglycémie. En cas d’hypoglycémie légère, les patients doivent ingérer environ 15g de glucides, de préférence du glucose pur mais tout glucide contenant du glucose peut faire augmenter la glycémie. Après l’ingestion de glucide, il faut suggérer au patient d’attendre environ 15 minutes puis de mesurer à nouveau la glycémie et d’ingérer à nouveau 15 g de glucides si la glycémie reste inférieure à 70mg/dl (3,9 mmol/l). L’hypoglycémie modérée chez une personne consciente doit être traitée par l’ingestion de 30g de glucides. La glycémie doit être mesurée à nouveau après 15 minutes et 15g de glucose additionnel doit être ingérée si la glycémie reste inférieure à 70 mg/dL (3,9 mmol/L) En cas d’hypoglycémie sévère avec perte de connaissance chez une personne sous insuline, il y a 2 cas de figure :
– Si le patient n’a pas d’accès veineux : administrer par voie sous-cutanée ou intramusculaire 1 mg de glucagon (GLUCAGEN®). Cette injection doit être faite par le médecin traitant ou par l’entourage immédiat qui doit avoir été formé à le faire.
– Si le patient a un accès veineux : administrer 10 mL de sérum glucosé à 30% en intraveineuse direct lente.
Pour les diabétiques sous insulinosécrétagogue, le glucagon est contre indiqué car pouvant aggraver l’insulinosécrétion. Dans ce cas, il est recommandé une perfusion de sérum glucosé 30% par voie intraveineuse strict et lent, puis un relais par une perfusion de sérum glucosé 10%. Une fois la glycémie corrigée, le patient doit prendre une collation ou un repas prévu habituellement à ce moment de la journée afin de prévenir une rechute [17].
Effets pharmacologique de l’insuline
– Effets sur le métabolisme glucidique : L’insuline freine la production hépatique du glucose et stimule son utilisation par les tissus périphériques, d’où son action hypoglycémiante. Cette action hypoglycémiante, étant l’effet majeur de l’insuline, est utilisée pour traiter les patients diabétiques de types 1 (insulinodépendant).et les patients diabétiques insulinonécéssitant (diabétiques de type 2 insuliné).
– Effets sur le métabolisme lipidique : L’insuline est une hormone lipogéniques et antilipolytique. Elle freine l’hydrolyse des triglycérides contenus dans les cellules adipeuses et favorise la synthèse d’acides gras à partir du glucose stocké dans le foie et le tissu adipeux.
– Effets sur le métabolisme protéique : L’insuline augmente la synthèse des protéines in-vivo. Elle facilite aussi le transport et augmente la captation cellulaire des acides aminés [24].
Méthodologie et limite de l’étude
Notre étude avait pour but de déterminer les causes des évènements hypoglycémiques chez les patients diabétiques afin de pouvoir apporter une amélioration sur la prise en charge des patients diabétiques traités par des antidiabétiques. Les données de notre étude étaient principalement issues de l’interrogatoire fait auprès des patients ainsi que du dépouillement des dossiers médicaux au sein des services. Cette étude pourrait comporter certains biais telles les informations erronées et l’insuffisance des données dans les dossiers médicaux. Cette étude s’est aussi limité aux patients hospitalisés dans deux hôpitaux publics dont le CHU JRB et le CHU JRA, et n’avait pas pris en compte les cas d’hypoglycémie pris en charge à domicile ou gérés dans d’autres centres de santé ainsi que les patients décédés en pré-hospitalier.
Glycémie à l’entrée
La moyenne de la glycémie à l’admission trouvée dans notre étude était de 40 mg/dL. Nos patients arrivaient ainsi à l’hôpital avec une glycémie très basse pour la plupart. Ce qui renforce nos résultats précédents sur le retard de diagnostic et du traitement de l’hypoglycémie. D’ailleurs peu de diabétiques auraient la possibilité de posséder un appareil lecteur de glycémie permettant autosurveillance glycémique. Pour ceci nous proposons :
– Faciliter l’accès aux appareils de lecture de glycémie aux diabétiques pour qu’ils puissent effectuer une autosurveillance à domicile.
– Proposer de tenir un carnet d’autosurveillance glycémique. Ce carnet permettrait de notifier les survenues d’hypoglycémie et les circonstances de survenue et permettrait de prendre des mesures en fonction de ces circonstances.
– Faciliter l’accès des patients insulinotraités au glucagon afin qu’ils puissent prendre en charge l’hypoglycémie.
– Enseigner les patients et l’entourage de la manipulation et l’administration du glucagon.
– Mettre en place des centres d’appel pour patients diabétiques. Avec ceci, on pourrait assister les patients ou leur entourage dans la démarche de la prise en charge de l’hypoglycémie et des autres possibles situations d’urgences apparues.
CONCLUSION
La présente recherche avait pour objectif de déterminer le profil des patients diabétiques utilisant un ou plusieurs antidiabétiques hospitalisés pour hypoglycémie. L’étude que nous avons effectuée nous a permis de déterminer le profil épidémiologique des patients concernés par l’hypoglycémie, les traitements antidiabétiques pris par les patients avant la survenue de l’évènement, les signes cliniques les plus fréquents au moment de la survenue de l’hypoglycémie, les circonstances de survenue de l’hypoglycémie ainsi que l’évolution des patients hospitalisés pour hypoglycémie. Nous avons trouvé une majorité féminine durant notre étude et la majorité de nos patients étaient âgé entre 61 à 70 ans et diabétiques de type 2. Les patients sous insulinothérapie exclusive étaient les plus touchés et que la grande majorité des patients arrivés au niveau de l’hôpital étaient comateux. Les causes d’hypoglycémie les plus rencontrés au cours de notre étude étaient le manque ou le saut de repas ainsi que l’insuffisance rénale. Durant notre étude 2 cas de décès ont été répertoriés. Néanmoins notre étude a été limitée par quelques biais d’information. En effet des erreurs d’information ont pu être données lors de l’enquête que ce soit les données erronées obtenues lors de l’enquête et les dossiers incomplets auprès des différents services. De plus, notre étude ne nous permet pas de généraliser tous les cas d’hypoglycémie pouvant se produire à Madagascar mais elle nous montre que l’hypoglycémie constitue un grand problème dans la prise en charge des diabétiques dans notre pays. La conduite d’une étude similaire dans les autres centres hospitaliers à Madagascar pourrait s’avérer être utile pour une meilleure compréhension de ce phénomène afin de pouvoir ainsi améliorer la prise en charge du diabète dans le futur. Sur la base de nos résultats, afin de minimiser la survenue des hypoglycémies chez les patients diabétiques, les suggestions se portent surtout sur la bonne éducation du patient c’est-à-dire les informé sur les symptômes de l’hypoglycémie, les dangers que peut représenter l’hypoglycémie ainsi que comment correctement prendre en charge l’hypoglycémie. Par ailleurs, un suivi régulier sur l’évolution du diabète est nécessaire afin d’évaluer et de réévaluer les traitements antidiabétiques des patients et de pouvoir les adapter en fonction des complications déjà présentes chez les patients. Le suivi nécessite l’adhésion aux recommandations internationales sur le dépistage des complications du diabète et des facteurs de risques cardiovasculaires associés. L’amélioration de l’accès aux différents moyens pour la prise en charge de l’hypoglycémie constitue également les piliers pour éviter les complications et la mortalité y afférentes. L’implication du pharmacien s’avère indispensable à tous les niveaux de la prévention de l’hypoglycémie.
|
Table des matières
INTRODUCTION
PREMIERE PARTIE : RAPPELS
I. RAPPELS SUR LE DIABETE
1. Définition
2. Classification
2.1. Diabète de type 1
2.2. Diabète de type 2
2.3. Diabète gestationnel
2.4. Autres types spécifiques de diabète
3. Complications
3.1. Complications métaboliques aigües
3.2. Complications vasculaires chroniques
3.2.1. Macroangiopathies
3.2.2. Microangiopathies
II. HYPOGLYCEMIE CHEZ LE DIABETIQUE
1. Définition
2. Physiopathologie
2.1. Diabète de type 1
2.2. Diabète de type 2
3. Manifestations cliniques
4. Classification
5. Facteurs de risque
6. Prise en charge thérapeutique
III. ANTIDIABETIQUES
1. Antidiabétiques oraux (ADO)
1.1. Insulinosécrétagogues
1.1.1. Sulfamides hypoglycémiants (SH)
1.1.2. Glinides
1.2. Insulinosensibilisateurs
1.2.1. Biguanides
1.2.2. Glitazones
1.3. Inhibiteurs des alphaglucosidases
2. Insulines
2.1. Mécanisme d’action
2.2. Différents types d’insulines
2.3. Effets pharmacologique de l’insuline
2.4. Effets indésirables
DEUXIEME PARTIE : METHODE ET RESULTAS
I. METHODES
1. Cadre de l’étude
2. Type de l’étude
3. Période d’étude
4. Durée de l’étude
5. Population d’étude
6. Echantillonnage
5.1. Critères d’inclusion
5.2. Critères d’exclusion
7. Paramètres étudiés
8. Mode de collecte des données
9. Mode de saisie de donnée
10. Limites de l’étude
11. Considération éthique
II. RESULTATS
1. Résultats du recrutement
2. Données socio démographiques
3. Données sur le diabète
4. Traitement antidiabétique actuel
5. Données sur l’hypoglycémie
6. Evolution intra hospitalière
TROISIEME PARTIE : DISCUSSION
1. Méthodologie et limite de l’étude
2. Fréquence hospitalier de l’hypoglycémie
3. Données socio démographique
4. Données sur le diabète
5. Données sur le traitement antidiabétique actuels
6. Données sur l’hypoglycémie
7. Evolution hospitalière
CONCLUSION
REFERENCES BIBLIOGRAPHIQUES
ANNEXE
Télécharger le rapport complet