Télécharger le fichier pdf d’un mémoire de fin d’études
TECHNIQUES D’AMYGDALECTOMIE
AMYGDALECTOMIE AU SLUDER :
Anesthésie :
Risques anesthésiques :
Les difficultés anesthésiques sont dues essentiellement à l’obstruction des voies aériennes.
Elle doit être évaluée lors de la consultation d’anesthésie.
Les amygdales volumineuses sont source de difficulté de perméabilité des voies aériennes.
Chez l’enfant, elles gênent l’induction par inhalation. Les critères d’intubation difficile doivent être cherchés comme dans chaque anesthésie.
Ambulatoire ou hospitalisation
C’est toujours un sujet de débat. Une hospitalisation de jour peut être proposée, l’amygdalectomie doit être réalisée tôt le matin, permettant un temps de surveillance postopératoire assez suffisant (8-10 heures). Mais la famille doit être avertie de la possibilité d’une hospitalisation prolongée en cas de complications.
Période préopératoire :
Visite pré-anesthésique :
C’est un temps essentiel pour évaluer le degré de liberté des voies aériennes et des conditions d’intubation, ainsi que les facteurs de risques hémorragiques.
Il faut informer la famille et le patient sur les conditions de jeûne, sur les techniques anesthésiques et sur la prise en charge de la douleur postopératoire. Cette consultation programmée aura lieu environ une semaine avant l’intervention. Alors que l’apparition d’un symptôme en dernière heure comme une fièvre supérieure à 38°c, une bronchite asthmatiforme, une otite aigue ou une angine, peut différer l’acte opératoire.
Examen du patient :
Interrogatoire :
L’interrogatoire des parents précise :
– Les motifs de l’intervention : des angines récidivantes ou amygdales obstructives.
– Les antécédents familiaux : notion d’allergie familiale, accident préanesthésique, maladies hémorragiques familiales.
– Les antécédents personnels :
Périnataux: prématurité, malformations congénitales, retard staturopondéral, aberrations chromosomiques.
Infantiles : maladies infectieuses, cardiovasculaires, métaboliques, neuropathies, néphropathies, coagulopathies (syndrome hémorragique), hémopathies, asthme, allergie, ainsi que le calendrier vaccinal.
Les traitements antérieurs ou en cours : antibiotiques, corticoïdes, aspirine ou dérivés.
Examen clinique :
Il doit porter particulièrement sur les voies aériennes supérieures. Les enfants sont presque toujours « enrhumés » et il ne faut pas les récuser pour cette raison, tout en sachant que le risque de laryngospasme à l’induction est plus élevé.
L’examen systématique de la gorge doit apprécier le volume des amygdales et leur retentissement obstructif, chercher une anomalie dentaire et prévoir les possibles difficultés d’intubation.
Un examen général doit chercher en particulier une cardiopathie fréquemment associée en cas d’angine récidivante.
Bilan biologique :
Le bilan d’hémostase demeure un sujet de controverses. Il n’y a pas de consensus sur son caractère systématique ou, au contraire, son abstention sauf en cas d’interrogatoire difficile ou avant l’âge de la marche.
Ce bilan peut être réduit aux taux de plaquettes et au temps de céphaline activé. D’autres examens seront demandés en fonction des résultats de l’examen clinique somatique.
Préparation :
La préparation psychologique est d’importance capitale. Elle doit être réalisée en collaboration avec les parents en créant un lien de confiance. Ce qui peut diminuer l’anxiété préopératoire et éviter la prémédication [10].
La prémédication anxiolytique pharmacologique peut être réalisée en l’absence d’obstructiondes voies aériennes. Le midazolam à la dose de 0,3-0,5mg/kg peut être administré par voie orale ou rectale.
La prémédication anti cholinergique par l’atropine a toujours sa place en chirurgie ORL. Elle est recommandée alors chez l’enfant enrhumé [14].
La désinfection rhinopharyngée est systématique par l’antibiothérapie préopératoire.
L’horaire de l’admission de l’enfant à l’hôpital aura lieu la veille mais surtout le matin même de l’intervention en tenant compte du psychisme de l’enfant, du bénéfice économique et social [36]. L’attitude actuelle est de proscrire la prise de la nourriture solide et de lait 6 heures avant le geste chirurgical, 3 heures pour la prise de liquide [78].
Période per-opératoire :
Installation :
En salle d’opération, deux types de position peuvent être employées :
Position assise :
L’enfant est assis sur les genoux d’un aide ou d’un infirmier qui lui bloque les bras et les jambes. Elle permet de diminuer le saignement en évitant la congestion de la tête.
Position de décubitus dorsal
L’enfant est couché sur le dos sans billot sous les épaules et sans contention. Avant l’induction anesthésique les éléments de surveillance sont installés avec un cardioscope, un oxymètre de pouls, un appareil de mesure de la pression artérielle et une surveillance de la température [78].
Techniques de l’anesthésie :
Anesthésie locale :
Cette anesthésie se fait par infiltration de divers points de l’ogive amygdalienne.
Elle peut être obtenue avec la xylocaine visqueuse [33].
Anesthésie générale :
Sans intubation
La technique la plus couramment utilisée en raison de l’effet précoce et de l’élimination rapide des anesthésiques volatils est l’anesthésie inhalatoire. L’halothane a été longtemps le seul anesthésique volatil employé car il présentait le moins d’inconvénients (réactivité des voies aériennes supérieures minimale) et était considéré comme le plus maniable « il a humanisé l’amygdalectomie » [36].
Une perfusion sur un abord veineux de sécurité est souhaitable.
La ventilation peut être spontanée puisqu’on utilise que rarement un curare. Une vérification de la capnographie et de la concentration d’halogène est nécessaire.
Avec intubation :
La technique de Slűder sans intubation, réalisée en position assise et anesthésie légère a été progressivement abandonnée en raison des conditions d’insécurité dans lesquelles elle se déroulait. C’est dans ce contexte que les accidents mortels ont été observés [82].
L’intubation reste le « gold standard » pour la protection des voies aériennes contre l’inhalation du sang et des débris amygdaliens. Elle est réalisée par voie orale ou nasale avec une sonde munie d’un ballonnet. Dans le cas contraire, l’inhalation de sang peut se produire dans 10% des cas [45]. Le ballonnet peut entraîner une compression de la muqueuse trachéale chez des sujets souvent très jeunes, et un œdème sous-glottique dans 1% des cas [45]. Cette anesthésie avec intubation trachéale permet l’utilisation d’analgésiques, une anesthésie assez profonde, une normoxie et une normocapnie.
L’avantage de la voie nasale (figure 6) est de libérer le champ opératoire, mais elle complique la réalisation d’une adénoïdectomie. Elle est indispensable à la technique de Sluder [17].
L’induction d’anesthésie pour amygdalectomie avec intubation peut être faite :
– Sous anesthésie inhalatoire avec un abord veineux de sécurité.
– Sous anesthésie intraveineuse pure ou associée à l’inhalation.
Avec masque laryngé « renforcé » :
Cette technique n’est pas encore très répandue. Le risque de déplacement per-opératoire est important au cours de l’amygdalectomie au Slűder mais aucune étude n’a été publiée sur ce sujet [45]. Par ailleurs, la protection des voies aériennes permise par la sonde d’intubation n’est pas assurée de façon formelle par le masque laryngé. Des études devraient trancher à ce sujet.
Les avantages du masque laryngé sont :
– Moindre de traumatisme de la trachée.
– Réveil rapide.
– Réactivité des voies aériennes supérieures minimales.
Réveil:
Trois problèmes se posent au réveil : le délai d’extubation, la gestion de la douleur postopératoire, les nausées et les vomissements.
L’extubation demeure un moment délicat, elle doit être faite en salle d’opération, en décubitus latéral, après aspiration soigneuse du naso-pharynx, en l’absence de saignement et après inhalation d’oxygène pur. Le moment d’extubation est toujours discuté [82] : le malade réveillé toussant sur sa sonde peut avoir un laryngospasme avec désaturation. Par contre, l’extubation chez un patient encore endormi expose à l’inhalation de sang.
La douleur postopératoire est l’un des problèmes les plus mal identifiés et mal pris en charge jusqu’à présent. Le paracétamol en préopératoire est une excellente prévention de la douleur postopératoire.
Les nausées et les vomissements sont des complications fréquentes, surtout dans l’heure suivant l’intervention. Leur incidence varie selon les auteurs, et leur origine est plurifactorielle (irritation pharyngée, sang dégluti, des facteurs anesthésiques).
Période post-opératoire :
Le chirurgien réalise l’amygdalectomie pendant environ 15 à 30 secondes durant laquelle l’anesthésiste aspire soigneusement le sang et les débris muqueux siégeant dans la cavité buccale et le pharynx.
Après le geste chirurgical, l’enfant est immédiatement placé en décubitus latéral où il continue à être aspiré sans traumatiser les loges amygdaliennes jusqu’au réveil.
L’obtention rapide d’un cri contribue à une contraction des muscles pharyngés favorisant ainsi l’hémostase.
L’enfant est ensuite gardé en salle de réveil pendant 15 à 30 minutes, puis rejoint sa chambre. Pendant les heures qui suivent l’intervention, l’enfant doit rester à jeûn, autorisé à sucer quelques glaçons ou à boire de petites quantités d’eau fraîche. La sortie de l’enfant est classiquement autorisée 6 heures après l’anesthésie, mais certains chirurgiens préfèrent différer la sortie de l’enfant au lendemain, en particulier lorsqu’il habite hors de l’agglomération.
La douleur pharyngée avec l’otalgie réflexe et la dysphagie ne durent que 24 à 48 heures. Les jours suivants sont marqués par la reprise d’une alimentation solide et acide. C’est généralement au bout du 8ème jour que l’enfant peut reprendre une alimentation subnormale, date à laquelle il peut retourner à l’école même si les loges amygdaliennes ne sont pas encore parfaitement cicatrisées. Celles-ci sont en effet, recouvertes d’un enduit blanchâtre fibrineux qu’il ne faut pas chercher à retirer au risque d’entrainer un saignement. La prescription médicale comprend la poursuite de l’antibiothérapie préopératoire pendant une semaine, une désinfection nasale et des antalgiques (éliminant tout produit à base d’aspirine) ainsi qu’un antiémétique pendant 48 heures.
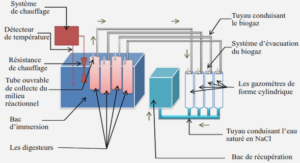
Matériel
Il comprend sur une table située à droite du chirurgien :
– Un amygdalotome de Slűder avec trois types de lames dont l’orifice est de taille différente. La taille de la lame choisie doit être légèrement inférieure au diamètre de l’amygdale.
– Un ouvre-bouche latéral (ouvre bouche de Jennings).
– Un abaisse-langue métallique coudé.
– Une sonde d’aspiration pharyngée rigide, (type Yankauer).
– Une pince à hémostase coudée.
– Tampons « montés ».
Technique :
L’exérèse chirurgicale des amygdales correspond à une véritable énucléation amygdalienne un seul geste. Cette amygdalectomie est rendue possible par l’existence d’un plan de clivage au niveau de la capsule amygdalienne dont l’hémostase spontanée est réalisée par ligature vivante due à la contraction musculaire.
Exposition amygdalienne:
Après mise en place de l’ouvre-bouche, l’amygdalotome (lame ouverte) est placé horizontalement au niveau de la cavité buccale. Il est introduit en direction de l’amygdale tout en jouant le rôle d’abaisse-langue. La progression de l’instrument vers l’arrière contribue à placer le pôle inférieur de l’amygdale en regard de l’orifice de l’amygdalotome.
Engagement amygdalien :
Il correspond à un mouvement de rotation de l’amygdalotome qui va engager d’abord le pôle inférieur de l’amygdale, puis sa face libre médiale. La rotation d’environ 60° de l’amygdalotome sur son axe contribue à le placer dans un plan vertical et frontal. Un deuxième mouvement de l’instrument en dehors va déprimer la commissure labiale controlatérale. A ce stade, l’engagement amygdalien est complété à l’aide de l’index de la main libre qui appuie de haut en bas sur la face antérieure du pilier antérieure de l’amygdale. La sensation tactile de l’engagement total de l’amygdale est généralement nette, sous la forme d’un ressaut. Toutefois, la poussée du doigt ne doit pas dépasser le plan de l’anneau délimite par l’amygdalotome ce qui pourrait contribuer à une déchirure du pilier antérieur au moment de l’ablation amygdalienne.
Décollement extra capsulaire amygdalien :
L’amygdale ainsi engagée dans l’amygdalotome, le chirurgien fait glisser la lame au ras de la face profonde du pilier antérieur de l’amygdale. La prise étant maintenue, un mouvement de torsion de l’instrument est réalisé en direction de la commissure homolatérale à l’amygdalectomie afin de vérifier la bonne prise de l’amygdale et uniquement de l’amygdale.
Une fois l’amygdalotome ramené vers la commissure controlatérale, l’opérateur glisse l’index de sa main libre entre l’extrémité dure de l’amygdalotome et le fond de la loge amygdalienne au niveau de son pole supérieur.
Le cheminement de ce doigt, prenant appui sur le contact dur de l’amygdalotome, permet le décollement du plan capsulo-pharyngé. Il faut bien comprendre que c’est l’index qui réalise un léger mouvement de force au moment de la dissection extra-capsulaire. Il faut en effet se rappeler que la lame de l’amygdalotome n’est pas absolument tranchante et qu’il ne faut pas lui faire jouer un rôle de guillotine.
Tandis que l’index, toujours au contact de l’amygdalotome, procède au décollement amygdalien, la main, qui tient l’amygdalotome, effectue une rotation de 30° en dedans dont le but est de déplisser la muqueuse tendue entre l’amygdale et le pilier antérieur. La progression vers le bas de l’index contribue à la réalisation de l’amygdalectomie.
Quelquefois, des difficultés de cheminement au niveau du pôle inférieur de l’amygdale incitent à accentuer le phénomène de crochet de l’index et à ramener la traction de celui-ci vers l’avant afin de libérer ce pôle inférieur de la muqueuse pharyngée adjacente à la muqueuse basi-linguale. En cas d’impossibilité, il est préférable de sectionner cette bande muqueuse aux ciseaux en sachant qu’elle peut entraîner un petit saignement supplémentaire.
Il est nécessaire de vérifier l’amygdale enlevée, elle doit comporter la capsule sous la forme d’une zone nacrée lisse.
|
Table des matières
INTRODUCTION
PREMIERE PARTIE
1- RAPPELS
1-1EMBRYOLOGIE
1-2 ANATOMIE CHIRURGICALE
1-3 HISTOLOGIE
1-4 PHYSIOLOGIE DES AMYGDALES
2- TECHNIQUES D’AMYGDALECTOMIE
2-1 AMYGDALECTOMIE AU SLUDER :
2-2 AMYGDALECTOMIE PAR DISSECTION :
2-3 AUTRES TECHNIQUES :
DEUXIEME PARTIE
3- MATERIEL ET METHODE
3-1 TYPE D’ETUDE
3-2 CADRE D’ETUDE
3-3 LE PERSONNEL
3-4 CRITERES D’INCLUSION ET D’EXCLUSION (NON INCLUSION)
3-5 LE MATERIEL
3-6 METHODE
3-6-1 Echantillonnage
3-6-2 Méthodologie pour la saisie des données
3-6-3 Méthodologie d’analyse
4- RESULTATS
4-1 EPIDEMIOLOGIE
4-1-1 Age
4-1-2 Sexe
4-2 CLINIQUE
4-4 TYPE D’INTERVENTION
4-5 SUITES OPERATOIRES
5- DISCUSSION
5-1 AU PLAN EPIDEMIOLOGIQUE
5-2 AU PLAN CLINIQUE
5-2-1 Angines à répétitions
5-2-2 Amygdalites chroniques
5-2-3 Amygdales obstructives
5-3 AU PLAN PARACLINIQUE
5-4 AU PLAN DES INTERVENTIONS
5-5 SUGGESTION
6-RECOMMANDATIONS
CONCLUSION
REFERENCES BIBLIOGRAPHIQUES
ANNEXES
Télécharger le rapport complet