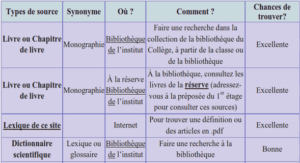
Télécharger le fichier pdf d’un mémoire de fin d’études
Perte pondérale physiologique chez le nouveau-né
Il existe une perte pondérale physiologique pour la majorité des nouveau-nés qui atteint le nadir entre J3-J4 puis, généralement une reprise pondérale avec un poids de naissance atteint avant le 15ème jour de vie. (2)
La perte pondérale physiologique du nouveau-né est principalement expliquée par la diminution de l’eau corporelle totale et par l’émission de méconium.
Pour rappel, à la naissance, l’eau corporelle totale représente une importante partie du poids du nouveau-né, 60% à 70% et celle-ci est divisée en secteur extracellulaire et intracellulaire. Cette diminution de l’eau corporelle totale est due, aux contractions iso et hypertoniques du liquide extracellulaire, représentée par les pertes insensibles cutanées et muqueuses, et aux pertes urinaires d’eau et sel des premiers jours de vie.(3)
D’autant plus que ces pertes ne sont pas compensées par les apports alimentaires au vu des faibles quantités de lait bues par le nouveau-né.
Par ailleurs, pour les bébés exclusivement allaités au sein, étant donné qu’ils tètent de petites quantités de colostrum, le début de la prise pondérale se fait lorsque la montée de lait est établie soit vers J3-J4. (2)
Pour les nouveau-nés au biberon, le début de la prise pondérale est un peu plus précoce que les nouveau-nés allaités au sein car ils prennent davantage en quantité.
Normes de pertes pondérales
Il est difficile d’établir une norme de perte pondérale chez le nouveau-né. D’après une revue de la littérature publiée en 2015, la perte pondérale moyenne d’un nouveau-né varie de 3,79% (+/- 1,25%) à 7,2% (+/- 2,1%).
Plus précisément si l’on reprend les résultats de cette même revue :
– pour les nouveau-nés allaités au sein la perte pondérale moyenne était située entre 5,5% à 6,4%
– pour les nouveau-nés allaités artificiellement de 1,2% à 7,5%. (2)
Cette disparité de valeur de perte pondérale est expliquée par les différences entre les populations étudiées selon les études en fonction du type de populations incluses et de la méthodologie appliquée.
Des graphiques ont été établis en fonction d’échantillons de nouveau-nés pour estimer au plus proche la perte pondérale en moyenne en fonction de leur type d’alimentation. (4) (5) Le but étant de pouvoir détecter précocement les nouveau-nés à risque de perte pondérale importante et de déshydratation mais aussi d’éviter de donner des compléments notamment chez les nouveau-nés allaités au sein.
Perte pondérale excessive
Il n’existe pas de consensus concernant la définition d’une perte pondérale excessive :
– Pour certains auteurs, elle serait définie par une perte supérieure à 7% du poids de naissance. (6) (7)
– Tant dis que pour d’autres, elle serait définie par une perte supérieure à 10% du poids de naissance. (8) (9)
Arbitrairement, elle serait donc définie entre 7 et 10%.
En pratique, c’est généralement à partir de ce seuil que les compléments de lait artificiel sont proposés en maternité afin d’éviter certaines complications comme la déshydratation et l’hyperbilirubinémie (10).
Dans ce contexte, il existe également une controverse sur le seuil à partir duquel intervenir pour introduire les compléments de lait artificiel chez les bébés allaités au sein :
– The American Academy of Pediatrics met en évidence que lorsqu’un nouveau-né a perdu plus de 7% de son poids de naissance, cela pourrait indiquer un problème d’allaitement et qu’une intervention pourrait être envisagée afin d’améliorer la production et le transfert de lait. (11)
– Quant à The Academy of Breasfeeding Medecine, elle conseille chez le nouveau-né à terme et en bonne santé, qui présente une perte entre 8% à 10% de son poids et après un examen médical, la possibilité d’introduire un complément de lait artificiel. Cette perte pondérale pourrait être le signe d’une faible production ou d’un transfert inadéquat de lait. (12)
En France, il n’existe pas de recommandation précise à ce sujet.
Toutefois, en 2014 l’HAS a publié des recommandations de bonnes pratiques pour la sortie au domicile. Une perte pondérale inférieure à 8% du poids de naissance est requise pour autoriser un retour à domicile.
Facteurs favorisant la perte pondérale
Certains facteurs peuvent contribuer à majorer la perte pondérale :
• La césarienne :
La littérature tend à montrer que la césarienne est un facteur favorisant la perte pondérale chez le nouveau-né exclusivement allaité au sein. Les mécanismes ne sont pas encore bien identifiés. (13) Mais, l’absence de travail avant la césarienne, un âge gestationnel bas et un poids de naissance élevé pourraient être des éléments favorisant la perte pondérale. (6)
Concernant le nouveau-né nourrit au biberon, il existe une perte pondérale plus importante si la naissance est effectuée par césarienne que par voie basse, mais cette perte de poids n’est pas significative.(4)
• Les liquides intraveineux administrés en période antépartum :
Certains auteurs ont remarqué une perte de poids significative dans les premiers jours de vie chez les nouveau-nés dont les mamans avaient reçu un remplissage de liquides intraveineux conséquent (14) (15). En effet, durant la vie fœtale, les échanges entre le fœtus et la mère se font grâce au placenta par simple diffusion majoritairement. Ce phénomène explique l’équilibre des fluides entre la mère et le nouveau-né (16) et pourquoi la diurèse est accélérée chez le nouveau-né. (17)
Les facteurs obstétricaux significativement associés à une augmentation de volume de soluté injecté étaient la durée de travail, l‘administration d’ocytocine, l’analgésie par péridurale et la césarienne d’urgence pendant le travail. (15)
A noter, que les études ont été menées chez des nouveau-nés majoritairement allaités au sein.
• Le retard de la monté de lait :
Selon certains auteurs, chez le nouveau-né exclusivement allaité au sein, le retard de la montée de lait favorise la perte pondérale. Cela pourrait être expliqué par la primiparité, la césarienne, un travail prolongé notamment si la phase 2 (efforts expulsifs) est supérieure à 1 heure, un indice de masse corporelle > 27kg/m², des mamelons plats ou ombiliqués et un âge maternel avancé. (18) (19)
• Mode d’alimentation :
Certains auteurs ont montré que les nouveau-nés allaités au sein exclusivement et partiellement allaités perdent plus de poids que les nouveau-nés nourris au biberon. Cela s’explique par le fait que la montée de lait soit établie entre J3 et J4 et de ce fait que le transfert de lait ainsi que la prise pondérale augmente à partir de J3. A noter, la différence de perte pondérale n’était pas significative entre les nouveau-nés exclusivement allaités et partiellement allaités. (20) (21)
• La primiparité :
La primiparité peut favoriser la perte pondérale par le manque d’expérience maternelle (11), notamment en cas d’allaitement au sein. En effet, sans encadrement, il peut y avoir une absence d’identification de paramètre, compromettant la bonne mise en place de l’allaitement et aboutissant à une perte pondérale significative.
De plus, sans compter sur l’expérience maternelle concernant l’allaitement maternel, les multipares ont un allaitement plus vite et plus fort.
• L’ictère :
La photothérapie pour traiter l’ictère favorise la perte pondérale par déshydratation.(8)
• Pratique de puériculture :
Le bain quotidien dès les premiers jours de vie ne favorise pas la reprise pondérale car cela majore la dépense énergétique notamment pour la thermorégulation. (22)
• D’autres facteurs favorisent la perte pondérale sans qu’il n’y ait d’explications tels qu’un poids plus élevé à la naissance (21), une perte pondérale importante à J1 (23) mais aussi le sexe féminin (21)
Dans le monde comment font-ils pour les pesées ?
Il est difficile de comparer la France aux autres pays qu’ils soient européens ou nord-américains, tend les systèmes de santé sont différents.
D’une part, tout comme en France, il ne semble pas exister de recommandations claires concernant la pesée du nouveau-né.
D’autre part, le temps d’hospitalisation est bien plus court dans de nombreux pays, tels qu’aux États-Unis, en Angleterre ou encore aux Pays-Bas, en cas de grossesse et d’accouchement physiologique. (24)
Par exemple aux Pays-Bas, l’accouchement est effectué fréquemment en ambulatoire, la patiente ne reste que quelques heures à l’hôpital (le temps moyen d’hospitalisation étant en moyenne 2 jours), rendant la comparaison avec la France obsolète en ce qui concerne les soins du nouveau-né. De plus le lien entre la ville et hôpital semble beaucoup plus développé par rapport à la France, avec l’intervention possible de nombreux professionnels au domicile des patientes. (23)
En Norvège, le temps d’hospitalisation en suites de couches est similaire à la France. Les nouveau-nés sont pesés le jour de la naissance et le jour de la sortie quelque soit leur type d’allaitement.
Impacts de la perte pondérale
• L’allaitement maternel :
La littérature tend à démontrer qu’une perte de poids excessive dans les premières 72 heures de vie est un facteur prédictif d’arrêt précoce d’allaitement maternel dans les 6 premiers mois (25). Comme décrit précédemment, dans le paragraphe normes de pertes pondérales, il existe une zone grise située entre 7 et 10% de perte du poids de naissance, concernant une perte pondérale excessive.
Dans la majorité des cas, il s’agit d’une perte physiologique favorisée par certains facteurs. De plus, DiTomasso et al ont montré que la prise pondérale était similaire une fois le nadir de poids atteint malgré la différence initiale. (26)
• L’introduction de complément de lait artificiel :
Plusieurs études ont montré que la perte pondérale supérieure à 7% du poids de naissance est souvent le seuil d’introduction de complément de lait artificiel. L’introduction temporaire de complément de lait artificiel lors d’un souhait d’allaitement maternel exclusif n’est pas sans conséquence.
D’une part, elle modifie le microbiote intestinal du nouveau-né. Il a été démontré que les nouveau-nés allaités avec du lait maternel avaient un microbiote plus stable et plus uniforme que les nouveau-nés nourris au lait artificiel. En effet, l’allaitement maternel a une activité protectrice contre certaines maladies inflammatoires. (27)
D’autre part, elle peut être l’élément déclencheur du développement d’allergie aux protéines de lait de vache. (28)
Enfin, l’introduction de complément de lait artificiel peut également contribuer à l’arrêt précoce de l’allaitement maternel. (25)
Impacts des pesées : l’anxiété maternelle
• Production de lait :
Les pesées régulières des nouveau-nés peuvent développer chez les mères, une anxiété par rapport à leur production de lait (29). En effet, suite à la perte pondérale des premiers jours de vie, les mères se sentent coupables de ne pas produire assez de lait. Pour rappel, dans les premiers jours de vie, la taille de l’estomac d’un nouveau-né est de l’ordre d’une cerise. Il est donc physiologique que les nouveau-nés prennent seulement de petite quantité de lait notamment de colostrum, adapté à leurs besoins nutritifs.
Ainsi, il a été montré qu’une des principales raisons de l’arrêt de l’allaitement maternel est l’inquiétude maternelle concernant la production de lait.(30) Hors il n’y a que 1 à 5% des femmes qui produisent peu de lait (31)
• Ocytocine :
De plus, plusieurs hormones sont nécessaires pour la mise en place d’une bonne lactation notamment l’ocytocine et la prolactine.
Une étude a montré que l’anxiété est inversement corrélée avec la production d’ocytocine (32). Plus l’anxiété maternelle est importante plus la sécrétion d’ocytocine est basse. Hors, l’ocytocine est une hormone indispensable pour établir une bonne lactation.
L’anxiété en partie induite par la pesée pourrait donc réduire la production de lait et ainsi avoir pour conséquence une diminution de la durée de l’allaitement maternel.
Toutefois l’accompagnement et l’encadrement semble être une solution pour palier l’anxiété maternelle. (33)
Remise en question de la pesée quotidienne
Récemment, le comité scientifique de la COFAM a remis en question les pesées quotidiennes en maternité chez le nouveau-né.
En France, dans la majorité des maternités, les nouveau-nés sont pesés quotidiennement. La cinétique pondérale est surveillée étroitement pour déterminer la mise en place satisfaisante de l’alimentation mais aussi pour autoriser le retour à domicile.
Pour le nouveau-né alimenté au biberon, comme les quantités de lait journalières sont connues, il est donc plus facile d’objectiver la mise en place de l’alimentation.
Pour le nouveau-né allaité au sein, cela peut paraitre plus complexe. La prise pondérale est donc souvent utilisée comme paramètre de bonne mise en place de la lactation.
Toutefois, la cinétique pondérale peut être faussée si le poids de naissance est erroné. L’observation du transfert de lait semble être une méthode plus fiable pour analyser la mise en place de l’allaitement maternel. (34). Cette pratique nécessite de l’expérience maternelle et un soutien par les soignants.
De plus, comme vu précédemment la perte pondérale objectivée par les pesées quotidiennes peut générer de l’anxiété maternelle. (29)
L’accompagnement au changement des pratiques
L’accompagnement
C’est dans les années 90, que la notion d’accompagnement apparait dans le domaine professionnel.
L’accompagnement est caractérisé comme une forme de soutien suite aux évolutions et aux changements des pratiques professionnelles.
Il s’agit d’un concept en constante évolution. En effet, il existe différentes modalités pour accompagner.
• Selon le dictionnaire des concepts de professionnalisation (35) :
L’accompagnement nécessite un accompagné et un accompagnant. Le concept d’accompagnement repose sur un principe « la confiance dans la compétence de l’Autre et la reconnaissance de son autonomie ». La mise en œuvre demande de la souplesse et de la participation de chaque protagoniste.
• Selon Paul (36) :
De manière plus complexe, Paul a précisé la définition de l’accompagnement autour d’un champ lexical. Il en découle une posture à adopter à travers 3 rôles spécifiques de l’accompagnement :
– Conduire : pour diriger, initier, mettre en mouvement
– Guider : pour conseiller, orienter,
– Escorter : pour protéger aider et soutenir.
De plus, elle a également décrit la nécessité de 3 dimensions pour l’application de l’accompagnement au changement des pratiques professionnelles :
– Dimension relationnelle : «se joindre à quelqu’un »
– Dimension temporelle : « être avec en même temps »
– Dimension orientée vers le projet de l’autre : «pour aller où il va ».
Le Changement
Selon la définition du Larousse, le changement est « action, fait de changer, de modifier quelque chose, passage d’un état à un autre ». Il peut être délibéré ou involontaire.
D’un point de vue individuel, il s’agit d’un processus mental, que chacun effectue plus ou moins rapidement.
Plusieurs auteurs notamment Bontems et al (37), ont fait le lien entre le processus de changement et les étapes du deuil établies par la psychiatre Elisabeth Kübler-Ross :
– 1. Le déni : « Il ne s’est rien passé ». Le sujet peut avoir une représentation biaisée de sa capacité à tolérer le changement.
– 2. La colère, le choc : « Pourquoi cela m’arrive-t-il à moi ? » : le sujet extériorise sa colère envers les autres.
– 3. La résignation, la dépression : « De toute façon » : le sujet se rend compte qu’il n’est pas apte à supporter le changement.
– 4. Le marchandage : « Je vais faire un effort » : le sujet négocie espérant amoindrir les pertes attendues ou supposées.
– 5. L’acceptation : « Finalement » : le sujet intègre le changement.
Ces réactions ne sont pas toujours chronologiques, elles peuvent s’entremêler et certaines personnes ne vivent pas obligatoirement toutes ces étapes
MATERIEL ET METHODE
• Type d’étude :
Nous avons réalisé une étude quantitative descriptive, transversale et monocentrique afin de recueillir le point de vue du personnel soignant travaillant au Belvédère suite à l’arrêt des pesées quotidiennes.
Pour cela, nous avons utilisé un questionnaire.
• Préambule :
Habituellement, les nouveau-nés étaient pesés à la naissance, à J2 puis quotidiennement jusqu’à leur sortie dans tous les services de maternité du Belvédère.
Ainsi, après l’accord des pédiatres du service et de la cadre, du 1er Juin au 30 Juin 2021, les nouveau-nés ont été pesés le jour de la naissance et le jour de la sortie sauf s’ils répondaient
à 1 critère parmi les suivants :
– Nouveau-né < 38SA
– Hypotrophie < 10ème percentile
– Hypoglycémie à H24 < 0,35 g/L, au-delà de H24 < 0,45 g/L
– Nouveau-né nécessitant une surveillance dextro
– Hypothermie avec une température axillaire < 36°
– Hyperthermie avec une température axillaire > 37,5°
– Une surveillance biliflash supérieure aux courbes de photothérapie
– Un APGAR < 7 à 5 minutes
– Une détresse respiratoire néonatale nécessitant une réanimation par le pédiatre en salle de naissance
– Une césarienne.
Si un nouveau-né répondait à un des critères parmi ceux décrits alors il était pesé quotidiennement. Ces critères ont été retenus parmi une procédure de prise en charge des bébés à risque d’hypoglycémie, d’hypothermie, d’ictère, validée par le comité de pilotage du projet ami des bébés de mai 2011. Annexe 1
En parallèle des critères de non-pesés établis, l’équipe paramédicale effectuait une surveillance clinique régulière des nouveau-nés comme réalisée habituellement comprenant le nombre de selles et leurs couleurs, le nombre de mictions, la fréquence des repas, la qualité de tétés observées, une surveillance biliflash, le comportement ainsi que la température.
Un document regroupant les critères de non pesée et de surveillance avait été donné aux équipes soignantes à visée de mémo. Annexe 2
Si un nouveau-né présentait un critère clinique inhabituel, alors le pédiatre intervenait et pouvait décider la nécessité d’une pesée.
Avant et pendant l’arrêt des pesées quotidiennes, un passage journalier était réalisé pour expliquer les tenants et les aboutissants de chaque étape et échanger avec les équipes soignantes mais également pour inciter et impliquer le personnel dans cette étude. Ceci a été appuyé par un message affiché à plusieurs endroits dans le service et un mail a été adressé à chacun d’entre-eux.
• Objectifs et critère de jugement :
L’objectif principal était d’étudier l’impact de l’arrêt des pesées quotidiennes sur le personnel soignant.
L’objectif secondaire était d’étudier la durée d’hospitalisation des nouveau-nés.
Le critère de jugement principal était l’application pérenne de l’arrêt des pesées.
• Questionnaire :
Afin de recueillir le ressenti du personnel soignant, un questionnaire a été établi via Google Form ®.
Le questionnaire a pu être développé et établi grâce aux différents échanges avec le personnel soignant.
Ainsi, le questionnaire était composé de 2 sous parties :
– une première regroupant les caractéristiques de la population étudiée
– une seconde regroupant des éléments sur l’expertise professionnelle, le ressenti et l’impact du personnel suite à l’arrêt des pesées.
Il s’agissait d’un questionnaire à choix unique ou multiple.
Deux modes de réponses étaient possibles :
– format papier,
– mail.
Ce questionnaire a été distribué après le mois de juin 2021 (après l’application de l’arrêt des
pesées quotidiennes sur ce mois).
Le questionnaire est en Annexe 3.
• Critères d’inclusion :
La population étudiée : le questionnaire s’adressait à l’ensemble du personnel soignant comprenant les aides soignantes, les auxiliaires de puériculture, les sages femmes et les médecins.
Le lieu de recrutement : le personnel soignant travaillant dans le service de suite de couches physiologiques au Belvédère durant le mois de Juin 2021.
• Critères de non inclusion :
Si les réponses aux questionnaires étaient partielles, alors elles ne pouvaient pas être incluses dans l’étude.
• Critères d’exclusion :
Le personnel soignant n’exerçant pas dans le service de suite de couches physiologiques et durant la période du mois de Juin 2021.
• Recueil des données :
Il a eu lieu du 28 juillet 2021 au 27 septembre 2021 et a été réalisé par un tableur Excel®
Au préalable, nous avons rencontré la cadre de service pour mener à bien cette étude et avoir son accord pour la diffusion du questionnaire.
A noter, les données recueillies concernant le personnel soignant répondant au questionnaire étaient anonymes, elles ne contenaient aucune information discriminante permettant de déterminer l’identité du répondeur.
Concernant la durée d’hospitalisation, elle a pu être recueillie grâce au logiciel DIAMM®
• Analyse statistique :
A propos de l’analyse statistique des données, nous avons utilisé une méthode d’analyse descriptive simple à l’aide du logiciel Excel®. Nous avons choisi de ne pas analyser les commentaires, ceux-ci ont seulement été utilisés pour illustrer les résultats quantitatifs du questionnaire.
|
Table des matières
I. INTRODUCTION
A. Perte pondérale et pesée
1. Historique des pesées
2. Perte pondérale physiologique chez le nouveau-né
3. Normes de pertes pondérales
4. Perte pondérale excessive
5. Facteurs favorisant la perte pondérale
6. Dans le monde comment font-ils pour les pesées ?
7. Impacts de la perte pondérale
8. Impacts des pesées : l’anxiété maternelle
9. Remise en question de la pesée quotidienne
B. L’accompagnement au changement des pratiques
1. L’accompagnement
2. Le Changement
C. Contexte de l’étude
II. MATERIEL ET METHODE
III. RESULTATS
A. Description de la population
B. Evaluation de l’impact sur le personnel soignant
C. Au total
IV. DISCUSSION
A. Analyse des principaux résultats
1. Les forces
2. Les freins
B. Avantages et limites de l’étude
1. Les avantages
2. Les limites
C. Perspective
V. CONCLUSION
BIBLIOGRAPHIE
Télécharger le rapport complet