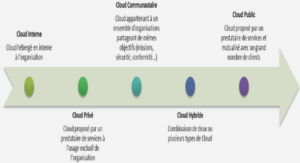
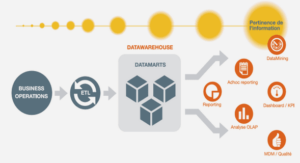
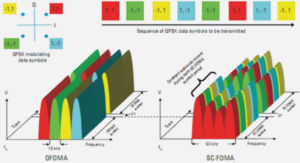
Télécharger le fichier pdf d’un mémoire de fin d’études
Rapports
Face latérale
Elle répond à la paroi pelvienne. Cette paroi est formée par la surface quadrilatère de l’os coxal recouverte du muscle obturateur interne. Sur c ette paroi cheminent des constituants vasculo-nerveux :
les branches antérieures de l’artère iliaque interne qui comprennent :
– l’artère obturatrice et l’artère honteuse interne, plaquées contre la paroi.
– l’artère ombilicale, utérine et vaginale, qui se portent en avant et vers la ligne médiane.
les vaisseaux iliaques externes, cheminent le long du détroit supérieur.
le nerf obturateur passe au dessus de l’artère obturatrice.
l’uretère qui adhère au péritoine, et croise les vaisseaux iliaques de façon différente selon le côté:
– à gauche, il croise les vaisseaux iliaques communs 15 mm avant la bifurcation iliaque interne – iliaque externe.
– à droite, il c roise les vaisseaux iliaques externes 15 mm après la bifurcation iliaque.
les vaisseaux ovariques appartenant aux pédicules lombo-ovariques :
– ils croisent les vaisseaux iliaques externes 2 cm en avant de leur croisement par l’uretère.
– ils pénètrent ensuite dans l’angle supéro-latéral du ligament large.
Le péritoine recouvre tous ces éléments qui le soulèvent, constituant des reliefs limitant des fossettes :
fossette ovarique :
– elle contient l’ovaire allongé verticalement chez la nullipare. Elle est limitée par les reliefs :
du ligament large : en bas et en avant ;
des vaisseaux iliaques externes : en haut ;
des vaisseaux iliaques internes et de l’uretère : en arrière.
– au fond de c ette fossette cheminent l’artère ombilicale, le nerf et les vaisseaux obturateurs.
fossette sous ovarique :
– elle contient l’ovaire abaissé, et à grand axe oblique en bas et vers la ligne médiane chez la multipare.
– elle est limitée par les reliefs :
de l’uretère et de l’artère iliaque interne, en avant ;
du pli recto-utérin ou ligament utéro-sacré, en bas et vers la ligne médiane ;
de la paroi postérieure du bassin, en arrière, avec, à ce niveau le muscle piriforme ou pyramidal du bassin.
Bord mésovarique (bord antérieur)
Il répond au ligament large, uni à sa face postérieure par l’intermédiaire du mésovarium, limitant le hile de l’ovaire.
Bord libre (bord postérieur)
Situé 2 cm en avant de l’articulation sacro-iliaque, il répond à distance :
– par l’intermédiaire du péritoine : à l’uretère.
– dans la cavité péritonéale : aux anses du j éjuno-iléum, caeco- appendice à droite, et colon sigmoide à gauche.
Il surplombe la fossette sous ovarique contenant l’ovaire chez la multipare.
Extrémité inférieure
Située 1 ou 2 cm au dessus du plancher pelvien, elle peut être perceptible par les touchers pelviens.
Vascularisation et innervation
Artères
La vascularisation de l’ovaire est assurée par deux artères : l’artère ovarique et l’artère utérine.
L’artère ovarique
Elle naît de l’aorte au niveau de L2, entre l’artère rénale et l’artère mésentérique inférieure.
Elle descend avec le ligament suspenseur de l’ovaire, croise le détroit supérieur en pénétrant dans le petit bassin, croise les vaisseaux iliaques externes et arrive à la partie supéro-latérale du ligament large ;
Elle se divise en atteignant l’ovaire en un rameau tubaire pour la trompe utérine, et en un rameau ovarique qui descend le long du hile en donnant des rameaux pour l’ovaire.
En regard de l’extrémité inférieure de l’ovaire, elle s’anastomose avec le rameau ovarique de l’artère utérine.
L’artère utérine
Elle se termine au niveau de la corne utérine, 2cm au dessous de la trompe. Elle donne 3 rameaux:
– le rameau du fond utérin,
– un rameau tubaire qui va s’anastomoser avec la branche homologue de l’artère ovarique.
– un rameau ovarique qui suit le ligament propre de l’ovaire et donne des rameaux pour l’ovaire.
Dans les pays occidentaux, ces tumeurs constituent le second groupe en fréquence après les tumeurs épithéliales, soit 20 à 25 % de l’ensemble des tumeurs ovariennes, seulement 3 à 5 % d’entre elles sont malignes [194]. Chez l’enfant et l’adolescente, plus de 40 % des tumeurs ovariennes sont d’origine germinale [36, 48, 192] et un tiers d’entre elles sont malignes [66, 166, 218].
L’incidence annuelle des tumeurs germinales malignes de l’ovaire, tous âges confondus, est de 0,41 pour 100 000 femmes aux USA [175], 0,2 pour 100 000 femmes au Royaume-Uni [71], et 0,5 pour 100 000 femmes en France [177].
Pour des raisons mal élucidées, les tumeurs germinales de l’ovaire sont plus fréquentes dans la population asiatique et africaine que dans la population occidentale. En effet, ces tumeurs constituent 40 à 50 % de l’ensemble des tumeurs ovariennes dans les populations africaine [27, 39] et asiatique [108, 156], alors qu’elles ne représentent que 20 à 25 % des tumeurs de l’ovaire dans la population occidentale [194]. Les tumeurs germinales malignes représentant moins de 5% des cancers de l’ovaire dans les pays occidentaux [71, 139, 175], constituent 9,6% des cancers de l’ovaire en Chine [54] et environ 20% des cancers ovariens au Japon [13, 156]. Cette différence serait probablement liée à l’incidence relativement faible des tumeurs épithéliales de l’ovaire dans les populations africaine et asiatique par rapport à celle retrouvée dans la population occidentale [188].
Par ailleurs, une prédisposition raciale pour les tumeurs germinales de l’ovaire n’est pas à exclure. En effet, dans une étude réalisée dans la région de Natal en Afrique du Sud, Bhoola a noté que les tumeurs germinales de l’ovaire prédominent chez la population de race noire où elles représentent 52% de l’ensemble des tumeurs de l’ovaire tandis que chez la population d’origine indienne, ces tumeurs ne constituent que 19% [27]. Aux USA, selon les registres de l’Institut National de Cancer, les tumeurs germinales malignes sont plus fréquentes chez les femmes de race noire ou d’or igine asiatique que chez les femmes blanches d’origine non hispanique [91].
Au Sénégal, l’absence d’un re gistre national des cancers rend difficile l’estimation exacte de la prévalence des tumeurs germinales de l’ovaire. Dans une étude effectuée à l ’Institut Juliot Curie de D akar, Kane Gueye et collaborateurs, ont colligé 93 tumeurs ovariennes sur une période de 10 ans. Parmi elles, 16 cas de tumeurs germinales (17,2%) ont été notés, dont 15 étaient des tératomes matures (93,75%) [110].
L’i(12p) est rare ou absent dans les tératomes de l’ovaire [180].
Comme dans leur homologues testiculaires, il e xiste dans les tumeurs germinales malignes ovariennes d’autres anomalies cytogénétiques en particulier le gain des chromosomes 1, 6p, 8, 12q, 21 et 22q et la perte du 13q. Néanmoins, dans le tératome immature, c’est le gain des chromosomes 14 et 16q que l’on retrouve le plus souvent [119], ce qui suggère une biologie un pe u différente. En effet, il semble que, plus la tumeur a un potentiel malin, plus les anomalies chromosomiques soient fréquentes. Cela est d’ailleurs confirmé par l’étude de la ploïdie. Les tératomes, matures ou immatures, sont diploïdes et ont un caryotype normal 46 X X, seuls les tératomes immatures de grade 3 son t aneuploïdes. Par contre, les dysgerminomes et les tumeurs vitellines sont aneuploïdes ou t étraploïdes [15]. Ces constatations sont en faveur du développement des tératomes de l’ovaire à partir d’une cellule germinale après la première division méiotique [105, 165, 219], alors que les autres tumeurs germinales se développeraient à partir d’une cellule germinale avant la fin de la première méiose [105]. L’origine préméiotique de la transformation maligne pourrait expliquer le rôle éventuel des perturbateurs endocriniens environnementaux (PEE) qui pourraient être incriminés dans la genèse de ces tumeurs [52, 98].
Les tératomes matures sont dans environ 60% des cas asymptomatiques et découverts fortuitement à l’occasion d’un examen clinique, d’une échographie systématique [57, 151] ou au cours d’une césarienne [11, 45]. Ailleurs, les tératomes matures peuvent être découverts à l’occasion de douleurs pelviennes chroniques, d’irrégularités menstruelles ou lors d’une complication [151]. Les complications sont dominées par la torsion, retrouvée dans 3,5 à 7,7 % des cas. La rupture et l’infection sont rares [9, 11, 57].
Les tumeurs germinales malignes ovariennes sont presque toujours symptomatiques car il s’agit de néoplasmes à croissance rapide pouvant atteindre des dimensions volumineuses en peu de temps [177]. Leurs circonstances de découverte sont dominées par les douleurs abdomino-pelviennes chroniques, l’augmentation du volume abdominale et/ou la perception de masse abdominale (80 à 90% des cas) [55, 171, 205]. Dans environ 10% des cas, ces tumeurs peuvent être découvertes à l’occasion de douleurs abdominales aigues secondaires à une torsion, une rupture ou encore à une hémorragie intra tumorale. Ces complications étant favorisées par la grande taille de ces tumeurs [140]. Dans de rares cas, la découverte peut être faite à l’occasion de manifestations endocriniennes à type de pseudo puberté précoce [28, 66] ou de virilisation [202].
L’inspection abdominale peut être normale ou montrer une voussure voire une distension abdominale avec un déplissement de l’ombilic.
La palpation abdominale recherche la masse et précise ses caractères : volume, consistance, sensibilité, mobilité, bilatéralité.
Au toucher vaginal, le col peut être dévié, refoulé d’un côté ou de l’autre ou ascensionné. La masse palpée peut prendre plusieurs aspects :
– masse mobile séparée de l’utérus par un s illon dans les formes débutantes ;
– masse volumineuse dont on ne perçoit que le pôle inférieur ; l’utérus peut être dévié ;
– comblement du pelvis par une masse dure irrégulière englobant tous les organes.
Le toucher rectal évalue les rapports de la masse avec le rectum, et son enclavement éventuel dans le cul-de-sac de Douglas.
L’examen physique recherche également :
– une ascite.
– des adénopathies, surtout inguinales, mais aussi à distance (susclaviculaires, voire axillaires).
– des signes cliniques en faveur d’hyperandrogénisme : hirsutisme, clitoridomégalie.
– la technique utilisée,
– le siège des lésions ; le caractère uni- ou bilatéral,
– la taille,
– l’échogénicité de l a lésion : liquidienne pure, mixte à pré dominance liquidienne ou à prédominance solide, solide homogène ou hétérogène.
– en cas de kyste ou de lésion à prédominance kystique : l’épaisseur et la régularité des parois, la présence de sept ums, unique ou m ultiples, définissant l’uni- ou la multilocularité du kyste, la présence de papilles ou de végétations endokystiques et exokystiques.
– l’existence ou non de signes associés : ascite, adénopathies, retentissement sur les cavités rénales.
Bien qu’il soit impossible d’affirmer, par l’échographie, le caractère strictement bénin ou malin d’une tumeur ovarienne, la littérature a d écrit des critères échographiques indispensables à rechercher pour orienter le diagnostic [133, 209] :
signes échographiques en faveur de la malignité :
– tumeur solide irrégulière ;
– présence d’ascite ;
– présence au moins de quatre végétations ;
– tumeur irrégulière multiloculaire solide dont le diamètre est supérieur à 10 cm.
signes échographiques en faveur de la bénignité :
– kyste uniloculaire ;
– portion solide d’un kyste inférieur à 7 mm
– absence de végétations
– tumeur régulière et multiloculaire avec diamètre maximum inférieur à 100mm.
Si un ou plusieurs critères de malignité s’applique en l’absence d’un c ritère bénin, la masse est classée « suspecte de malignité » ; Si un ou plusieurs critères bénins s’appliquent en l’absence d’un c ritère malin, la masse est classée « bénigne ».
Une analyse de la vascularisation de la masse tumorale par le doppler pulsé couleur peut aider également à différencier les tumeurs bénignes et malignes [142] :
– une vascularisation centrale est plutôt en faveur d’une tumeur maligne tandis qu’une vascularisation périphérique est davantage en fa veur d’une tumeur bénigne [121, 146].
– un index de pulsatilité (IP) élevé (3 à 9) est plutôt en faveur de la bénignité tandis qu’une diminution de cet index (<1) est plutôt suspecte [31].
Par ailleurs, de nombreux scores ont été publiés dans la littérature pour différencier tumeur bénigne et maligne, peu ont été utilisés à nouveau par d’autres échographistes que leurs auteurs : score de Sassone [189], score de Mainz [147], score de Lerner [132]… etc. Tous reprennent de façon variable les différents critères morphologiques échographiques que sont : l’aspect de la paroi tumorale et son épaisseur, sa régularité, les cloisons, l’échogénicité tumorale… Ces scores ont le mérite de simplifier l’évaluation morphologique tumorale et de la standardiser afin de supprimer l’effet examinateur. La plupart des auteurs retrouvent une valeur prédictive positive autour de 50 % pour u ne sensibilité proche de 90 %. La concordance échographie/histologie se situe aux alentours de 70-80 % [142].
Les choriocarcinomes produisent de l’hCG, et les tumeurs du sinus endodermique de l’AFP [178]. L’élévation d’un ou de ces deux marqueurs peut être également observée en cas de carcinome embryonnaire [89] ou de tumeur germinale mixte [55].
Dans l’immense majorité des cas, les tératomes immatures ne sécrètent aucun marqueur tumoral, exception faite de quelques cas décrits de production d’AFP [62, 111, 134] ou de CA125 [111, 134].
Il n’y a pas de marqueur tumoral spécifique des dysgerminomes. Dans de rares cas, des élévations de βHCG [46, 128] ou de CA125 [2, 111] ont été rapportées. Par contre, ont été décrits des taux élevés de LDH (hormone lactico-déshydrogénase) dans cette pathologie [46, 111, 112].
Dans la majorité des cas, les tératomes matures ne sécrètent aucun marqueur tumoral, à l’exception de quelques cas décrits de production de CA125 ou de CA 19.9 [74, 111]. Des taux élevés de CA125 ont été rapportés dans 50% des cas de kystes dermoïdes cancérisés [111]. L’interprétation des dosages de marqueurs tumoraux hCG, AFP, CA125, est difficile pendant la grossesse du fait des modifications physiologiques de leurs taux au cours de la grossesse [143] :
– l’hCG est une hormone sécrétée physiologiquement par le placenta au cours de la grossesse [79].
– le taux normal moyen d’AFP sérique au troisième trimestre est rapporté entre 300 et 400 ng/mL (normale < à 10 ng/mL). Ainsi, quand l’AFP est présente dans le sérum, il est très difficile de distinguer une source maternelle d’une source foetale. Une alternative serait de doser les isoformes de l’AFP ; la fraction L2, qui disparaît vers 18 semaines d’aménorrhée, serait spécifique d’une origine maternelle [4].
– lors d’une grossesse normale, le taux de CA 125 augmente au cours du premier trimestre et diminue ensuite. Il est donc peu utile en cas de faible augmentation de moins de 200 U I. Son dos age peut être utile plus tard, lors de l’évaluation ou du suivi [6, 199].
Une importance particulière doit être portée au toucher vaginal et rectal à l a recherche d’un envahissement pelvien.
Le scanner abdomino-pelvien constitue actuellement l’examen de référence du bilan d’extension. Il évalue les localisations péritonéales avec une attention particulière sur le péritoine pelvien, le mésentère, les gouttières pariétocoliques, coupoles diaphragmatiques et le petit épiploon, la présence d’adénopathies pelviennes ou aortiques, l’atteinte de l’appareil digestif, ainsi que l’existence de métastases viscérales. Le scanner permet également d’évaluer les rapports de la tumeur avec les organes de voisinage, notamment une compression extrinsèque sur les voies excrétrices urinaires.
L’IRM abdomino-pelvienne permet une e xploration fine du pelvis, bien meilleure que celle du scanner abdomino-pelvien.
La radiographie thoracique a pour but de repérer l’atteinte pleurale, fréquente dans les cancers évolués de l’ovaire.
|
Table des matières
INTRODUCTION
PREMIERE PARTIE
I. EMBRYOLOGIE
1. Stade indifférencié
1.1. Apparition des cellules germinales primordiales
1.2. Apparition des crêtes génitales
1.3. Migration des cellules germinales primordiales
1.4. Constitution de la gonade indifférenciée
2. Différenciation ovarienne
2.1. Formation des cordons sexuels secondaires
2.2. Multiplication des ovogonies
2.3. Entrée en prophase de la première division méiotique
II. ANATOMIE
1. Anatomie descriptive
1.1. Situation
1.2. Aspect général
1.3. Moyens de fixité
2. Rapports
2.1. Face latérale
2.2. Face médiale
2.3. Bord mésovarique (bord antérieur)
2.4. Bord libre (bord postérieur)
2.5. Extrémité supérieure
2.6. Extrémité inférieure
3. Vascularisation et innervation
3.1. Artères
3.2. Veines
3.3. Lymphatiques
3.4. Nerfs
III. ANATOMIE PATHOLOGIQUE
1. Dysgerminomes
2. Tumeurs non dysgerminomateuses
2.1. Tumeurs vitellines ou tumeurs du sinus endodermique
2.2. Tératomes
2.2.1. Tératomes matures
2.2.1. Tératomes immatures
2.3. Carcinomes embryonnaires
2.4. Choriocarcinomes non gestationnels
3. Tumeurs germinales mixtes
IV. EPIDEMIOLOGIE
1. Epidémiologie descriptive
2. Epidémiologie analytique
V. DIAGNOSTIC
1. Diagnostic positif
1.1. Circonstances de découverte
1.2. Examen physique
1.3. Examens paracliniques
1.3.1. Imagerie
1.3.1.1. L’échographie
1.3.1.2. Autres moyens d’imagerie
1.3.2. Marqueurs tumoraux
1.4. Bilan d’extension
1.4.1. Bilan clinique
1.4.2. Bilan radiologique
1.5. Classification
2. Diagnostic différentiel
2.1. Les pathologies extra-ovariennes
2.2. Les masses ovariennes
2.2.1. Masse ovarienne kystique
2.2.2. Masse ovarienne à prédominance solide ou mixte
VI. TRAITEMENT
1. Objectifs du traitement
2. Moyens
2.1. Chirurgie
2.1.1. La laparoscopie
2.1.1.1. Etape diagnostique
2.1.1.2. Etape thérapeutique
2.1.1.3. Complications de la laparoscopie
2.1.3.1. Complications générales
2.1.3.2. Complications spécifiques aux tératomes matures kystiques
2.1.2. La laparotomie
2.1.2.1. Bilan lésionnel
2.1.2.2. L’exérèse tumorale
2.1.2.3. Classification
2.1.2.4. Complications de la laparotomie
2.2. Radiothérapie initiale
2.3. Chimiothérapie
2.3.1. Chimiothérapie adjuvante de la femme adulte
2.3.2. Chimiothérapie de l’enfant
2.3.2.1. Groupe français
2.3.2.2. Groupe britannique
2.3.2.3. Groupe allemand
2.3.2.4. Groupe américain
2.3.3. Chimiothérapie de rattrapage
3.1. Tumeurs germinales de l’ovaire chez la femme adulte
3.1.1. En dehors de la grossesse
3.1.1.1. Tumeurs germinales malignes de l’ovaire
3.1.1.1.1. Chirurgie première
3.1.1.1.2. Chimiothérapie adjuvante
3.1.1.1.3. Chirurgie de second regard
3.1.1.1.4. Traitement des rechutes
3.1.1.2. Tératomes matures de l’ovaire
3.1.2. En cours de la grossesse
3.2. Tumeurs germinales ovariennes de l’enfant
3.2.1. Tumeurs germinales malignes de l’ovaire
3.2.2. Tératomes matures de l’ovaire
4. Surveillance post-thérapeutique
5. Résultats carcinologiques
DEUXIEME PARTIE
I. CADRE D’ETUDE
II. PATIENTES ET METHODES
1. Durée d’étude
2. Critères d’inclusion
3. Critères de non inclusion
4. Paramètres
5. Analyse statistique des données
III. RESULTATS
1. Présentation des cas
2. Synthèse des données
2.1. Données épidémiologiques
2.1.1. Age
2.1.2. Statut gynécologique
2.2. Données diagnostiques
2.2.1. Données cliniques
2.2.1.1. Circonstances de découverte
2.2.1.2. Examen physique
2.2.2. Données de l’imagerie
2.2.2.1. Echographie abdomino-pelvienne
2.2.2.2. Scanner abdomino-pelvien
2.2.3. Marqueurs tumoraux
2.3. Données thérapeutiques
2.3.1. Chirurgie
2.3.1.1. Type de chirurgie
2.3.1.2. Qualité du résidu tumoral post-opératoire
2.3.1.3. Diagnostic anatomopathologique
2.3.1.4. Classification
2.3.2. Chimiothérapie
2.3.3. Stratégie thérapeutique
2.3.3.1. Tumeurs germinales malignes de l’ovaire
2.3.3.2. Tératomes matures de l’ovaire
2.4. Données évolutives
2.4.1. Tumeurs germinales malignes de l’ovaire
2.4.2. Tératomes matures
IV. DISCUSSION
1. Données épidémiologiques
1.1. Âge
1.2. Statut gynécologique
2. Données diagnostiques
2.1. Données cliniques
2.1.1. Circonstances de découverte
2.1.2. Examen physique
2.2. Données de l’imagerie
2.2.1. Echographie
2.2.2. Scanner abdomino-pelvien
2.3. Marqueurs tumoraux
3. Données thérapeutiques
3.1. Chirurgie
3.1.1. Type de chirurgie
3.1.2. Qualité du résidu tumoral post-opératoire
3.1.3. Diagnostic anatomopathologique
3.1.4. Classification
3.2. Chimiothérapie
3.3. Stratégie thérapeutique
3.3.1. Tumeurs germinales malignes de l’ovaire
3.3.2. Tératomes matures de l’ovaire
4. Données évolutives
4.1. Tumeurs germinales malignes de l’ovaire
4.1.1. Facteurs pronostiques
4.1.2. Survie
4.1.3. Fertilité
4.2. Tératomes matures de l’ovaire
CONCLUSION
REFERENCES
Télécharger le rapport complet