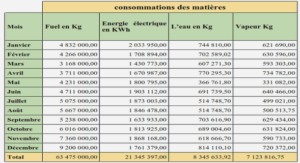
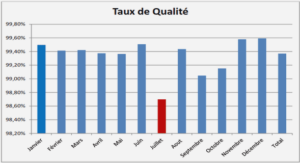
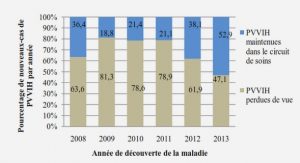
De nombreuses recherches sont effectuées dans le domaine de la santé et concernent plus particulièrement les hôpitaux. Le sujet principal de ces recherches porte sur l’organisation des soins. Activité au cœur du dispositif hospitalier, il est naturel que le soin bénéficie de toute l’attention. Mais les hôpitaux sont de vastes organisations et recensent de multiples métiers, de nombreuses activités autres que celle du soin apporté au patient. Ces fonctions supports de la production principale bénéficient de moins d’attention. Ne sont-elles pas pour autant importantes ? Ne constituent-elles pas elles aussi des pistes pour résoudre les problèmes qui se posent au secteur de la santé actuellement ? L’EHCR (Efficient Healthcare Consumer Response) est une étude menée aux Etats-Unis et publiée en 1996 ; elle montre qu’à l’époque, l’approvisionnement en fournitures médicales, un des postes de logistique hospitalière, représentait 83 milliards de dollars, soit environ 10 % du coût total du secteur de la santé. Le coût administratif inclus dans ces 83 milliards était de l’ordre de 23 milliards de dollars. L’étude suggère que 11 milliards, soit 48 % de ces coûts administratifs pourraient être économisés en veillant à une gestion intégrée de la chaîne d’approvisionnement, réduisant drastiquement les frais de gestion. En France, le rapport du conseiller général des établissements de santé Eyssartier (2010) nous informe que les dépenses de transports de patients prises en charges par l’Etat en 2008 représentaient près de 3.2 milliards d’euros, sans que figure au sein de ce budget les dépenses de transports à la charge des établissements hospitaliers. De plus, ces dépenses présentent une progression de près de 10 % par an entre 1998 et 2006. Une des propositions principales du rapport est alors de mettre en place « un plan opérationnel de recherche d’efficience » dans le secteur des transports de patients, et notamment au sein des établissements de santé. Ce secteur du transport de patients est ainsi au cœur de problématiques actuelles, mouvementé par de fréquentes grèves et par un lobbying important autour des modalités de tarifications.
L’hôpital est quant à lui l’objet d’une volonté politique qui met en valeur la recherche de performance. En 2009, trois entités gouvernementales sont regroupées pour former l’Agence Nationale d’Appui à la Performance (ANAP) qui a pour mission de « venir en appui des établissements de santé et médico-sociaux pour améliorer leur performance dans le cadre de la réforme du système de santé en France ». Le mot performance revient à nouveau au sein du rapport 2010 de la Mission d’Evaluation et de Contrôle des lois de financement de la Sécurité Sociale (MECSS).
Genèse de la problématique
Un contexte économique difficile
La consommation de soins hospitaliers représente en France près de 84 milliards d’euros en 2011 (Direction de la recherche, des études, de l’évaluation et des statistiques (DREES), 2013). Si cette consommation reste stable avec les années au sein du montant global de consommation de soins et de biens médicaux (46%), son montant a pourtant augmenté de plus de 20 % en 6 ans. Plus grave encore, 25 % des hôpitaux, publics et privés, présentent un déficit consécutif sur au moins 3 années et la marge d’exploitation moyenne avoisine les 2.5 %. La situation financière globale de ces organisations est visiblement mauvaise. Les réformes des systèmes de financement de ces dernières années semblant peser de plus en plus sur l’équilibre budgétaire de ces établissements (De Pouvourville, 2009), et le contexte mondial de restriction des dépenses publiques ne semble pas permettre d’envisager une avantageuse augmentation des ressources hospitalières. Les hôpitaux sont alors mis devant un défi qui ne correspond pas à l’historique et à la culture de ce milieu, celui de l’élaboration de modèles économiques performants, permettant leur maintien dans ce contexte difficile.
Des fonctions supports mises à l’écart
De nombreuses recherches en gestion se sont intéressées à l’impact des modes de financement des établissements de santé et plus particulièrement dernièrement à la tarification à l’activité (Krief, 2009 ; Noguerra et Lartigau 2009 ; Guerrin et Husser, 2011). La tarification à l’activité est un mode de financement des établissements de santé basé sur les actes de soins réalisés. Escaffre (2008) en conteste l’utilisation comme outil de gestion : la tarification à l’activité peut éventuellement fournir des coûts objectifs pour les soins pratiqués, mais sa nature première est de mettre en place un système de financement en fonction de l’activité réalisée. Les activités supports de l’activité de production sont absentes de cette tarification. Ainsi, les repas servis, le nettoyage des locaux, le transport des patients,qui constituent des activités pourtant importantes dans la perception du patient quant à la prestation reçue (Enquête Saphora de 2001 à 2010 au sein de l’APHP) sont mises à l’écart. Ces activités constituent la fonction logistique (Chow et Heaver, 1994) au sein des établissements de santé et les chercheurs logisticiens se sont penchés sur les particularités de ce type d’activités au sein de l’organisation hospitalière (Beaulieu et Landry, 1999).Des contrôleurs de gestion hospitaliers, rencontrés antérieurement à cette recherche doctorale, nous ont informés de leur préoccupation première vis-à-vis des activités de soins du fait de la tarification à l’activité, et vis-à-vis du déficit d’attention accordé à ces activités supports. Dans ce contexte, il nous a semblé intéressant de nous interroger sur les pratiques de gestion de la logistique hospitalière.
Une contribution possible à l’effort économique demandé à notre systèmesanitaire
L’analyse de la littérature a montré le potentiel d’amélioration au sein de la fonction. Des modalités d’organisation plus performantes sont proposées, l’état d’esprit est optimiste quant aux possibilités de générer davantage d’économies en veillant au perfectionnement des processus logistiques. L’exploitation au sein du secteur de la santé de pratiques logistiques appliquées dans l’industrie privée permettrait ainsi un véritable bond en avant en termes de charges supportées. Mais l’existence de ces pratiques réputées performantes n’est pas suivie par leur adoption massive de la part des établissements de santé, qui présentent des organisations et modalités d’activité logistique très hétérogènes. En l’absence présumée d’implication du contrôle de gestion hospitalier dans la fonction, nous nous sommes interrogés sur les pratiques de gestion : comment le choix est-il fait entre une modalité d’organisation et une autre ? Sur quelle base rationnelle ? Comment les activités logistiques sont-elles suivies ? Quels indicateurs sont-ils mis en place ? Quelle stratégie ? Des coûts sont-ils calculés ? Comment la performance réalisée est-elle maximisée ? Nos interrogations nous ont également menés à chercher à savoir ce que le contrôle de gestion pouvait apporter à la fonction. Les méthodes et outils de ce champ disciplinaires ontils développés? Permettent-ils de répondre aux questions précédemment évoquées ?
L’ensemble de ces observations nous a permis d’émettre les prémisses suivantes dont les différentes phases de nos recherches ont découlé. Les établissements de santé sont en difficultés financières, liées à un contexte difficile qui pèse sur leur budget et leur place au sein de l’organisation du système de santé. Certaines activités réalisées au sein des établissements ne bénéficient pas d’une attention importante de la part du contrôle de gestion hospitalier, il s’agit notamment des activités dites de logistique hospitalière. L’organisation et la réalisation de ces activités semblent améliorables, notamment au vu des pratiques industrielles similaires. Pourtant, malgré l’existence de pratiques réputées performantes, la réalisation de l’activité logistique hospitalière est hétérogène et les établissements ne présentent pas de modèle type pour cette fonction, ce qui nous questionne sur le caractère performant de chacune de ces pratiques et sur les capacités comparatives des établissements.
|
Table des matières
Introduction générale
Genèse de la problématique
Démarche de recherche
Plan de thèse
Première partie : Suivi et contrôle de la logistique hospitalière
Chapitre 1 : La logistique hospitalière
Section 1.1 : L’environnement hospitalier
Section 1.2 : L’activité logistique
Section 1.3 : Périmètres de la logistique hospitalière
Section 1.4 : Des pistes et modèles à suivre ?
Chapitre 2 : La recherche de la performance
Section 2.1 : Le concept de performance
Section 2.2 : La performance en contrôle de gestion
Section 2.3 : Performance logistique
Section 2.4 : Performance logistique hospitalière : quel potentiel d’amélioration ?
Chapitre 3 : Le contrôle de gestion logistique hospitalier : limites des outils et méthodologies officielles
Section 3.1 : L’importance et les lacunes du système d’information
Section 3.2 : Utilisation du BSC dans les hôpitaux : un outil inadapté aux problèmes de performance logistique
Section 3.3 : Les pôles et leurs CREA et la comptabilité par activité
Section 3.4 : Analyse du guide méthodologique de comptabilité analytique hospitalière concernant la prise en compte des charges liées à la logistique
Conclusion de la première partie
Deuxième partie : Pratiques de logistique hospitalière
Chapitre préliminaire : Méthodologie
Méthodologie des entretiens semi-directifs
Méthodologie de l’enquête par questionnaire destinée à être administrée aux logisticiens hospitaliers
Méthodologie de l’étude de cas approfondie
Chapitre 4 : Des monographies mettant en évidence des situations variées
Section 4.1 : Guide d’entretien
Section 4.2 : Etablissement A – Un Centre Hospitalier Universitaire
Section 4.3 : Etablissement B – Une Communauté Hospitalière Territoriale
Section 4.4 : Etablissement C – Une Clinique
Section 4.5 : Etablissement D – Un Etablissement Hospitalier Public
Section 4.6 : Etablissement E – Un Etablissement Hospitalier Public
Section 4.7 : Etablissement F – Un Centre Hospitalier Universitaire
Section 4.8 : Etablissement G – Un Etablissement Hospitalier Public
Chapitre 5 : Une enquête auprès de logisticiens hospitaliers
Section 5.1 : Contenu de l’enquête
Section 5.2 : Présentation des principales statistiques descriptives de l’échantillon
Section 5.3 : Présentation et interprétation de traitements en ACM
Chapitre 6 : Etude de cas approfondie : Transport dans un groupe d’établissements
Section 6.1 : Contexte juridique
Section 6.2 : Contexte architectural et organisationnel
Section 6.3 : Mise en place d’équations de TDABC
Section 6.4 : Exploitation des résultats du TDABC pour la fonction de transport de patient
Conclusion de la seconde partie
Conclusion générale
Apport pour la fonction logistique hospitalière
Apport pour le champ disciplinaire du contrôle de gestion
Limites de l’étude
Perspectives de recherche
Bibliographie
Table des matières
Annexes