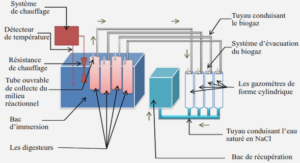
Historique de la leptospirose
La leptospirose est une zoonose ubiquitaire, causée par des Leptospires. Les formes de la maladie chez l’homme sont très variables allant de la forme subclinique à l’atteinte multiviscérale mortelle (Levett, 2001 ; Mérien et Berlioz-Arthaud, 2005). Adolf Weil a décrit la maladie pour la première fois en 1886 en observant les tissus rénaux d’un patient atteint d’une jaunisse accompagnée de splénomégalie, de dysfonctionnement rénal, de conjonctivite et d’éruption cutanée. Ce syndrome est par la suite qualifié de maladie de Weil. En 1907, en utilisant la technique de coloration à l’argent sur des coupes histologiques de rein d’un malade supposé mort de la fièvre jaune, Stimson en Nouvelle-Orléans a observé des Spirochètes en forme de crochet qu’il a nommés Spirochaeta interrogans (Levett, 2001). En Novembre 1914, à l’Université Impériale de Kyushu, les japonais Inada et Ido ont détecté deux Spirochètes et leurs anticorps spécifiques dans le sang d’un mineur atteint de fièvre jaune, et réussirent l’isolement microbiologique de l’agent pathogène (Levett, 2001). Ils ont donné le nom Spirochaeta icterohaemorrhagica japonica à l’organisme (Levett, 2015). En 1914, en Allemagne Huebener et Rieter ainsi qu’Uhlenhuth et Fromme, en transférant le sang de soldat atteint par la maladie de Weil sur des cobayes, réussissent à transmettre l’infection. Ils ont reconnu et décrit les Spirochètes à l’origine de la maladie (Levett, 2001). En 1917, Ido et al observent des Spirochètes dans des cultures de rein et d’urine de rats et les identifient comme S. icterohaemorrhagiae. Ils ont noté aussi que les Spirochètes sont restreints aux reins ; les rats sont apparemment sains mais ces Spirochètes deviennent virulents lorsqu’ils sont injectés aux cobayes. Ces résultats sont confirmés plus tard en Europe et aux USA (Levett, 2015). En 1918, Noguchi propose le nom de genre Leptospira pour différencier le Spirochète responsable de la maladie de Weil des autres spirochètes déjà connus (Levett, 2015). En 1937, les Leptospires ont été isolés chez les porcs pour la première fois au Pays-Bas puis dans d’autres pays : Australie, Argentine, Etats-Unis d’Amérique (Faine, 1987). Le premier isolement des Leptospires chez les bovins en URSS et Israël remonte en 1946 et les années suivantes dans d’autre pays (Faine, 1987).
Détermination de la concentration en antibiotique et dilution de la souche
Lors de la culture des Leptospires, d’autres microorganismes peuvent être présents dans l’échantillon. La croissance de ces microorganismes entre en compétition avec celle des Leptospires limitant ainsi la croissance de ces derniers et rendant difficile leur isolement. Afin de limiter la compétition entre la croissance des Leptospires et des contaminants, il est nécessaire de rajouter au milieu un ou plusieurs antibiotiques qui inhibent les contaminants mais n’affectent pas les Leptospires. L’antibiotique utilisé pour la culture est le 5-FU. La solution mère d’ATB a une concentration initiale de 50mg/ml : 50mg de poudre de 5-FU sont dissoutes dans 1ml de DMSO (diméthylsulfoxide) (Sigma- Aldrich), puis l’ensemble est stocké à +4°C avant son utilisation. Pour déterminer la concentration en 5-FU inhibant la croissance des contaminants mais n’affectant pas celle des Leptospires, une gamme de concentration d’ATB allant de 50µg/ml à 1000µg/ml (50µg/ml ; 100µg/ml ; 200µg/ml ; 300µg/ml ; 400µg/ml ; 500µg/ml ; 600µg/ml ; 700µg/ml ; 800µg/ml ; 900µg/ml ; 1000µg/ml) sont testées. La souche de référence L. interrogans canicola est utilisée pour ce test : la culture notée S1 est riche en Leptospire avec beaucoup de contaminants et la culture S2, riche en Leptospire avec peu de contaminants. A 5ml de milieux liquides EMJH additionnés de 5-FU sont ajoutés 0,5ml de la suspension de la souche bactérienne, ce qui constitue une dilution 1/10. Les tubes sont incubés dans l’étuve à +28°C. Au bout de 24h, une dilution au 1/100 des souches est réalisée et testée avec les mêmes concentrations d’ATB. Les cultures sont incubées à +28°C dans l’étuve. Après une semaine, les cultures sont observées sous microscope à fond noir.
Ajout des extraits d’ADN à amplifier
Cette étape se fait dans une autre salle réservée à cet effet. Les manipulations s’effectuent toujours sous une hotte. A chaque tube est ajouté 5µl d’extrait d’ADN pour avoir un volume final de 20µl. Lors de cette étape le témoin positif est ajouté, ainsi que de l’eau distillée stérile dans les tubes pour les témoins négatifs. Ce témoin négatif est un moyen de vérification de toute contamination pouvant survenir dans la salle d’ajout d’ADN.
DISCUSSION
Dans notre étude portant sur la détermination du portage rénal de la leptospirose chez les bétails, nous avons comme objectif principal de mettre en place une PCR en temps réel ainsi qu’une culture microbiologique, et d’appliquer ces techniques pour la recherche des gènes cibles et pour l’isolement des Leptospires. Pour la mise en place de la culture, différentes concentrations en 5-FU allant de 50 à 1000µg/ml sont testées sur les cultures S1 (riches en Leptospire mais fortement contaminées) et S2 (riches en Leptospire mais contenant peu de contaminant). Les cultures bactériennes avec les dilutions 1/10 et 1/100 sont réalisées. Les concentrations en 5-FU allant de 500 à 800µg/ml donnent une faible croissance des contaminants avec une abondante croissance des Leptospires. La concentration de 600µg/ml en 5-FU a été ainsi retenue lors des cultures effectuées à partir des échantillons de rein de zébu car elle est proche de celle rapportées par plusieurs auteurs : Oie et al. ainsi que Ris ont utilisé 400µg/ml (Oie et al., 1986 ; Ris, 1974) ; Miraglia et Lilenbaum ont employé chacun 300µg/ml (Miraglia et al., 2009 ; Lilenbaum et al., 2007; ). Toutefois, ces auteurs ont utilisé un mélange de 2 ou de plusieurs antibiotiques alors que lors de notre étude seul le 5-FU est utilisé : nous avons ainsi choisi la concentration de 600µg/ml. De plus, Rutssell a affirmé que la concentration en 5-FU allant de 50 à 1000µg/ml n’altérait pas la morphologie et la croissance des Leptospires (Rutssell et Palmer, 1964). La concentration optimale en 5-FU dans notre étude est ainsi de 600µg/ml pour une dilution au 1/100 de la culture. Cependant, nous n’avons pas réussi à isoler une souche après 6 mois de suivi des cultures. Le choix du rein comme matériel biologique pour la culture est dû au fait que l’urine peut contenir des substances inhibitrices impliquant des conditions spéciales (durée de stockage, mode de conservation après la collecte…). Lors de la culture, les dilutions de 1/10 et de 1/100 sont réalisées et ont donné respectivement 2 et 4 cultures suspectes. La culture est difficile et nécessite beaucoup de temps pour sa mise en place et son observation c’est pour cela que nous avons choisi de ne pas tester d’autres dilutions. Pendant les essais sur les souches, les contaminants étaient très peu abondants dans le milieu de culture. Cependant lors des cultures avec les échantillons de reins, malgré l’utilisation d’antibiotique, les autres microorganismes se multipliaient très vite empêchant l’isolement des Leptospires même au bout de 6 mois de culture. Les contaminants persistent même après plusieurs repiquages dans un milieu neuf. A part la rapidité de la croissance des contaminants qui peuvent inhiber celle des Leptospires, l’échec de la culture peut être dû au fait que les reins collectés ne sont pas directement mis en culture, une telle opération devant attendre l’arrivée jusqu’au laboratoire pour sa réalisation. La durée du transport pourrait ainsi altérer la fraicheur des reins entrainant la mort des Leptospires éventuellement présents. Ce résultat pourrait aussi être expliqué par le fait que les lobes de rein choisis au hasard ne contenaient pas de Leptospires viables. Par ailleurs, il est bien connu que la culture est très délicate et le rendement est presque toujours faible : au Brésil seulement 2 souches ont été isolées à partir de 52 échantillons d’urine provenant de chèvres ayant des anticorps anti-Leptospires (Lilenbaum et al., 2007) ; de même sur 96 échantillons provenant des animaux des abattoirs, aucune souche n’a été isolée malgré l’observation de Leptospire dans les tissus des animaux (da Silva et al., 2005). En Inde, la culture à partir de 184 échantillons de bétail n’a permis d’isoler que 4 souches (Sharma et al., 2014). Il se peut aussi que la présence d’antibiotique dans le milieu initial n’est pas favorable car d’autres auteurs ont réalisé un repiquagedans un milieu neuf sans antibiotique après 24h, cette technique leur a permis d’isoler les Leptospires (de Freitas et al., 2004). A propos de la conservation de l’urine dans le cas où elle n’est pas surgelée immédiatement, après l’ajout du tampon TE, la température ne semble pas jouer un rôle important car sur les 6 urines positives provenant des échantillons de Moramanga, 3 ont été gardées à la température ambiante et 3 autres à -20°C. Concernant la mise en place de la PCR en temps réel, l’utilisation des amorces pour l’amplification du gène ARN 16S est spécifique des Leptospires pathogènes. En suivant les recommandations du fournisseur du kit, nous avons pu déterminer les concentrations optimales de la sonde et des amorces. Nous avons aussi constaté que l’ajout de magnésium supplémentaire n’influe pas la réaction d’amplification. Par ailleurs, la PCR est très sensible car elle détecte un extrait dilué au 10-7 (1,5ng/µl). Lors du test sur les échantillons biologiques (rein et urine de zébu et de porc), nous avons constaté les faits suivants :
Sur les 44 reins de zébus mis en culture, aucune souche n’a été isolée au bout de 6 mois : seulement 4 cultures se sont révélées suspectes à la dilution de 1/100.
Sur les 105 zébus, 25% sont positifs (26 sur les 105 testés) dont 15 (15 sur les 105 testés) sont positifs sur les reins et 17% positifs sur l’urine (17 sur les 100 testés).
Parmi les 15 reins positifs, 14 sont positifs en lot de 4 lobes. De plus, lorsque le lobe individuel est positif, le mélange de 4 lobes est positif alors qu’inversement, les lots positifs ne sont pas toujours positifs individuellement. A une exception près, un zébu a été positif sur 1 lobe mais négatif sur le mélange de 4 lobes. Ainsi, il parait favorable d’utiliser un mélange de lobes de reins pour avoir de meilleurs résultats.
Pour les 26 zébus positifs, 6 (7,61%) sont en même temps positifs sur les reins et les urines ; 4 zébus sur 105 (3,80%) sont simultanément positifs sur les reins en lobe individuel et en lot ainsi que sur l’urine.
Seul 1 zébu a été positif avec les PCR sur le rein individuel, sur le lot de 4 lobes et sur l’urine, la culture ayant donné des résultats suspects.
Les résultats de la PCR sur les urines sont faiblement positifs chez le zébu par rapport à ceux des reins. La logique aurait voulu des résultats inverses car l’excrétion urinaire se fait à la suite d’une infection rénale. L’explication pourrait résider dans le fait que nous n’avons pris que 4 lobes de reins choisis au hasard alors que le rein compte plusieurs lobes. De même, nous n’avons testé qu’un seul reinalors que l’animal en possède deux. En outre, l’utilisation des enzymes (mutanolysine, lysostaphine et lysozyme) au moment de l’extraction d’ADN à partir de l’urine augmente le rendement de l’extraction et donne une meilleure représentation de la diversité microbienne (Yuan et al., 2012).
Pour les porcs, 10% (10 sur les 100 testés) sont positifs dont 9% (9 sur les 100 testés) sur les urines et 1 sur le rein. Aucun animal n’est positif en même temps sur le rein et l’urine. Nous constatons aussi que l’urine est plus sensible que les reins lors de la PCR surtout chez les porcs.
D’après les résultats des analyses, la PCR en plus de sa rapidité est plus sensible que la culture : 26 zébus sont positifs en PCR alors que la culture reste toujours infructueuse. Pour un diagnostic rapide et sensible, il est ainsi souhaitable de réaliser la PCR.
D’après les tests réalisés, le taux de portage est de 25% pour les zébus et de 10% pour les porcs. La leptospirose bovine présente une large distribution dans l’île puisqu’elle est présente dans plusieurs districts dont Mahabo, Morondava, Miandrivazo, Maintirano, Ambalavao, Ambatoboeny, Ampanihy, AntanambaoManampotsy, Mampikony, Morafenobe, Moramanga, Sakaraha et Soalala. Les porcs ayant été positifs sont originaires des régions de Bongolava et d’Itasy ainsi que du district de Moramanga. Le portage rénal de la leptospirose par les bétails à Madagascar est ainsi confirmé par cette étude. Rappelons que la présence des Leptospires a été pressentie depuis longtemps à Madagascar. La première enquête sur la leptospirose remonte en 1951 et en 1952 chez les bovins au cours de laquelle 8 échantillons sur 28 apparemment malades ou sains ont été sérologiquement positifs pour les sérogroupes mitis, pomona et grippotyphosa (Kolochine-Erber et al., 1956b). Ensuite, en 1956, le premier cas de leptospirose humaine confirmé sérologiquement est rapporté par Kolochine-Erber, les anticorps étant dirigés contre L. australis. Dans cette même étude, la recherche de Leptospires pathogènes chez le rat a été négative et les tests sur des sérums d’animaux domestiques (chiens, mouton et porc) n’ont donné que des réponses négatives alors que 7 bovins sur 65 furent positifs au sérogroupe ballum, australis et mitis (Kolochine-Erber et al., 1956a). Quelques années plus tard, Silverie et al mettent en évidence la présence d’anticorps contre les sérogroupes tarassovi, grippotyphosa, australis et hebdomadis chez l’humain avec une séroprévalence de 50,8%, et les sérogroupes tarassovi et bataviae chez le bovin avec une séroprévalence 70,6%. Selon eux, le porc semblait résistant à l’infection lors de leur recherche menée dans la région Sud de Madagascar. En 1978, l’enquête sérologique effectuée chez 2646 sujets à Antananarivo pour la recherche d’anticorps agglutinants anti-Leptospires a montré une prévalence très faible (35 sujets positifs), et la recherche bactériologique d’un portage rénal de Leptospires chez 55 rats (Rattus rattus) et 50 chauves-souris (Pteropus rufus) capturés à Antananarivo et à Marovitsika-Anjiro s’est révelée négative (Lhuillier, 1978). Pourtant en 2001, la recherche des réservoirs incluant les rats, les zébus et les porcs dans la région d’Antananarivo, Mahajanga et Ambositra n’a pas permis de mettre en évidence l’existence de ces germes malgré l’utilisation de la PCR (Ralaiarijaona et al., 2001). En 2010, la détection et l’isolement de Leptospire chez les petits mammifères ont mis en évidence la présence de ces microorganismes dans l’île (Rahelinirina et al., 2010). L’amélioration de nos résultats par rapport à ceux des précédentes études de Ralaiarijaona et al en 2001 est due au fait que nos échantillons sont plus nombreux avec une plus large distribution. En effet, les animaux des tueries, surtout les zébus, sont assez représentatifs de toutes les régions. Par ailleurs, la PCR effectuée simultanément sur les reins et sur l’urine d’un même animal améliore les résultats. En analysant le temps de transport des zébus jusqu’aux tueries et leur temps de garde, il est évident que les animaux sont déjà infectés à leur arrivée car le stade rénal se situe au minimum dans la deuxième semaine de la maladie et l’excrétion urinaire s’étale sur une durée de quelques semaines à quelques années. Les lieux d’origine sont donc probablement les lieux où les animaux ont été infectés. Mahabo, Morondava, Miandrivazo, Maintirano, Ambatoboeny, Mampikony, Morafenobe, Ampanihy, Sakaraha, Moramanga sont les districts originaires des animaux qui ont été positifs. Signalons que ces districts se trouvent dans les provinces de Mahajanga et de Toliara où la fréquence du portage des Leptospires par les petits mammifères a été élevée : 47,4% à Mahajanga, 48% à Toliara et 54% à Moramanga (Rahelinirina et al., 2010). Les petits mammifères, particulièrement les rongeurs, sont communément connus comme réservoir de Leptospire pouvant ainsi jouer un rôle dans l’infection des animaux de ces régions. Rappelons que Lhuillier a déjà suggéré de réaliser les enquêtes sur la leptospirose sur la côte Ouest de Madagascar car les pH de l’eau y sont favorables à la survie des Leptospires, permettant ainsi la dissémination des germes dans l’environnement. La haute fréquence du portage de la leptospirose chez les petits mammifères et le pH des eaux de ces régions pourraient être ainsi liées à l’infection des zébus originaires de la côte Ouest. Pourtant ces résultats présentent de légers biais. En effet, les reins de zébu sont composés de plusieurs lobes (une dizaine à une vingtaine) selon l’animal alors que le test réalisé portait sur un mélange de 4 lobes, les autres lobes non testés pouvant être porteurs du germe. D’après les résultats, les lobes de reins ne sont pas contaminés en même temps. De plus, la recherche a été menée sur un seul rein au lieu de deux. Par ailleurs, la question de l’origine des porcs a posé un problème car nous n’étions pas en mesure de connaître les lieux d’origine des porcs : ces animaux ne possédaient pas de fiche individuelle contrairement aux zébus. Malgré ces limites, nous avons effectué les tests sur les porcs et mis en évidence que les porcs sont moins infectés que les zébus ; une telle observation a déjà été rapportée lors des enquêtes antérieures (Kolochine-Erber et al., 1956a ; Silverie et al., 1968). Madagascar, pays à climat tropical, possède un environnement favorable à la circulation de la leptospirose. Pourtant, bien que la maladie soit très répandue dans le monde, elle reste peu connue à Madagascar. La grande variété clinique de la leptospirose rend son diagnostic difficile même si les germes existent à Madagascar notamment chez les bétails. Dans d’autres pays, le diagnostic de la leptospirose chez le bétail est effectué à l’aide de différentes techniques : sérologie, culture, PCR. Dans notre cas, il est difficile de comparer les résultats avec les études dans d’autres pays car dans la plupart des cas, ces études sont basées sur la sérologie. Il est bien connu que les anticorps restent dans la circulation pendant quelque mois et disparaissent : l’animal peut être alors porteur rénal alors que la sérologie est négative. Notons aussi que l’excrétion urinaire dure quelque mois à quelques années. Cependant, des études menées chez le bétail dans d’autres pays ont montré une séroprévalence nettement plus élevée par rapport à la nôtre : 57,3% à Bagdad, (Al-Badrawi et al., 2010) ; 37,8% dans le Nord de l’Iran (Shafighi et al., 2010) et 37% en Inde (Sharma et al., 2014). Toutefois, la nôtre dépasse celle de l’état de Kaduna (Nigeria) où la séroprévalence est de 3,50% et 16,16% dans quelques états du Nord Central du Nigeria (Ngbede et al., 2012 ; Abiayi et al., 2015) L’existence de l’infection chez les animaux des tueries met en exergue le besoin de recommandations sur la santé publique car la leptospirose est une anthropozoonose pour laquelle les activités professionnelles constituent un facteur de risque. Les bétails incluant les zébus et les porcs peuvent être une source de contamination humaine plus importante que les rongeurs parce qu’ils peuvent excréter durant longtemps de grandes quantités de Leptospires avec l’urine. De plus, le bétail est beaucoup plus fréquemment en contact avec les hommes que les rongeurs, une telle proximité existant dans le domaine de l’élevage, de l’agriculture et du commerce des viandes. Dès lors, les bouviers, les agriculteurs, les employés des abattoirs, les vétérinaires sont les groupes les plus exposés. Dans les tueries, toutes les activités liées à la viande incluant le lavage des abats et la manipulation des déchets doivent faire l’objet d’une prise de mesures adaptées malgré l’absence de données sur la prévalence chez ces groupes de personnes. En effet, les conditions d’hygiène dans les tueries exposent les travailleurs à un grand risque de contamination. Actuellement, la leptospirose est un sujet de préoccupation majeur en santé publique en raison de sa distribution mondiale, du risque d’épidémie, et de ses taux de létalité potentiellement élevés en l’absence de traitement (WHO, 2011a). La mise en évidence du portage rénal chez les animaux des abattoirs également est à l’origine de cette préoccupation pour Madagascar.
|
Table des matières
1. INTRODUCTION
2. GENERALITES
2.1. HISTORIQUE DE LA LEPTOSPIROSE
2.1.1 Situation mondiale
2.1.2 Situation à Madagascar
2.2. L’AGENT PATHOGENE
2.2.1. Structure des Leptospires
2.2.2. Classification
2.3. EPIDEMIOLOGIE DE LA LEPTOSPIROSE
2.3.1. Réservoirs
2.3.2. Mode de transmission et cycle de développement
2.3.3. Manifestations cliniques
2.4. METHODES DE DIAGNOSTIC DE LA MALADIE
2.4.1. Culture
2.4.2. Technique moléculaire
2.4.3. Technique sérologique
2.5. PREVENTION ET TRAITEMENT
2.5.1. Prévention
2.5.2. Traitement
3. MATERIELS ET METHODES
3.1. SITE D’ETUDE ET ECHANTILLONS BIOLOGIQUES
3.2. COLLECTE ET CONSERVATION DES ECHANTILLONS BIOLOGIQUES
3.2.1 Urine
3.2.2. Rein
3.3. RECHERCHE DES LEPTOSPIRES PAR LA CULTURE
3.3.1 Détermination de la concentration en antibiotique et dilution de la souche
3.3.2. Application de la culture sur les échantillons de rein de zébu
3.4. PCR EN TEMPS REEL POUR LA DETECTION DES LEPTOSPIRES
3.4.1. L’extraction et la purification d’ADN
3.4.1.1. Principe de l’extraction d’ADN
3.4.1.2. Extraction d’ADN à partir des tissus de rein
3.4.1.3. Extraction d’ADN à partir de l’urine
3.4.2. La PCR en temps réel pour la détection des Leptospires chez les bétails
3.4.2.1. Principe de la PCR en temps réel
3.4.2.2. Les différentes étapes de la PCR en temps réel
3.4.3. Optimisation des paramètres de la PCR en temps réel
3.4.3.1. Détermination de la concentration en amorce et en sonde
3.4.3.2. Concentration en MgCl2
3.4.3.3. Détermination du cycle seuil
3.4.3.4. Préparation du mélange réactionnel ou mix
3.4.3.5. Ajout des extraits d’ADN à amplifier
3.4.3.6. Paramétrage et lancement de l’amplification sur le thermocycleur
3.4.4. Application de la PCR sur les échantillons biologiques
4. RESULTATS
4.1. RECHERCHE DES LEPTOSPIRES PAR LA CULTURE
4.1.1. Détermination de la concentration en antibiotique
4.1.2. Application de la culture sur les reins de zébus
4.2. PCR EN TEMPS REEL POUR LA DETECTION DES LEPTOSPIRES
4.2.1. Optimisation des paramètres de la PCR en temps réel
4.2.1.1. Détermination de la concentration des amorces
4.2.1.2. Détermination de la concentration en sonde
4.2.1.3. Test de l’ajout de MgCl2
4.2.1.4. Détermination du cycle seuil
4.2.2. Application de la qPCR sur les échantillons biologiques
4.2.2.1. Détection des Leptospires chez les zébus
4.2.2.2. Détection des Leptospires chez les porcs
5. DISCUSSION
6. CONCLUSION ET PERSPECTIVES
7. REFERENCES BIBLIOGRAPHIQUES
8. ANNEXES
Télécharger le rapport complet