Télécharger le fichier pdf d’un mémoire de fin d’études
STRUCTURES DE RENFORCEMENT DE L’UNION PELVIENNE
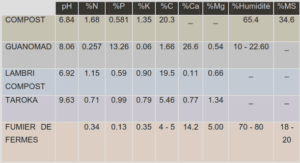
La membrane obturatrice ferme presque complètement le trou ischio-pubien (foramen obturé).
L’aponévrose périnéale est une membrane triangulaire à sommet tronqué se projetant au-dessous et en arrière de la symphyse pubienne. Chez la femme, la membrane périnéale est traversée par l’urètre et le vagin. Chez l’homme, mis à part les vaisseaux et les nerfs, la seule structure importante qui traverse la membrane périnéale est l’urètre.
Les ligaments sacro-sciatiques : Il s’agit des grands et petits ligaments sacro-sciatiques, encore appelés ligaments extrinsèques et intrinsèques.
MUSCULATURE DU BASSIN
LE PLANCHER PELVIEN
L’extrémité inférieure du bassin est fermée par un plancher musculo-aponévrotique qui s’insère sur le pubis, l’ischion et le coccyx. Il est traversé par l’urètre, le vagin (chez la femme), et le canal anal (Figure 4). Il est impossible de dissocier ces structures du plancher pelvien. Toute déformation de l’anneau osseux peut ainsi conduire à une déchirure du plancher pelvien, donc à une lésion de l’urètre, du vagin et du canal anal. Ce plancher pelvien est anatomiquement séparé en diaphragme pelvien et diaphragme urogénital. Il ferme le bassin et soutient tous les viscères du pelvis. Lors de la contraction, il élève la totalité du plancher pelvien et fléchit le canal ano-rectal pendant la défécation.
LES MUSCLES MOTEURS DU BASSIN
Le bassin est une région intermédiaire d’insertion musculaire et un point d’ancrage pour beaucoup de muscles de l’abdomen, du rachis et des membres inférieurs. Ces muscles peuvent être le siège de contusions, de plaies, de délabrement et de déchirures. Des fractures avulsions liées le plus souvent à des contractions musculaires répétées ou violentes et brutales, peuvent être observées chez le jeune sportif (figure 12). Ces avulsions apophysaires sont parfois multiples [21, 56].
LES VISCERES PELVIENS
Au centre de l’entonnoir pelvien sont disposés d’avant en arrière la vessie, la partie haute du vagin et l’utérus chez la femme, les vésicules séminales chez l’homme, et le rectum. Vessie et rectum peuvent être embrochés par des esquilles osseuses lors d’une fracture du bassin.
La vessie
Le dôme vésical (ou face postéro-supérieure de la vessie) est tapissé par le péritoine pariétal ; il est le siège des ruptures intrapéritonéales de la vessie. Il s’agit d’une zone de faible résistance. Les perforations des faces antéro-inférieures et postéro-inférieures sont extrapéritonéales. La vascularisation de la vessie est assurée par les branches de l’artère hypogastrique et les veines satellites.
L’urètre masculin
Il s’étend du col de la vessie à l’extrémité de la verge. L’urètre peut être subdivisé en deux portions : l’urètre postérieur qui comprend l’urètre prostatique et l’urètre membraneux ; l’urètre antérieur ou urètre pénien qui est rarement traumatisé car mobile. L’urètre membraneux a des rapports intimes avec l’aponévrose pelvienne, ce qui explique sa possibilité de lésion par cisaillement en cas de fracture déplacée du bassin. Le sphincter strié est directement en rapport avec cette portion de l’urètre qu’il entoure. Cette proximité anatomique explique la possibilité d’incontinence urinaire après un traumatisme de l’urètre.
Filière urogénitale féminine
L’urètre féminin comprend deux portions : une portion intra-pelvienne et une portion périnéale qui s’abouchent à la vulve. Il est court, peu fixé et suit facilement les déplacements de la vessie [34].
Le vagin est un conduit qui s’étend du col utérin à la vulve. Sa vascularisation est assurée par l’artère vaginale qui est une branche de l’artère hypogastrique et par des rameaux qui proviennent de l’artère utérine, de l’artère vésicale inférieure et de l’artère hémorroïdale moyenne.
Rectum et canal anal
C’est la portion terminale du tube digestif. Le rectum commence au niveau de la troisième vertèbre sacrée et se termine par le canal anal. Il comprend une portion intrapéritonéale et une portion sous-péritonéale. Le rectum est vascularisé par les artères hémorroïdales supérieures et moyennes. La face postérieure du rectum se moule sur la face antérieure du sacrum. Le bas-rectum et le canal anal peuvent être dilacérés en cas de rupture des muscles du plancher pelvien.
LA VASCULARISATION ET L’INNERVATION
Au contact des parois internes de l’entonnoir pelvien, se trouvent les vaisseaux pelviens qui peuvent être lésés par étirement ou embrochage par une esquille osseuse lors d’une fracture du bassin.
Les racines sacrées sortent du sacrum par les trous sacrés et peuvent être lésées lors d’une fracture du sacrum. Les branches terminales du plexus sacré sont constituées par le nerf honteux interne, le nerf périnéal, le nerf dorsal de la verge chez l’homme et le nerf dorsal du clitoris chez la femme. Les branches collatérales sont notamment constituées par les nerfs érecteurs. Cette disposition permet de comprendre la possibilité de dysfonctionnement érectile en cas de traumatisme du bassin (figure 8).
PARTICULARITES ANATOMIQUES DU BASSIN DE L’ENFANT
LES POINTS D’OSSIFICATION
Après la naissance, des points d’ossification secondaires apparaissent et se développent aux différents stades de la croissance. Cette apparition par étapes des différents points d’ossification permet la détermination de l’âge osseux.
Les points d’ossification secondaires des vertèbres sacrées sont au nombre de trois : l’un pour la partie supérieure du corps vertébral, le deuxième pour la partie inférieure du corps vertébrale et le troisième pour l’apophyse épineuse.
A la naissance, il existe une ouverture normale des arcs sacrés mais à 7 ans, la fermeture des arcs sacrés doit être terminée. La fusion des corps vertébraux commence tardivement vers la quatorzième année de la vie et se fait de bas en haut (de S5 à S1).
EVOLUTION DES SURFACES ARTICULAIRES SACRO-ILIAQUES EN FONCTION DE L’AGE
Les cartilages des deux partenaires articulaires sont fondamentalement différents. Chez les enfants, sur les surfaces sacrées, on retrouve une liaison ostéo-cartilagineuse ressemblant à celle du plateau vertébral ou de la symphyse pubienne. La capsule articulaire est bien développée. Il existe une grande liberté de glissement dans tous les sens. Avec l’âge, des modifications histologiques et morphologiques diminuent considérablement la mobilité de l’articulation sacro-iliaque. Des dégénérescences fibreuses lient les surfaces articulaires entre elles et la perte de mobilité est pratiquement totale en raison du développement d’ostéophytes. L’ankylose est souvent due à une construction d’un pont fibreux intra-articulaire [22, 26].
COTYLE ET CARTILAGE EN « Y »
A la naissance, le cotyle est une masse cartilagineuse qui est la réunion de chacune des extrémités de l’ilium, l’ischium et le pubis (qui constituent l’os coxal). Ces trois os mettent en commun une zone équivalente à l’épiphyse des os long qui comportera de façon latéralisée une zone articulaire, la cavité cotyloïdienne. Ce cartilage en « Y » participe à la croissance en hauteur des éléments constitutifs de l’os iliaque mais très peu à la croissance en épaisseur du fond du cotyle, assurée par une ossification membraneuse à partir du périoste de la face endo-pelvienne en continuité pour les trois os. Le front d’ossification du cartilage en «Y» ne répond pas à une transformation harmonieuse, mais l’on observe, de façon normale et surtout dans la deuxième partie de la période de croissance, une ossification tourmentée, ne s’achevant qu’à l’âge adulte. Le développement du cotyle et celui de l’extrémité supérieure du fémur sont particulièrement synergiques. Tout phénomène pathologique ou traumatique retentissant sur l’un des éléments se manifestera sensiblement sur l’autre.
La vascularisation des structures cartilagineuses de croissance du cotyle est riche et dépend de nombreux territoires partiellement anastomosés entre eux ; cette configuration rend le cotyle moins fragile aux souffrances vasculaires, comparativement à l’extrémité supérieure du fémur.
LE MODELAGE MORPHOLOGIQUE DU BASSIN
Sous l’effet des tractions directes ou indirectes que les muscles pelvi-trochantériens exercent au cours de la marche sur les tubérosités, le bassin a tendance à s’élargir. Jusqu’à l’âge de 8 ans, le diamètre antéro-postérieur du détroit supérieur est égal au diamètre transverse. Puis le diamètre transverse prend de l’extension ; il dépasse le diamètre antéropostérieur. A 18 ans, le diamètre antéropostérieur fait 9,7cm et le diamètre transverse fait 11,5cm. Le bassin suit un développement parallèle et s’adapte à loger les organes pelviens et à les protéger.
Par ailleurs, le sacrum subit aussi un modelage morphologique. Sous le poids de la colonne lombaire, le sacrum descend et s’enfonce comme un coin entre les deux os iliaques. L’abaissement du plan du détroit supérieur accompagne la descente du sacrum.
PARTICULARITES DES VISCERES
Chez le nourrisson et le jeune enfant, la cavité pelvienne est relativement petite et la vessie se trouve en grande partie dans l’abdomen. Chez l’enfant, la vessie à un aspect piriforme, à grosse extrémité inférieure. Elle a tendance à descendre progressivement sous le pelvis, cependant que sa partie supérieure s’oblitère, constituant l’ouraque.
L’urètre présente trois zones de fragilité : la région cervicale, la région prostatique et l’urètre membraneux [17, 44]. L’immaturité prostatique du garçon explique la possibilité de lésion de cette portion de l’urètre qui n’est jamais touchée chez l’adulte [17]. Chez la fillette, l’urètre court et mobile n’est que rarement atteint ; en dehors des traumatismes directs et des plaies, il s’agit le plus souvent d’une lésion haute, véritable disjonction vésico-urétrale ou à l’opposé d’une lésion basse, telle que la désinsertion de l’urètre de la vulve [34].
Le rectum est de petite taille et est parfaitement amarré aux parois élastiques du bassin. Il est particulièrement protégé par le squelette avec une barrière musculaire périnéale protectrice.
CIRCONSTANCES ETIOLOGIQUES DES TRAUMATISMES DU BASSIN CHEZ L’ENFANT
Les accidents de la voie publique sont à l’origine de la plupart des traumatismes du bassin, et en premier lieu, les accidents impliquant les passagers de véhicules à moteur. Les piétons et les cyclistes sont également très exposés, qu’ils soient percutés, projetés ou écrasés [53, 54].
Les accidents domestiques et ludiques comme les chutes de grande hauteur (d’un arbre ou d’un balcon, défenestration), les chutes à califourchon, les empalements ou les écrasements sont également responsables, d’une part non négligeable, de traumatismes du bassin [53, 54].
Ces circonstances étiologiques expliquent le fait qu’il s’agit très souvent de poly-blessés ou de polytraumatisés présentant de nombreuses autres lésions mettant en jeu le pronostic fonctionnel et/ou vital.
Chez les jeunes sportifs, on peut observer des avulsions apophysaires parfois multiples. Dès l’apparition d’un point d’ossification apophysaire, la plaque cartilagineuse de croissance adjacente devient, comme au niveau d’une épiphyse, la zone de faiblesse. Ce type de lésion affecte donc des adolescents pratiquant une activité sportive. Lors de la contraction brutale du muscle, le tendon violemment sollicité arrache son site d’insertion sur l’apophyse. Au niveau du bassin, les noyaux les plus exposés sont la tubérosité ischiatique, les épines iliaques antéro-supérieures et inférieures. Le diagnostic est évoqué par le contexte : douleur brutale et impotence fonctionnelle au cours de l’effort [21].
|
Table des matières
INTRODUCTION
PREMIERE PARTIE : RAPPELS
I. RAPPEL ANATOMIQUE
1. LE BASSIN OSSEUX
2. STRUCTURES DE RENFORCEMENT DE L’UNION PELVIENNE
3. MUSCULATURE DU BASSIN
4. LES VISCERES PELVIENS
4.1. La vessie
4.2. L’urètre masculin
4.3. Filière urogénitale féminine
4.4. Rectum et canal anal
5. LA VASCULARISATION ET L’INNERVATION
6. PARTICULARITES ANATOMIQUES DU BASSIN DE L’ENFANT
6.1. LES POINTS D’OSSIFICATION
6.2. EVOLUTION DES SURFACES ARTICULAIRES SACRO-ILIAQUES EN FONCTION DE L’AGE
6.3. COTYLE ET CARTILAGE EN « Y »
6.4. LE MODELAGE MORPHOLOGIQUE DU BASSIN
6.5. PARTICULARITES DES VISCERES
II. CIRCONSTANCES ETIOLOGIQUES DES TRAUMATISMES DU BASSIN CHEZ L’ENFANT
III. MECANISMES LESIONNELS
1. LES FORCES DE ROTATION EXTERNE
2. LES FORCES DE COMPRESSION LATERALE
3. LES FORCES DE CISAILLEMENT VERTICAL
4. LES MECANISMES COMBINES
IV. CLASSIFICATION DES TRAUMATISMES DU BASSIN
1. CLASSIFICATION DES FRACTURES DU BASSIN
1.1. Les fractures qui n’interrompent pas la continuité de la ceinture pelvienne
1.2. Les fractures qui interrompent la continuité de la ceinture pelvienne
1.3. Les fractures du cotyle et du cartilage tri-radié
2. CLASSIFICATION DES TRAUMATISMES DES VISCERES PELVIENS ET DU PERINEE
2.1. Les lésions vésicales
2.2. Lésions urétrales
2.3. Lésions ano-rectales
2.4. Lésions vulvo-vaginales
2.5. Lésions testiculaires
V. DIAGNOSTIC DES TRAUMATISMES DU BASSIN
1. DIAGNOSTIC POSITIF
1.1. Signes fonctionnels
1.2. Signes physiques
1.3. Signes paracliniques
2. DIAGNOSTIC DE GRAVITE ET CAT
VI. TRAITEMENT
1. BUTS DU TRAITEMENT
2. MOYENS ET METHODES
2.1. Mesures générales
2.2. Moyens médicaux
2.3. Méthodes de traitement des fractures
2.4. Méthodes de traitement des lésions vasculaires
2.5. Méthodes de traitement des lésions urinaires
2.6. Traitement des lésions testiculaires
2.7. Traitement des lésions ano-rectales et vulvo-vaginales
2.8. Méthodes de traitement des lésions nerveuses
3. INDICATIONS
4. RESULTATS
DEUXIEME PARTIE : PATIENTS, METHODE ET RESULTATS PATIENTS ET METHODE
I. CADRE DE L’ETUDE
1. Description des lieux
2. Personnel
3. Activités du service
II. PATIENTS
1. Critères d’inclusion
2. Critères de non inclusion
III. METHODE
1. Type d’étude
2. Source des données
3. Paramètres étudiés
4. Exploitation des données
RESULTATS
I. ASPECTS EPIDEMIOLOGIQUES
1. Fréquence
2. Sexe
3. Age
4. Circonstances de survenue
5. Mécanismes lésionnels
II. DIAGNOSTICS
III. ASPECTS THERAPEUTIQUES
TROISIEME PARTIE : DISCUSSION
I. ASPECTS EPIDEMIOLOGIQUES
II. ASPECTS DIAGNOSTIQUES
III. ASPECTS THERAPEUTIQUES
CONCLUSION
Télécharger le rapport complet