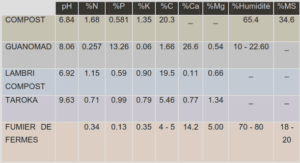
Télécharger le fichier pdf d’un mémoire de fin d’études
Physiopathologie de l’hypertension artérielle
L’HTA peut résulter schématiquement de 3 grands mécanismes :
Soit d’une augmentation du volume sanguin artériel : c’est l’HTA volo-dépendante par défaut d’excrétion rénale du sodium et/ou apport excessif de Na.
Soit d’une augmentation des résistances vasculaires périphériques : c’est l’HTA de résistance.
Il peut s’agir d’une sécrétion anormale d’agents vasoconstricteurs (catécholamines et phéochromocytome, angiotensine II et sténose de l’artère rénale …) et/ou d’un déficit d’agents vasodilatateurs (PG…).
Il peut aussi s’agir d’une augmentation de la sensibilité des fibres musculaires lisses aux agents vasoconstricteurs.
Soit de l’association des 2 mécanismes précédents : augmentation des résistances périphériques et rétention sodée excessive.
Particularités physiopathologiques des HTA secondaires
Les HTA secondaires répondent à de très nombreuses étiologies et à des mécanismes multiples. Ainsi, ces HTA peuvent être :
• Des HTA volume-dépendantes, comme c’est le cas dans :
L’HYPERALDOSTERONISME PRIMAIRE où il existe une sécrétion accrue d’aldostérone avec rétention hydro-sodée.
La sécrétion de rénine est freinée, expliquant l’hyporéninisme et, malgré l’hypervolémie, l’ADH plasmatique est normale ou élevée du fait d’une tendance à l’hyperpernatrémie
LES NEPHROPATHIES PARENCHYMATEUSES ET L’INSUFFISANCE RENALE il y a hypervolémie par défaut d’élimination du sodium pouvant être associé à l’activation ou à l’absence de suppression complète du SRAA.
Les néphropathies vasculaires et glomérulaires s’accompagnent d’HTA plus souvent que les néphropathies interstitielles qui comportent habituellement une fuite urinaire obligatoire de sodium, ce qui diminue le facteur volémique de l’HTA.
L’ACROMEGALIE : l’HTA semble en rapport avec une hypervolémie résultat de l’action stimulante de la ‘‘growth hormon (GH)’’ sur la pompe à Na-K-ATP dépendante des cellules tubulaires rénales avec augmentation du pool de sodium.
L’hypervolémie est à l’origine d’une augmentation du débit sanguin rénal et de la filtration glomérulaire avec freination du SRAA : l’HTA est volo-dépendante à rénine basse [21, 105].
Des HTA de vasoconstriction par élévation des RPT comme dans :
LES STENOSES DE L’ARTERE RENALE où il existe une libération accrue de rénine, du fait de la baisse de la pression de perfusion du rein en aval de la sténose, ce qui augmente la PA par le biais du SRAA.
LE PHEOCHROMOCYTOME : l’HTA est liée à une production accrue de catécholamines par une tumeur de la médullo-surrénale ou un paragangliome. Ces catécholamines induisent à la fois une augmentation du débit cardiaque et des résistances périphériques totales.
L’HTA de la grossesse est liée à un trouble très précoce de la placentation consistant en une anomalie de l’invasion des structures maternelles par la trophoblaste (cette invasion assurant normalement ‘‘la connexion entre le placenta naissant et les vaisseaux maternels’’) avec absence de transformation des artères spiralées ou transformation incomplète
de ces artères sur une longueur insuffisante.
Ce trouble de la placentation entrave l’apport sanguin à l’unité foeto-placentaire avec pour conséquence, une ischémie responsable, à partir d’un certain seuil critique, d’une vasoconstriction intense, à l’origine de l’HTA et d’une tendance thrombotique par activation de l’hémostase, tendance qui conditionne les diverses complications viscérales en particulier, la survenue d’un HELLP syndrome [9].
Les autres mécanismes physiopathologiques possibles seront envisagés tout au long de cette étude.
EPIDEMIOLOGIE
L’HTA est une affection très fréquente, ubiquitaire, souvent méconnue par le patient : c’est ‘‘l’affection la plus répandue dans le monde, n’épargnant aucune population, aucune ethnie, bien que certaines soient plus ou moins électivement touchées’’ [65].
Elle constitue un véritable problème de santé publique du fait de sa gravité potentielle (retentissement cardio-vasculaire, neurologique, rénal) et du coût qu’elle est susceptible d’engendrer, en particulier si les indications concernant les explorations complémentaires et le traitement qu’elle impose ne sont pas bien codifiées, laissant la porte ouverte aux excès.
Elle toucherait 10% de la population adulte en France et 20% aux Etats-Unis [51].
En Afrique, de nombreuses études sur l’HTA ont été réalisées depuis les années 1960, étude, qui, malgré leur caractère parcellaire, dès 1968, lors de la conférence annuelle des médecins internistes, ont fait ressortir l’importance de la prévalence de l’HTA et de son retentissement cardiaque à l’échelle africaine [65].
Au Sénégal, les travaux réalisés ont également mis en évidence l’importance de l’HTA et sa fréquence croissance, faisant de l’HTA un véritable problème, de santé publique aussi bien à l’échelle sénégalaise qu’à l’échelle africaine [65].
Ainsi :
Au début des années 1950, à Dakar, GRALL, BERGERET, CHARMOT, LE HENAND et GUIDICELLI ont souligné par leurs travaux l’importance de l’HTA au Sénégal [35, 65].
En 1960, P. PENE et collaborateurs ont évalué à 6,3% la prévalence de l’HTA en milieu urbain dakarois et à 4,22% les hospitalisés pour HTA dans un service de médecine interne [35, 65].
En 1973, SANKALE et KOATE ont estimé la prévalence de l’HTA à 23,16% de l’ensemble des hospitalisations en cardiologie au CHU LE DANTEC [35, 65].
SAMB B., dans ‘‘une étude rétrospective du 1er janvier 1984 au 31 décembre 1986 portant sur la mortalité et la morbidité dans le service de médecine interne
de l’HALD’’ a noté que l’HTA arrivait au 1er rang des affections cardio-vasculaires dont elle représentait 31,8% et qu’elle constituait la première cause d’hospitalisation [118].
KANE A. dans sa thèse : ‘‘contribution à l’étude épidémiologique de l’HTA en milieu suburbain africain (Pikine) en 1990, a retrouvé une prévalence globale de : 10,43% d’HTA avérées 25,03% d’HTA en prenant en compte les HTA limites (cf définition de l’OMS) et les HTA avérées
La progression croissante de l’HTA au Sénégal a été corroborée par différentes études ; ainsi, à titre d’exemple :
DIOUF S. dans sa thèse portant sur ‘‘les aspects généraux de la pathologie cardio-vasculaire chez le noir africain (1974)’’ dans un service de médecine générale de Dakar a montré que la prévalence de l’HTA a été multipliée par 1,3 en 7 ans, passant de 25% en 1966 à 32,59% en 1973 [36].
Une étude menée par l’équipe de cardiologie du CHU Le Dantec en 1984 portant sur ‘‘l’évolution de la place et du profil de la pathologie cardio-vasculaire au Sénégal en deux décennies (1961-1980) [69] a montré que les affections cardio-vasculaires dont l’HTA qui constituaient 12,6% de l’ensemble des hospitalisations dans un service de médecine générale sont passées à 18,13% en 1970 (accroissement de 42% en 10 ans), cette progression ayant également été notée en zone rurale à Niakhar où en 10 ans, la prévalence de l’HTA est passée de 4,92% (1970) à 6,17% (1980).
L’interrogatoire recherchera une résistance à un éventuel traitement anti-hypertenseur déjà institué
Selon l’ANAES, une hypertension artérielle est dite résistante aux traitements si la pression artérielle ne peut être abaissée au-dessous de 140mmHg pour la systolique et 90mmHg pour la diastolique sous une trithérapie bien conduite comprenant un diurétique.
9/ Dès l’interrogatoire, on appréciera le retentissement de l’HTA, en sachant que ce retentissement est en général plus important dans les HTA secondaires qui sont plus sévères manométriquement que dans l’HTA essentielle et qu’un retentissement d’emblée majeur doit orienter vers une étiologie particulière de l’HTA et, ce, d’autant plus que le sujet est jeune et que l’HTA est récente :
au niveau cardio-vasculaire :
dyspnée d’effort ou de décubitus
douleur thoracique aigue en rapport avec une dissection de l’aorte ou angor (l’HTA multiplie le risque d’insuffisance cardiaque par 5 et celui de coronaropathie par 10 [69])
Diagnostic d’imputabilité dans l’HTA d’une sténose de l’artère rénale
Une fois la sténose ‘‘anatomique’’ affirmée par les explorations morphologiques, il faut s’assurer de son imputabilité dans l’HTA car c’est seulement dans ce cas de figure qu’un traitement de la sténose pourra corriger ou améliorer l’HTA.
Deux examens permettent d’affirmer ou d’infirmer l’imputabilité d’une lésion sténotique de l’artère rénale dans l’HTA [44] :
La scintigraphie rénale au MAG 3 (mercaptoacétyltriglycine)
Elle consiste à injecter un radio-isotope : le MAG 3 marqué au technétium 99m qui se fixe au niveau rénal puis est éliminé par voie urinaire
On obtient ainsi une image scintigraphique des deux reins et une appréciation de la filtration glomérulaire.
Cet examen peut être sensibilisé par l’administration préalable, une heure avant l’injection de l’isotope, de 25 à 50 mg de Captopril (IEC) par voie orale.
Résultats : en cas de sténose de l’artère rénale unilatérale, on note du côté sténose :
– un ralentissement du traceur au niveau intra-rénal par diminution de la filtration glomérulaire, à l’origine d’une image scintigraphique plus intense que du côté sain.
– l’administration d’IEC, en majorant la diminution de la filtration glomérulaire, accentue le contraste entre l’image scintigraphique, marquée du côté de la sténose, et celle du côté sain.
Les inconvénients de cet examen sont : son coût élevé et son caractère peu contributif en cas de sténose bilatérale de l’artère rénale.
La scintigraphie au MAG 3 est déconseillée chez l’insuffisant rénal
La mesure sélective de l’activité de la Rénine dans les 2 veines rénales
Elle consiste à prélever du sang veineux au niveau des deux veines rénales et à y doser l’activité rénine, ce dosage devant être effectué chez un patient en régime normosodé, après arrêt de tout traitement anti-hypertenseur.
L’administration d’un IEC augmente la sensibilité de ce test
Résultats :
– du côté de la sténose, on note une hypersécrétion de rénine
Les patients ayant une sténose de l’artère rénale ont une augmentation exagérée de la sécrétion de rénine liée à l’interruption de l’effet normal suppresseur de l’angiotensine II sur la sécrétion de rénine dans le rein sténosé lorsque le test est sensibilisé par l’administration d’un IEC.
– du côté opposé à la sténose, on note un freinage de la sécrétion de rénine.
Le diagnostic de sténose de l’artère rénale significative à l’origine d’une HTRV est retenu si le rapport Rénine au niveau du rein sténosé > 1,5
Rénine au niveau du rein normal
De plus un tel gradient entre les chiffres d’activité rénine plasmatique dans les veines de chaque rein justifie une intervention chirurgicale et présage d’une normalisation de la PA en post-opératoire.
Le tableau suivant indique la valeur des tests de dépistage de l’HTRV en terme de sensibilité et de spécificité.
Autres néphropathies vasculaires
NB : La sténose de l’artère rénale fait partie des néphropathies vasculaires
Parmi les autres néphropathies vasculaires susceptibles d’être à l’origine d’une HTA secondaire, nous citerons [64] :
la maladie athéro-embolique des artères réales ou embolie rénale de cholestérol, résultant de micro-emboles de cholestérol libérés de plaques d’athérome siégeant au niveau des grosses artères (notamment l’aorte et les artères rénales).
– Ces embolies de cholestérol sont favorisées par la chirurgie aortique, l’artériographie, l’institution d’un traitement anticoagulant, chez un sujet âgé polyathéromateux.
– Cliniquement, outre l’HTA d’apparition récente ou l’exacerbation d’une HTA pré-existante, elle se manifeste par une insuffisance rénale aigue pouvant être oligurique avec protéinurie modérée, hématurie microscopique et leucocyturie des polymyalgies un purpura nécrotique des extrémités avec parfois gangrène distale au fond d’œil : des cristaux de cholestérol dans la rétine.
La maladie thrombo-embolique des artères rénales.
L’HTA, complication d’un infarctus rénal, par hypersécrétion de rénine par la zone péri-lésionnelle, est généralement transitoire mais peut perdurer.
La thrombose de la veine rénale (TRV), favorisée par les situations où il existe une hypercoagulabilité (femme enceinte, contraception par pilule oestro-progestative, syndrome néphrotique, déshydratation chez l’enfant), ou secondaire à l’invasion humorale des veines rénales par un carcinome rénal.
Chez l’adulte jeune, elle se manifeste par une dégradation soudaine et brutale de la fonction rénale avec parfois HTA, exacerbation d’une protéinurie ou d’une hématurie pré-existantes en cas de thrombose sur traumatisme lombaire, syndrome néphrotique sous-jacent, chez la femme enceinte ou sous oestro-progestatifs.
Chez le sujet âgé, la symptomatologie peut se résumer à la survenue d’embolies pulmonaires répétées ou à l’apparition d’une HTA chez un sujet jusque là normotendu.
Le diagnostic repose sur la phlébographie rénale sélective permettant de visualiser le thombus au niveau d’une ou des deux veines rénales.
le syndrôme hémolytique et urémique (SHU), caractérisé par une anémie hémolytique microangiopathique avec schizocytes, une thrombopénie et une insuffisance rénale aigue.
L’insuffisance rénale est généralement sévère, souvent compliquée d’oligurie, d’HTA et évolue fréquemment vers l’IRC.
Elle est associée à une protéinurie généralement modérée, une hématurie microscopique parfois macroscopique, une cylindrurie.
Chez l’enfant, le SHU est le plus souvent post-diarrhéique, survenant au décours d’un épisode de diarrhée transitoire à E. coli, Salmonelle, Shigelle, avec insuffisance rénale aiguë de gravité variable [64].
Un SHU peut aussi être rencontré au cours d’une infection par le VIH ou être secondaire à une intoxication médicamenteuse (pilule oestro-progestative, cocaïne, anti-mitotiques notamment l’adriamycine).
l’atteinte vasculaire rénale dans le cadre d’une sclérodermie Elle se manifeste : soit par la persistance d’un syndrome urinaire avec protéinurie modérée, cylindrurie, avec une propension à développer une HTA
soit par une crise sclérodermique rénale caractérisée par une rapide détérioration de la fonction rénale avec oligurie, rétention hydro-sodée majeure et évolution en quelques jours à quelques mois vers l’IRC en l’absence de traitement adéquat, associée à une HTA maligne et une anémie hémolytique micro-angiopathique [64].
Hypertension artérielle et transplantation rénale
La prévalence de l’HTA est élevée dans la transplantation rénale : dans les premiers mois suivant la greffe, 50 à 80% des patients sont hypertendus [85]
par la suite, la proportion de patients greffés hypertendus diminue mais reste supérieure à celle dans la population générale.
Cette HTA peut être liée :
dans la phase initiale (premier mois après la greffe) à :
. un phénomène de rejet aigu de la greffe
. une sténose de l’artère du greffon
. l’utilisation de doses élevées d’immunosuppresseurs
. plus tard à un phénomène de rejet chronique
. aux caractéristiques propres au receveur et au donneur
HTA liée au transplant
Elle peut être secondaire aux phénomènes de rejet aigu ou chronique ou à la sténose de l’artère du greffon.
Rejet du greffon
Il peut être suraigu, aigu ou chronique.
L’HTA est fréquente dans le rejet aigu, l’élévation de la PA pouvant précéder ou suivre la détérioration de la fonction rénale [62].
Plusieurs mois après la transplantation rénale, la première cause d’HTA chez la transplanté est le rejet chronique [15].
Cette HTA est associée à une altération progressive de la fonction rénale.
Le rejet chronique résulte ‘‘d’épisodes répétés de rejets aigus et d’un processus immunologique chronique entraînant une perte progressive de la masse néphronique, perte compensée par une hyperfiltration des glomérules restant aboutissant à une glomérulosclérose’’, ces deux mécanismes expliquant l’HTA selon BRENNER.
Sténose de l’artère du greffon
C’est une cause fréquente d’HTA chez les transplantés rénaux (prévalence variant de 1,5 à 25% selon les études) [85].
Les mécanismes de cette sténose sont multiples :
. rejet immunologique de l’artère allogreffée
. angulation de l’artère rénale du fait d’une longueur excessive de cette artère
. fibrose ou lésion ischémique liée au clampage chirurgical
. compression extrinsèque
. plaque d’athérome [15]
Lorsque la cause est chirurgicale, la sténose siège au niveau de l’anastomose chirurgicale, avec souvent dilatation post-sténotique, sinon, elle siège à distance de cette anastomose [109].
HTA liée aux caractéristiques du donneur ou du receveur
Liée au donneur
La greffe d’un rein provenant d’une personne hypertendue serait à l’origine d’une HTA chez le receveur, HTA qui n’existait pas auparavant (donnée prouvée chez le rat) : en effet, d’après certaines études, le besoin d’un traitement anti-hypertenseur serait plus fréquent chez les patients ayant reçu un rein d’un donneur hypertendu ou chez qui on retrouve une notion d’HTA familiale [25].
Liée au receveur
L’HTA est très fréquente (environ 70% des cas) en cas de transplantation rénale hétérotopique (consistant à transplanter le greffon plus au moins loin de sa situation anatomique normale en laissant en place les reins natifs) [88].
Ceci serait lié :
d’une part à une sécrétion excessive de Rénine par les reins natifs, corrigée dans la plupart des cas par une binéphrectomie ou l’administration d’IEC.
d’autre part à une polycythémie avec augmentation de la viscosité sanguine, secondaire à la production accrue d’erythropoïétine (Epo) par les reins natifs soumis à une hypoxie [15].
Le retrait des reins natifs, même des années après la transplantation, permet souvent une normalisation de la pression artérielle.
L’HTA peut également être la conséquence d’une récidive sur le greffon de la maladie primitive ayant motivé la transplantation rénale (par exemple : néphropathie à IgA, GNMP, GEM, Glomérulosclérose segmentaire et focale surtout lorsque maligne), mais ceci est rare [15].
HTA liée au traitement immunosuppresseur
L’HTA peut être secondaire à la prise de corticoïdes ou de cyclosporine comme nous le reverrons dans les HTA d’origine médicamenteuse.
Autres causes d’HTA d’origine rénale
Tumeurs rénales à rénine
Il s’agit généralement de tumeurs bénignes, développées aux dépens des cellules de l’appareil juxta-glomérulaire, responsables d’un hyperréninisme primaire avec HTA hypokaliémique.
Plus rarement, il s’agit de tumeurs malignes de siège rénal ou extra-rénal [95].
L’hyperréninisme primaire est une cause extrêmement rare mais curable d’HTA : son diagnostic est souvent difficile [95].
Le diagnostic différentiel se fera avec les autres causes d’HTA associées à une hypokaliémie (cf annexe ci-dessous : organigramme pour le diagnostic des hyperaldostéronismes avec hyperrénirisme) :
l’hyperaldostéronisme primaire, caractérise par une diminution de la rénine active plasmatique et une augmentation de l’aldostéronémie
l’hyperaldostéronisme secondaire avec augmentation de la rénine active et de l’aldostéronémie : sténose ou thrombose de l’artère rénale, infarctus rénal, hypoplasie rénale segmentaire, compression extrinsèque du pédicule vasculaire rénal ; l’artériographie permet de statuer.
les causes d’HTA avec hypokaliémie comportant une diminution de l’activité rénine plasmatique et de l’aldostéronémie : consommation de réglisse, bloc enzymatique en 17 α hydroxylase et 11β hydroxylase, syndrome de Liddle.
|
Table des matières
DISCUSSION
I- METHODOLOGIE
II- EPIDEMIOLOGIE
1) Fréquence
2) Origine géographique des malades
3) Répartition des patients selon l’âge
4) Répartition selon le sexe
5) Répartition selon l’âge et selon le sexe
III- CLINIQUE
1) Ancienneté de l’HTA au moment de l’admission à la clinique médicale I
2) Etude clinique
2-1 Données de l’interrogatoire
2-2 Données de l’examen physique
a) Evaluation du niveau tensionnel dans notre série
b) Examen physique
3) Données paracliniques
3-1 Bilan minimal de l’OMS
3-2 Investigations paracliniques à visée étiologique réalisées dans notre série275
IV- ETIOLOGIES
1) Etiologies retrouvées dans notre étude
2) Discussion étiologique
2.1 Cas où le diagnostic étiologique a été évoqué de prime abord
et confirmé
a) Glomérulonéphrites chroniques
b) Néphropathie diabétique
c) Glomérulonéphrites aiguës (GNA) post-infectieuse
d) Polykystose rénale autosomique dominante
e) Atteinte rénale dans le cadre d’une maladie de système
f) Insuffisance rénale aiguë du post-partum
g) Association HTA et grossesse
h) Etiologies endocriniennes dont le diagnostic a été évoqué de prime abord puis confirmé
2.2 Causes d’HTA secondaire de diagnostic moins aisé (diagnostic non évoqué de prime abord)
a) Néphropathies vasculaires
b) Hypertension réno-vasculaire (HTRV)
c) Hyperparathyroïdie primaire
d) Autres causes d’HTA secondaire retrouvées dans notre série
e) Hypertensions artérielles secondaires, dont la cause n’a pu être précisée
V- RETENTISSEMENT DE L’HYPERTENSION ARTERIELLE
1- Sans préjuger de l’étiologie
2- En fonction de la cause de l’HTA secondaire
VI- TRAITEMENT DES HTA SECONDAIRES DANS NOTRE SERIE 306
1- Traitement médicamenteux à visée anti-hypertensive
a) Sans préjuger de l’étiologie
b) Traitement anti-hypertenseur en fonction de l’étiologie
2) Traitement à visée étiologique
VII- EVOLUTION
CONCLUSION
BIBLIOGRAPHIE
Télécharger le rapport complet