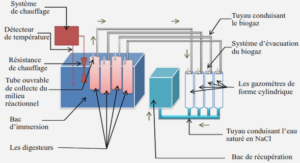
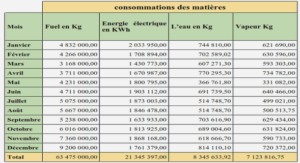
Facteurs de virulence
Protéines de surface Les protéines à la surface de S. aureus ont de nombreux points communs entre elles. Elles se composent en général d’une séquence signal sécrétrice, d’une partie composée d’acides aminés chargés positivement dans le cytoplasme, d’un domaine membranaire hydrophobe et d’une zone d’ancrage dans la paroi cellulaire. Certaines d’entre elles possèdent un domaine de liaison exposé à la surface de la bactérie qui leur confère les propriétés d’adhésine. La protéine A, qui est le prototype de ces protéines, a des propriétés antiphagocitaires par sa capacité à se lier à la partie Fc des immunoglobulines. Les MSCRAMM : « Microbial-Murface Components Recornizing Adhesive Matrix Molécule », forment un ensemble de protéines qui sont caractérisées par leur capacité à se lier à des éléments de la matrice extracellulaire. Elles jouent un rôle majeur dans la capacité des staphylocoques à envahir les tissus de l’hôte (LOWY ,1998). Les facteurs de virulence du Staphylococcus aureus comprennent des antigènes, des enzymes et des toxines comme :
Antigènes : Andésines
Enzymes : Coagulase, Lipase, Hyaluronidase, Staphylokinase et Nucléase
Toxines : α – Toxine, β – Toxine, Δ-Toxine, Picovolte, Leukocidin, Entérotoxine, Toxine Exfoliative et la Toxine de Choc Toxique Staphylococcique (SHAFER et al ., 1978)
Les protéines sécrétées Les staphylocoques produisent un grand nombre de molécules qui sont regroupées sur la base de leur mécanisme d’action :
a Les cytotoxines : Les cytotoxines (alpha-toxine par exemple) provoquent la formation de pores et des modifications pro-inflammatoires dans la cellule de l’homme. Ces modifications sont à l’origine de dommages cellulaires et participent à l’expression du syndrome septique.
b Les toxines pyrogéniques : Ce sont des super antigènes capables de se lier aux protéines du complexe majeur d’histocompatibilité de classe II (CMH II). Cette liaison induit la prolifération des cellules T et la production de cytokines. Les toxines pyrogéniques les plus connues sont :
Les entérotoxines responsables de l’intoxication alimentaire et du syndrome du choc toxique.
Le syndrome du choc toxique 1 (TSST61) structurellement très proche des entérotoxines. Le gène qui code cette toxine est retrouvé chez toutes les espèces de S.aureus.
Les toxines exfoliatives (toxines épidemolytiques A et B) causent un érythème et un décollement de la peau (THOMAS et al., 2006).
c Les enterotoxines staphylococciques : Les entérortoxines staphylococciques (SE) font partie de la grande famille des exotoxines pyrogènes staphylococciques et streptococciques. Cette famille de protéines est à l’origine du syndrome de choc toxique et a été impliquée dans des cas d’intoxication alimentaire et de nombreuses maladies auto-immunes ou allergiques. Les SE sont avant tout impliquées dans les toxi-infections alimentaires. D’autre espèces que S.aureus sont capables de produire des SE. Parmi les staphylocoques à coagulase positive, il a été montré que Staphylococcus epidermidis est capable de produire des SE (BECKER et al., 2001) et a été incriminé dans des cas de TIAC (KHAMBATYet al., 1994). Certaines espèces de Staphylocoques à coagulase négative sont également capables de produire des SE. C’est par exemple le cas de S.cohnii, S. epidermidis, S.xylosus. S. haemolyticus, S. simulans, S.equrorum, S. lentus et S. capitis (BAUTISTAet al., 1988 ; VERNOZY-ROZAND et al., 1996). Les enterotoxines Staphylococciques sont des protéines à chaîne linéaire de faible masse moléculaire (22.6 à 28.3KDA). A ce jour, 24 entérotoxines staphylococciques ont été décrites dans la littérature. Ces différentes entérotoxines ont été désignées par une lettre de l’alphabet dans l’ordre de leur découverte. Elles ont, dans un premier temps, été identifiées grâce à leurs différentes propriétés antigéniques (Entérortoxines A staphylococciques (SEA), Entérortoxines J Staphylococciques(SEJ)). Depuis, le développement des techniques de séquençage a accéléré la découverte de nouveaux types d’enterotoxines (Entérortoxines K Staphylococciques (SEK) à Entérortoxines V Staphylococciques (SEV)). Ces SE, produits par S aureus présentent de fortes similarités en termes de structure, de séquences peptidiques et de fonction (LE LOIR, et al., 2003). Les SE sont des exotoxines pyrogènes et superantigènes (RASOOLY ET DO, 2009). Il en résulte alors une réaction immunitaire exacerbée. Parmi les différentes enterotoxines, l’activité superantigène de Entérortoxines B Staphylococciques (SEB) est maintenant considérée comme une arme biologique puissante (GREENFIELDet al., 2002 ; HENGHOLD, 2004). Cependant, les SE étaient à l’origine, définies comme des enterotoxines du fait de leur activité émétique lors de leur ingestion orale et donc de leur implication dans des cas de TIAC. L’activité émétique des enterotoxines n’est pas aussi bien caractérisée que l’activité superantigène (DINGESet al., 2000). Il a tout de même été montré que ces deux activités étaient dissociées (DINGESet al., 2000 ; HARRIS et al.,1993 ; HOVDEet al.,1990) et que les SE semblent avoir un effet sur les cellules épithéliales de l’intestin.
d Propriété physico chimiques de SE : Les SE sont des protéines très stables, capables de résister à la plupart des enzymes protéolytiques telle que la pepsine. Les SE sont également thermorésistants (ASAOet al, 2003).
e Ingestion d’une dose suffisante d’enterotoxine : La dose à ingérer pour provoquer les premiers symptômes reste mal définie (ANONYME, 2003a). Cependant, plusieurs études ont tenté d’évaluer la dose minimale ingérée pour provoquer les premiers symptômes de TIA. MOSSEL et al, en 1995 citent une dose émétique de 50 à 200 ng de toxine/Kg de poids corporel par ingestion. MOSSEL et ses collaborateurs concluent qu’un homme doit ainsi ingérer entre 10 et 20 microgrammes de toxines staphylococciques pour que les premiers symptômes se déclenchent. Des études sur des volontaires humains ayant ingéré des toxines de types SEA, SEB et Entérortoxines C Staphylococciques (SEC) ont montré que la dose minimale d’enterotoxine provoquant une réponse émétique chez tous les volontaires était de 3,5 microgrammes. Cependant, chez les individus les plus sensibles, la dose ingérée pourrait être abaissée à 0,7 microgrammes d’entérotoxines staphylococciques pour déclencher les symptômes. Ainsi, la quantité d’entérotoxine nécessaire à l’intoxication dépend de la sensibilité d’un individu à ces toxines, donc de son poids et de son état de santé général, ainsi que du type de toxines.
Les enzymes Les staphylocoques produisent un grand nombre d’enzymes responsables de la destruction des tissus. Ces enzymes facilitent la dissémination des bactéries au sein des tissus, mais leur implication dans la pathogénèse de l’infection n’est pas encore bien définie. Il y a:
− La Béta-lactamase qui est une enzyme située dans la membrane cytoplasmique responsable de l’inactivation de la pénicilline. L’apparition d’une nouvelle bétalactamase est actuellement responsable de la résistance des staphylocoques aux pénicillines penicillase-résistantes et aux céphalosporines.
− La coagulase qui est un activateur de la prothrombine, permet la conversion du fibrinogène en fibrine. Cependant son implication dans la virulence de la bactérie est incertaine (LOWY ,1998).
Classification de la résistance bactérienne aux antibiotiques
Il existe deux types de résistance, la résistance naturelle (ou constitutionnelle ou intrinsèque) qui fait partie du patrimoine génétique initial du germe et la résistance acquise (ou transmissible) qui est due à une évolution du génome (MOULIN et COQUEREL, 2002 ; NAUCIEL et VILDE, 2005 ; PAGEet al., 1999 ; SCHWARZet al. ; 2006).
1 La résistance naturelle : La résistance a pour support le chromosome bactérien. C’est un caractère d’espèce qui touche généralement toutes les cellules de toutes les souches microbiennes. La résistance naturelle préexiste à l’utilisation d’antibiotiques ; elle est stable et transmissible à la descendance mais pas ou peu transmissible sur un mode horizontal c’est-à-dire entre les espèces (TANDE, 2005).
2 La résistance acquise : La résistance acquise est le fruit de la modification génétique et phénotypique de la bactérie au cours de son évolution, et ne touche généralement que quelques souches microbiennes. La résistance acquise se produit de deux manières différentes :
Par mutation du chromosome bactérien (résistance acquise chromosomique) : Il s’agit d’erreurs lors de la réplication. La mutation se produit en moyenne toutes les 109 réplications. Ces mutations sont rares et aléatoires, stables et héréditaires et leur apparition est spontanée. Les antibiotiques génèrent une pression de sélection qui favorisera le développement du phénotype résistant. Ces mutations n’atteignent en général qu’un caractère phénotypique de la bactérie et lui confère donc une résistance à un seul antibiotique à la fois.
Par l’intermédiaire des plasmides, des éléments transposables et des intégrons (résistance acquise extra chromosomique) :
Les plasmides sont le support du génome extra chromosomique bactérien, ce sont des morceaux d’ADN circulaire, libres dans le cytoplasme de la bactérie, qui codent pour des protéines additionnelles. Les bactéries porteuses de plasmides sont donc normales, et possèdent tous les constituants normaux de la bactérie contrairement aux bactéries résistantes suite à une mutation, qui sont souvent fragilisées. Les plasmides sont transmissibles d’une bactérie à l’autre au sein d’une même espèce ou entre espèces différentes ; ce qui est à l’origine d’une dissémination très importante au sein des populations bactériennes. Cette dissémination des gènes de résistance est exacerbée par la présence d’éléments génétiques transposables et d’intégrons qui permettent la dissémination de gènes entre des bactéries phylogénétiquement éloignées, permettant ainsi la transmission de gènes là où celle d’un plasmide échoue. Les protéines codées par les gènes de résistance composant les plasmides, les éléments génétiques transposables et les intégrons peuvent conférer une résistance à la bactérie vis-à-vis des antibiotiques. Elles peuvent être séparées en trois principaux groupes en fonction de leur mécanisme d’action. Les enzymes, qui inactivent l’antibiotique en modifiant sa structure (ex : les bétalactamases). Les protéines de transport, qui agissent comme des pompes et rejettent l’antibiotique à l’extérieur de la bactérie, diminuant ainsi sa concentration au-dessous de la concentration active (exemple : les pompes à efflux codées par le gène msr A qui confère à S. aureus une résistance aux macrolides). Les protéines modifient la cible de l’antibiotique (exemples : les protéines Van. responsables de la résistance à la vancomycine chez les entérocoques). Il s’agit de protéines remplaçant des protéines existantes. Elles ont la même fonction que les protéines d’origine mais ont quelques modifications stériques qui leur permettent d’être moins affines avec l’antibiotique. Les plasmides comportent plusieurs gènes régulant la synthèse d’une protéine capable de conférer une résistance à plusieurs antibiotiques. Ces plasmides ne sont pas transmissibles de manière héréditaire mais sont transmis lors des phénomènes de conjugaison, de transduction ou de transformation (TANDE,2005).
Etude des caractères morphologiques : examen microscopique
Cette étude permet de déterminer la forme des cellules bactérienne, leur mode de regroupement, leur mobilité.
Examen à l’état frais
Principe : Cet examen consiste à déterminer la morphologie des bactéries, leur mode de groupement et leur mobilité. Les manipulations se font en l’absence de toute fixation ou coloration des bactéries montées entre la lame et lamelle.
Mode opératoire : Dans un milieu solide ou liquide, les bactéries sont prélevées à l’aide d’une öese et sont déposées sur la lame contenant une fine goutte d’eau physiologique ou de l’eau distillée. Ensuite, la lame est recouverte par une lamelle. Le résultat microscopique est obtenu à l’objectif X100 en immersion.
Examen après coloration de Gram
Principe : La coloration Gram est la méthode de coloration la plus utilisée en bactériologie médicale. Elle est basée sur la différence présentée par les bactéries à Gram positif et négatif dues à la diversité de structure et de composition chimique de leur paroi cellulaire. Les bactéries sont soumises à l’action du cristal violet (ou de violet de gentiane) en présence d’iode comme mordant, puis traitées par l’alcool. Elles se différencient alors en deux groupes : Celles qui retiennent le colorant après le traitement par l’alcool-acétone : bactéries Gram positif ; Celles qui se décolorent lors du traitement à l’alcool-acétone : bactéries Gram négatif.
Mode opératoire : Un frottis mince a été réalisé sur une lame stérile et sèche puis fixé à la chaleur (plaque chauffante). La lame a été recouverte de violet de gentiane pendant une minute, c’est la coloration. Après son action, le colorant a été jeté et la lame a été lavée à l’eau puis recouverte de la solution de Lugol. C’est le mordançage. Après une minute d’action, le mordant jeté et la lame rincée, la décoloration par le mélange alcool-acétone a été réalisée en laissant couler sur le frottis jusqu’à ce qu’il coule non teinté. Après rinçage à l’eau de robinet, la lame a été recouverte de fuschine durant quelques secondes, lavée abondamment, égouttée et séchée à l’air libre. La lame est examinée sous microscope à l’huile à immersion, les bactéries Gram positif sont violettes et celles Gram négatif sont de coloration rose.
Traitements statistiques des données
Arrondissement le plus contaminé : Le tableau 13 montre que la valeur de la probabilité Pr est très petite par rapport au seuil α=0,05. La différence entre les arrondissements est donc hautement significative. La variation est très élevée dans les six arrondissements qui constituent la Commune Urbaine d’Antananarivo (CUA), le Sixième arrondissement (TANA6) est moins contaminé par S.aureus avec un taux de 11,06% (Figure : 4) de contamination tandis que le deuxième arrondissement (TANA2) est le plus contaminé par S.aureus avec un taux de contamination de 22,78% (Figure : 4). On peut donc dire que le nombre d’UFC/g d’échantillon pour chaque arrondissement n’est pas identique. Dans chaque quartier qui constitue les arrondissements, la viande de poulet de chair est le produit le plus contaminé et impropre à la consommation humaine.
Produit le plus contaminé : Le tableau 14 montre que la valeur de Pr trouvée est très petite par rapport à la valeur de α=0,05. La différence en nombre de Staphylococcus aureus entre les produits à analyser est significative. La variation est trop élevée allant de 0 à 2,8.102 UFC/g. Le poulet de chair est le produit le plus contaminé avec un taux de contamination de 65,21% (figure 4) de S.aureus, suivi de la viande de bœuf avec un taux de 20,79% (figure 4), puis la viande de porc avec un taux de contamination de 11,96% (figure 4) ; tandis que le poulet gasy est le produit le moins contaminé avec un taux de 1,33% (figure 4) de contamination en S.aureus. Avaradoha Ambohidahy et Andranomena sont les quartiers où on trouve des produits (viandes : viande de poulet de chair, viande de porc, viande de bœuf et viande de poulet gasy) propres et sains car ils sont exempts de Staphylococcus aureus.
Quartiers plus contaminés : La figure 4 montre bien que le nombre de l’UFC/g d’échantillons entre les différents quartiers est différent. Le taux varie de 0 à 2,8.102 UFC/g des S.aureus. Tsiadana est le quartier le plus contaminé avec un taux de 11% de contamination en S.aureus tandis qu’Avaradoha, Ambohimirary et Andranomena sont les quartiers les moins contaminés avec un taux de contamination de 0%. Le poulet de chair dans chaque quartier est presque contaminé par le Staphylococcus aureus et leur taux est très élève : Tsarahonenana 2,7.102 UFC/g, Anosibe ambohibarikely 2,8.102 UFC/g, Andravohangy Tsena 2,5.102 UFC/g, Ankatso Ambolonkandrina 250UFC/g, Ambohidahy 2,2.102 UFC/g, Tsiadana 2,1.102 UFC/g, Ankasina 1,6.102 UFC/g et 67 Nord Est 1,8.102 UFC/g de Staphylococcus aureus.
|
Table des matières
INTRODUCTION GENERALE
PARTIE.I : GENERALITES
I. VIANDE ET PRODUITS CARNES
II. STAPHYLOCOCCUS
II.1 HISTORIQUE ET IMPORTANCE MEDICALE
II.2 CLASSIFICATION
II.3 CARACTERISTIQUES PHYSIOLOGIQUES
II.4 RESERVOIRS
II.5 CONDITIONS DE CROISSANCE DE STAPHYLOCOCCUS AUREUS ET DE PRODUCTION D’ENTEROTOXINES
III. CARACTERES STRUCTURAUX
III.1 LA PAROI CELLULAIRE
III.2 LA CAPSULE
III.3 LE GENOME
III.4 FACTEURS DE VIRULENCE
III.4.1 Protéines de surface
III.4.2 Les protéines sécrétées
III.4.2.a Les cytotoxines
III.4.2.b Les toxines pyrogéniques
III.4.2.c Les enterotoxines staphylococciques
III.4.2.d Propriété physico chimiques de SE
III.4.2.e Ingestion d’une dose suffisante d’enterotoxine
III.4.3 Les enzymes
III.5 REGULATION DE LA VIRULENCE
III.6 LES INFECTIONS A S. AUREUS
III.6.1 Les toxémies staphylococciques
III.6.2 Les infections suppuratives
IV. TOXI-INFEXTIONS ALIMENTAIRES COLLECTIVES A STAPHYLOCOCCUS AUREUS
IV.1 GENERALITES SUR LES TIAC
IV.2 DEFINITION
IV.3 SYMPTOMES DE TIAC A STAPHYLOCOCCUS AUREUS
IV.4 MODE DE CONTAMINATION
IV.4.1 Contamination d’origine humaine
IV.4.2 La contamination d’origine animale
V. RESISTANCES BACTERIENNES AUX ANTIBIOTIQUES
V.1. DEFINITION
V.2. FACTEURS DE RISQUE DE MULTI-RESISTANCE
V.3. CLASSIFICATION DE LA RESISTANCE BACTERIENNE AUX ANTIBIOTIQUES
V.3.1 La résistance naturelle
V.3.2 La résistance acquise
PARTIE.II : MATERIELS ET METHODES
I. ZONE D’ETUDE
II. MATERIELS D’ETUDE
II.1 MATERIELS DE LABORATOIRE
II.2 MILIEUX DE CULTURE
III. METHODES
III.1 CONTROLE DE LA QUALITE MICROBIOLOGIQUE DES VIANDES
III.1.1 Echantillonnage
III.1.2 Préparation de la suspension mère
III.1.3 Dénombrement de Staphylococus aureus
III.1.4 Mode de calcul
III.1.5 Méthode d’interprétation
III.1.6 Purification et conservation
III.1.6.1 Purification des souches isolées
III.1.6.2 Conservation
III.2 TEST DE CONFIRMATION DE S.AUREUS
III.2.1 L’ETUDE DES CARACTERES CULTURAUX : EXAMEN MACROSCOPIQUE
III.2.2 ETUDE DES CARACTERES MORPHOLOGIQUES : EXAMEN MICROSCOPIQUE
III.2.2.1 Examen à l’état frais
III.2.2.2 Examen après coloration de Gram
III.2.3 ETUDE DU TYPE RESPIRATOIRE
III.2.4 RECHERCHE DE CATALASE
III.2.5 ETUDE DES CARACTERES BIOCHIMIQUES
III.2.5.1 Milieu Mannitol mobilité nitrate
III.2.5.2 Milieu HAJNA-KLIGLER
III.2.5.3 Milieu Lysine Fer
III.2.5.4 Milieu Citrate de Simmons
III.3 TESTS STATISTIQUES
III.4 TEST D’ANTIBIOGRAMME
III.4.1 Principe
III.4.2 Mode opératoire
PARTIE.III : RESULTATS ET DISCUSSIONS
I. CONTROLE QUALITE DES PRODUITS CARNES DE LA CUA
II. RESULTAT DES TESTS DE CONFIRMATION
II.1 CARACTERES CULTURAUX
II.2 CARACTERES MORPHOLOGIQUES
II.3 CARACTERES PHYSIOLOGIQUES
II.4 CARACTERES BIOCHIMIQUES
II.5 TRAITEMENTS STATISTIQUES DES DONNEES
PRODUIT LE PLUS CONTAMINE
QUARTIERS PLUS CONTAMINES
II.6 RESULTATS DES TESTS D’ANTIBIOGRAMME
DISCUSSIONS
CONCLUSION ET PERSPECTIVES
REFERENCES BIBLIOGRAPHIQUES
Télécharger le rapport complet