Télécharger le fichier pdf d’un mémoire de fin d’études
Les obstacles à l’investissement du patient
Les difficultés rencontrées par le patient vis-à-vis des responsabilités qui lui sont dorénavant confiées sont multiples, objectives ou subjectives : effets secondaires des médicaments, incompréhension des buts et des modalités du traitement, complexité de la posologie, croyances négatives sur l’efficacité de la thérapeutique, déni récurrent de la maladie, fatigue de la discipline quotidienne imposée par la thérapeutique…
Il existe plusieurs déterminants des comportements de santé pouvant influer sur son autonomie (Lacroix, 2011). Certains sont considérés comme immuables, ce sont les facteurs primaires qui comprennent principalement l’âge et le statut socio-économique. D’autres peuvent faire l’objet d’évolutions, ce sont les facteurs cognitifs et émotionnels que l’on peut regrouper sous le terme de facteurs secondaires.
L’âge
En premier lieu, la question de l’âge s’applique aux enfants. Un enfant ne peut assumer personnellement sa prise en charge ou tout du moins pas en totalité. La compréhension de la maladie et des traitements peut ne pas être évidente or elle est indispensable. De plus, un enfant ne peut avoir la même autonomie qu’un adulte concernant notamment l’utilisation des médicaments ou des dispositifs médicaux. Ainsi, même si le jeune patient doit être sensibilisé à sa pathologie, c’est aux parents de se substituer à lui dans sa prise en charge, jusqu’au jour où il sera lui-même en âge de le faire.
Par ailleurs, à l’autre extrémité des âges de la vie, les personnes âgées peuvent avoir des difficultés pour gérer leur maladie. En effet, les conséquences du vieillissement et de la perte d’autonomie qui peut en résulter sont multiples et impactent notamment l’observance des traitements. La réduction des capacités cognitives et les troubles de l’audition peuvent engendrer des difficultés de compréhension. La diminution de l’acuité visuelle peut être à l’origine de confusion entre les médicaments. Certains traitements dont la forme galénique est mal adaptée peuvent se voir délaisser (gros comprimés chez un sujet ayant des difficultés pour avaler, gouttes à compter pour un patient souffrant de tremblements ou ayant une mauvaise vue, flacons à ouverture sécurisée « child proof » chez un arthritique,…). Les conséquences de ces obstacles au bon usage des thérapeutiques sont amplifiées par le nombre de médicaments prescrits au patient, or cette catégorie de la population est bien souvent polymédiquée.
Le statut socio-économique et les conditions de vie
L’environnement dans lequel évolue le patient peut constituer un frein majeur à son investissement dans le cadre de sa pathologie. Les patients issus de milieux socio-économiques défavorisés et/ou au chômage ont notamment des difficultés d’accès aux soins (Legros, 2012). Les raisons de ce constat sont identifiées : emplois précaires, niveau d’instruction limité, méconnaissance des rouages du système de santé et difficultés à s’orienter dans le parcours de soins. Il est également établi que ces populations défavorisées sont plus à même d’avoir des comportements à risque. A titre d’exemple, il est prouvé que la consommation de tabac est liée au statut socio-économique : en 2010, un chômeur sur deux était fumeur, alors que dans la population générale, on estimait à un français sur trois la proportion de consommateurs quotidiens (Feck, 2011).
Sur un autre plan, la distance géographique entre l’habitation et les structures de santé peut parfois être inadaptée à un suivi médical régulier. C’est toute la problématique actuelle des déserts médicaux, qui prolifèrent indéniablement sur le territoire, dans les zones rurales (Maurey, 2013). Il est en effet démontré que la « consommation de soins » diminue à mesure qu’augmente la distance entre le lieu de vie et les services de santé (Vigneron, 2001). Ainsi, dans un sondage réalisé en octobre 2011 par l’Ifop (Institut Français d’Opinion Publique), 28% des Français interrogés déclarent avoir déjà renoncé à des soins du fait de l’éloignement géographique avec le lieu de la consultation (Ifop, 2011).
Parmi les éléments pouvant constituer des obstacles de taille à une prise en charge optimale par le patient de son état de santé, on retrouve également des contraintes professionnelles, familiales et/ou religieuses. Emploi du temps chargé ou incompatible avec la prise d’un rendez-vous chez le médecin, voyages d’affaire, traditions religieuses, voilà autant d’évènements pouvant entraver le suivi médical régulier, la prise adaptée de médicaments ou le respect d’un régime alimentaire. Les représentations de la maladie et les croyances de santé
On entend par représentation, un ensemble d’informations, d’images, et de sentiments qui entrent en jeu lorsque l’on pense ou que l’on communique (Dortier, 2002). C’est en fait, l’idée que l’on se fait de quelque chose, sans pour autant que celle-ci soit fondée sur un apprentissage rationnel. Les représentations se construisent tout au long de l’existence, en fonction du vécu. Chacun dispose d’un bagage de représentations qui lui est spécifique et qui détermine son comportement. Certaines de ces idées sont inhérentes à la société, elles font partie du sens commun. Dans le contexte de la maladie, les représentations existent aussi et peuvent être liées à la pathologie elle-même et au traitement. Elles peuvent être véhiculées par l’entourage du patient, par les médias et notamment internet (forums, sites non certifiés Health On the Net,..).
Il existe un questionnaire chargé d’apprécier dans quelle mesure les représentations peuvent constituer un obstacle à la gestion par le patient de son affection : il s’agit du modèle des croyances de santé (Health Belief Model) comportant quatre postulats (Fishbein, 1995) :
1- Le patient est-il persuadé d’être bien atteint par la maladie ?
2- Pense-t-il que cette maladie et ses conséquences peuvent être graves ?
3- Pense-t-il que son traitement est (sera) efficace ?
4- Pense-t-il que les bienfaits du traitement contrebalancent avantageusement ses contraintes ?
Ce modèle est intéressant, puisqu’il peut permettre de comprendre certaines raisons que peut avoir une personne à ne pas s’investir dans le cadre de sa pathologie. Alors qu’une réponse négative aux quatre questions constitue bien évidemment un obstacle majeur, il faut constater que les postulats sont tous interdépendants. Ainsi, même si un seul des postulats fait l’objet d’une réponse négative, des négligences dans la prise en charge sont à prévoir.
L’acceptation de la maladie et des changements de vie
Annoncer à un individu qu’il est atteint d’une maladie dont, à l’heure actuelle, on ne peut guérir, peut être un véritable choc. Certes, toutes les maladies chroniques n’imposent pas la même prise en charge. Certaines nécessitent des traitements lourds, pour d’autres la prise quotidienne d’un seul médicament suffit. Certaines sont à l’origine de symptômes douloureux alors que d’autres peuvent être totalement asymptomatiques. Néanmoins, quelle qu’elle soit, la survenue d’une affection chronique n’est pas un événement choisi ou désiré. La vie peut se trouver alors totalement bouleversée. Accepter de devoir prendre un traitement de façon régulière sur une durée indéterminée, non pas dans le but de guérir mais dans le but d’empêcher (ou parfois même de ralentir) l’aggravation de la maladie, accepter de devoir modifier ses habitudes de vie (régime alimentaire, activité physique, activité professionnelle), c’est pour certains accepter de perdre une partie de leur intégrité.
On observe, après l’annonce du diagnostic, un cheminement à travers différentes émotions. Ces étapes émotionnelles sont souvent comparées aux étapes du deuil, énoncées par la psychiatre Kübler-Ross (Kübler-Ross, 2005). Ici, c’est le deuil d’un vécu antérieur « de personne bien portante ». Ainsi, comme lors de la perte d’un être cher, le diagnostic d’une maladie chronique peut être à l’origine de deux types de réactions émotionnelles. L’une mène à l’acceptation de la situation, après avoir dépassé les sentiments d’incrédulité, de révolte et de tristesse. C’est le cheminement qui doit être normalement observé, permettant une poursuite de l’existence après la phase de latence faisant suite à l’annonce. L’autre conduit à la résignation, période de dépression qui se manifeste après une phase d’angoisse et de déni. Cette situation est délétère, elle est source d’immobilisme voire de régression dans l’existence du sujet. Ce processus est individuel et peut prendre du temps.
Le concept de l’Education Thérapeutique du Patient
Le cadre conceptuel
La définition selon l’Organisation Mondiale de la Santé
Dans un rapport de l’OMS-Europe, publié en 1996 et traduit en français en 1998, il est donné la définition suivante, reprise par la HAS et l’Institut National pour la Prévention et l’Education de la Santé (INPES) : « L’Education Thérapeutique du Patient vise à aider les patients à acquérir ou maintenir les compétences dont ils ont besoin pour gérer au mieux leur vie avec une maladie chronique. Elle fait partie intégrante et de façon permanente de la prise en charge du patient. Elle comprend des activités organisées, y compris un soutien psychosocial, conçues pour rendre les patients conscients et informés de leur maladie, des soins, de l’organisation et des procédures hospitalières, et des comportements liés à la santé et à la maladie. Ceci a pour but de les aider (ainsi que leurs familles) à comprendre leur maladie et leur traitement, collaborer ensemble et assumer leurs responsabilités dans leur propre prise en charge, dans le but de les aider à maintenir et améliorer leur qualité de vie » (OMS, 1998).
L’étymologie du terme « éduquer »
Pour nous éclairer davantage, intéressons-nous à l’étymologie du terme « éduquer ».
Nous trouvons pour ce mot deux origines dont les nuances sont à souligner :
• « educare » qui peut être traduit littéralement par « nourrir », « instruire par » : une action qui vise à inculquer chez un individu un ensemble de connaissances pouvant être de nature diverse (techniques, linguistiques, scientifiques, historiques,…)
• « ex-ducere » signifiant « guider », « conduire hors de », « faire sortir de soi » : un moyen pour développer chez un sujet la connaissance de sa propre personne, par des conseils, un soutien psychologique ou social. Elle conduit à l’épanouissement personnel en l’aidant à développer au mieux ses potentialités, et participe à la construction de l’esprit critique, utile à la prise de décisions. Ces deux notions sont fondamentales et indissociables dans le cadre de l’ETP. Ce processus est chargé de renforcer et de soutenir l’investissement du patient dans la gestion de sa maladie. L’ETP doit accompagner le patient et lui donner les clés afin qu’il devienne acteur de sa prise en charge médicale (D’Ivernois, 2016). Ce n’est que dans ces conditions que l’ETP pourra être pleinement efficace et atteindre son objectif final, celui d’améliorer l’état de santé du patient mais également sa qualité de vie, en aidant celui-ci à s’épanouir et à se construire un projet de vie malgré la maladie. Faire de l’ETP c’est en fait « aider la personne à faire une place raisonnable à la maladie dans sa vie, lui permettant tout à la fois, d’exercer un contrôle sur cette maladie et de poursuivre son développement personnel » (Chambouleyron, 2010). Cette éducation est thérapeutique, non seulement parce qu’elle accompagne la thérapeutique mais aussi parce qu’elle est une thérapeutique en soi par les effets positifs qu’entraîne tout apprentissage : confiance en soi, valorisation de soi…
Les distinctions conceptuelles
Informer ne suffit pas
Un conseil isolé, qu’il soit donné au cabinet médical ou au comptoir de l’officine, ne peut être considéré comme appartenant au champ de l’ETP. En effet, une simple information ne peut suffire à aborder les multiples paramètres qui découlent de la prise en charge d’une maladie chronique, alors que l’ETP s’entend comme un ensemble coordonné d’activités d’éducation, qui considère le patient dans son intégralité (SFSP, 2008).
Par ailleurs, et ainsi que le soulignent D’Ivernois et Gagnayre, «l’éducation ne peut se réduire à l’information de savoir ou de savoir-faire, car elle vise l’appropriation des savoirs et donc leur transformation par la personne à qui ils sont transmis » (D’Ivernois, 2016). En effet la réception d’une information peut se faire de manière très passive, ce qui explique pourquoi on ne s’en souvient pas longtemps. A l’inverse, l’ETP demande au patient un véritable travail pour pouvoir intégrer les savoirs sur le long terme.
Distinguer éducation thérapeutique et éducation pour la santé
Ce sont deux concepts dont la finalité est identique : l’acquisition de compétences pour entretenir et développer son capital santé (Simon, 2009). La différence se situe au sein des populations concernées. Dans le cadre de l’éducation pour la santé, les personnes cibles sont estimées en bonne santé. Il s’agit d’un travail de prévention des problèmes de santé : apprentissage des mesures de vie saine, prévention de l’infection par le VIH, lutte contre l’alcoolisme et le tabagisme,… Dans ce cas, le temps nécessaire à l’acquisition des connaissances n’a pas de répercussion immédiate sur le capital santé des sujets.
A l’inverse, l’ETP est destinée à des personnes affectées par une maladie chronique. Elle est donc mise en place dans un contexte de pathologie déclarée, la notion de temps a alors toute son importance. La vitesse d’apprentissage doit être prise en compte, tout en veillant à respecter la temporalité propre à chaque personne, notamment dans le cadre de l’acceptation des changements de vie qu’induit toute prise en charge médicale au long cours. C’est de ce double enjeu que découle en partie la complexité de l’ETP.
Distinguer démarche (posture éducative) et programme
Ces dernières années, bon nombre de professionnels de santé ont repensé leur relation quotidienne de soins avec les patients après avoir été formés et proposent une éducation thérapeutique visant l’acquisition ou la mobilisation de compétences d’autosoins et d’adaptation à la maladie. Ils ont transformé leur pratique professionnelle et adopté au quotidien une posture éducative en lieu et place de postures classiquement injonctives ou prescriptives. Ce changement relationnel mériterait d’être mis en œuvre par tous les soignants, même s’ils ne développent pas eux-mêmes de programmes d’ETP. Cette posture éducative devrait être enseignée dans les programmes de formation initiale des professionnels de santé.
Cette démarche éducative souhaitée est à distinguer de la logique de programme qui est un ensemble coordonné d’activités d’éducation, animées par des professionnels de santé. Le programme structuré est construit autour d’objectifs de prise en charge éducative de patients atteints de maladies chroniques dans une logique multi-professionnelle, voire multidisciplinaire s’intégrant dans un projet thérapeutique global. Il permet de proposer au patient un programme personnalisé, son parcours éducatif, constitué d’activités éducatives prévues en fonction de l’évolution de la maladie et du projet de vie.
Distinguer programme d’accompagnement et programme d’éducation thérapeutique
La distinction entre les deux types de programme est difficile car les frontières sont parfois étroites. Les programmes d’ « accompagnement » relèvent plus de l’aide, de l’assistance et du « coaching ». Ils sont destinés à aider et soutenir les patients et/ou leurs proches, dans le cadre de la prise en charge de leur maladie. Les groupes de parole de patients, les activités d’auto-support en milieu associatif, les programmes de « disease management » (plateforme téléphonique) sont à qualifier de programmes d’accompagnement. Cette approche soulève cependant de nombreuses critiques vis-à-vis de son efficacité et de ses finalités. Sans une réelle connaissance du patient telle que la possède le soignant, les conseils ne peuvent être que généraux quand ils ne sont pas contradictoires avec les recommandations que le patient a reçues. Ce type de programme est davantage centré sur la gestion d’une maladie que sur le développement de la personne.
Les objectifs du programme d’éducation thérapeutique
La singularité de l’apprenant
La maladie chronique bouscule la traditionnelle relation « patient / praticien », professionnel de santé et patient doivent alors travailler en collaboration. D’après D’Ivernois et Gagnayre, « [L’ETP] s’affirme d’abord comme une nécessité épidémiologique, thérapeutique, économique, mais également éthique, dans le but de donner au patient tous les moyens cognitifs et techniques d’une cogestion de sa maladie » (D’Ivernois, 2016). Elle se caractérise par un véritable transfert planifié et organisé de compétences entre le soignant et le patient et s’inscrit dans une perspective où la dépendance du malade fait progressivement place à sa responsabilisation et au partenariat avec l’équipe de soins.
L’idée n’est pas nouvelle, puisque l’éducation pour la santé posait déjà le principe que le premier agent de santé est l’individu lui-même (Molina, 1988). Cependant, à l’inverse de l’éducation pour la santé, l’ETP repose sur l’apprentissage de compétences et de comportements de santé nécessaires pour vivre. En effet, leur application par le patient est susceptible de retarder les complications inhérentes à la maladie, mais aussi de réduire sa dépendance en lui permettant de mieux vivre au quotidien. Son contexte de vie, son degré d’acceptation de la maladie, ses représentations, sa culture en santé et ses capacités influencent sa motivation à apprendre et sa façon d’apprendre. Pour toutes ses raisons, il s’agit d’un apprenant particulier qui requiert une pédagogie adaptée. Ces apprentissages s’inscrivent dans une recherche permanente d’équilibre, dans une négociation entre une norme thérapeutique proposée par le milieu médical et celle du patient. Cette appropriation de la thérapeutique par le patient le conduit à émettre des alternatives réalistes pour vivre avec son affection. Elle ne remet pas en cause le pouvoir et la responsabilité du soignant, elle en modifie uniquement la finalité.
L’empowerment du patient
Le processus par lequel le patient s’approprie son problème de santé est nommé « empowerment ». Cela ne signifie pas seulement gérer son traitement et participer aux décisions sur sa santé. Il s’agit d’une transformation personnelle, identitaire, au terme de laquelle le sentiment de sécurité, l’acceptation de son image, le sens du contrôle, les exigences de la maladie sont intégrées dans une réconciliation de soi (Aujoulat, 2007). L’ETP contribue évidemment à cette transformation. L’ETP a pour finalité l’acquisition et le renforcement de compétences individuelles par le patient. Une compétence correspond à la mise en œuvre par une personne en situation, dans un contexte déterminé, d’un ensemble diversifié mais coordonné de ressources pertinentes permettant la maitrise de la situation (Joannert, 2004). Pour atteindre son objectif, un programme d’ETP doit promouvoir chez le patient deux domaines de compétences : des compétences d’autosoins et des compétences d’adaptation. Celles-ci concernent l’intelligibilité de soi, et de sa maladie, l’auto-observation, l’autosoin, le raisonnement et la décision, ainsi que les relations avec l’entourage et l’utilisation correcte du système de santé (D’Ivernois, 2001 ). La mobilisation de ces compétences par le patient a pour but de :
• Limiter le risque de survenue de complications,
• Assurer la sécurité du patient et gérer le risque clinique,
• Intégrer au mieux la maladie à la vie quotidienne afin de préserver ou améliorer la qualité de vie du patient,
• Optimiser l’observance thérapeutique,
• Concilier au mieux les projets de vie et les exigences thérapeutiques.
Compétences d’autosoins et d’adaptation
Les compétences d’autosoins, une fois acquises par le patient, permettent à celui-ci d’agir de façon autonome et adaptée, de résoudre les problèmes quotidiens liés à la maladie et au traitement. Ce sont surtout des compétences technico-scientifiques. Elles comprennent notamment des compétences dites de sécurité, dont la mise en œuvre permet la sauvegarde de la vie du patient. Leur acquisition est donc primordiale, mais ne peut se faire sans la prise en compte des capacités (physiques, cognitives,…) du malade (OMS, 2004). Dans ses recommandations de 2007, la Haute Autorité de Santé (HAS) dresse la liste des compétences d’autosoins que l’ETP doit développer chez le patient (HAS, 2007). Celui-ci doit savoir et pouvoir :
• Soulager les symptômes
• Prendre en compte les résultats d’une auto-surveillance, d’une auto-mesure
• Adapter des doses de médicaments, initier un auto-traitement
• Réaliser des gestes techniques et des soins
• Mettre en œuvre des modifications de son mode de vie (équilibre diététique, activité physique, etc.)
• Prévenir des complications évitables
• Faire face aux problèmes occasionnés par la maladie
• Impliquer son entourage dans la gestion de la maladie, des traitements et des répercussions qui en découlent
Les compétences d’adaptation permettent au patient d’accepter sa maladie et de maîtriser son existence, et notamment de modifier son environnement de vie lorsque cela s’avère nécessaire pour sa santé. Ce sont principalement des compétences psychosociales, stimulant la capacité d’agir du patient. Elles doivent prendre en compte le caractère propre de la personne, son vécu, ses expériences antérieures avec la maladie. Elles sont indispensables pour une acquisition optimale des compétences d’autosoins (OMS, 2003).
De même, selon la HAS, plusieurs compétences d’adaptation doivent être acquises par le patient, grâce aux séances d’ETP :
• Se connaître soi-même, avoir confiance en soi
• Savoir gérer ses émotions et maîtriser son stress
• Développer un raisonnement créatif et une réflexion critique
• Développer des compétences en matière de communication et de relations interpersonnelles
• Prendre des décisions et résoudre un problème
• Se fixer des buts à atteindre et faire des choix
• S’observer, s’évaluer et se renforcer
L’acquisition de ces différentes compétences doit se faire de manière progressive, en tenant compte des spécificités de chaque patient (le type de pathologie et sa sévérité, les compétences déjà acquises, les besoins propres au patient…).
L’efficacité de l’éducation thérapeutique
C’est dans ces circonstances que l’ETP trouve tout son intérêt. Le regard global qu’elle porte sur le patient permet non seulement de lui transmettre les connaissances médicales et thérapeutiques nécessaires, mais aussi de détecter les éventuels freins qui le bloqueraient dans sa prise en charge, pour travailler à diminuer leur retentissement.
Ainsi l’efficacité de l’ETP est indéniablement reconnue, et nombreuses sont les études à mettre en avant les succès de cette démarche, que ce soit dans le cadre du diabète (Golay, 2002) (Maldonato, 2001), de l’asthme (Gagnayre, 1998), de la bronchopneumopathie chronique obstructive ou BPCO (Bourbeau, 2003), du syndrome de l’apnée du sommeil (Englemanet, 2003) (Golay, 2005), des maladies cardio-vasculaires (Eriksson, 1998)… Il est en effet établi que l’ETP améliore la qualité de vie du patient, améliore le suivi du traitement, diminue les coûts liés à la maladie, diminue le risque de survenue de complications, et diminue la mortalité (Phillips, 2004).
Si l’ETP s’adresse majoritairement à des patients atteints de maladies chroniques, elle concerne également de nombreuses affections de courte durée : les escarres (Pauchet, 1996), les traitements par anticoagulants (Brunie, 2012), les soins post-chirurgicaux…
L’analyse de 34 méta-analyses rassemblant 557 études concernant environ 54 000 patients dans différentes maladies chroniques. 58% des méta-analyses montrent une amélioration des critères de santé chez les patients, 35% ne relève aucun effet, 7% soulignent même une péjoration de l’état des patients (Lagger, 2009).
Dans une étude portant sur la littérature publiée sur l’ETP dans le diabète entre 2004 et 2007, 56 études sur 84 montrent une efficacité à court terme dans 35.7% des cas et 64.7% à long terme (plus d’un an) (Albano, 2008). Cette efficacité s’exprime à partir de critères biocliniques (abaissement de l’HbA1C, de la glycémie, du cholestérol, de la pression artérielle, de l’indice de masse corporelle), pédagogiques (acquisition de connaissances et de compétences, meilleur contrôle de la glycémie, meilleur prévention des crises), psychosociaux (meilleure motivation à se traiter, positivation de ses croyances de santé, amélioration des relations sociales), économiques (réduction du nombre d’hospitalisation, de recours aux urgences, des complications à long terme).
En cardiologie, on relève que les hypertendus peuvent réduire en moyenne de 20 à 30 mmHg leur pression artérielle en améliorant leur suivi de la prescription médicamenteuse (Nessman, 1980), avec une baisse de 30% de la mortalité à 5 ans (Morisky, 1993). Les patients hypertendus ayant reçu une éducation thérapeutique obtiennent une diminution significative de leur pression artérielle systolique. Dans l’insuffisance cardiaque, l’ETP a contribué à faire reculer la morbidité et la mortalité en réduisant les taux de ré-hospitalisation et en améliorant la qualité de vie.
En ce qui concerne l’observance, un essai randomisé a testé l’efficacité d’une intervention sur mesure pour promouvoir l’adhésion aux chimiothérapies par voie orale chez 45 patients adultes atteints de cancer. Le groupe témoin a reçu l’éducation standard fournie au centre de cancérologie. Le second groupe a reçu l’éducation standard et un plan d’adhérence adapté par une infirmière. L’observance a été mesurée à l’aide des taux d’auto-déclaration et de renouvellement dans les pharmacies. Pour les mesures d’observance à 2 et 4 mois, les taux d’observance du groupe ayant reçu une éducation personnalisée étaient supérieurs aux taux du groupe témoins (Schneider, 2014).
|
Table des matières
LISTE DES TABLEAUX
LISTE DES FIGURES
LISTE DES ABREVIATIONS
INTRODUCTION
PARTIE 1 : PRINCIPE DE L’EDUCATION THERAPEUTIQUE DU PATIENT
1. LE CONTEXTE DE L’EDUCATION THERAPEUTIQUE DU PATIENT
1.1. La chronicisation de certaines maladies
1.2. Les obstacles à l’investissement du patient
L’âge
Le statut socio-économique et les conditions de vie
Les représentations de la maladie et les croyances de santé
L’acceptation de la maladie et des changements de vie
Les projets de vie
Et le praticien
1.3. Les conséquences de cette délégation sur l’observance
2. LE CONCEPT DE L’EDUCATION THERAPEUTIQUE DU PATIENT
2.1. Le cadre conceptuel
La définition selon l’Organisation Mondiale de la Santé
L’étymologie du terme « éduquer »
2.2. Les distinctions conceptuelles
Informer ne suffit pas
Distinguer éducation thérapeutique et éducation pour la santé
Distinguer démarche (posture éducative) et programme
Distinguer programme d’accompagnement et programme d’éducation thérapeutique
2.3. Les objectifs du programme d’éducation thérapeutique
La singularité de l’apprenant
L’empowerment du patient
Compétences d’autosoins et d’adaptation
L’efficacité de l’éducation thérapeutique
3. LE CADRE LEGISLATIF EN FRANCE
3.1. La loi HPST et les Décrets d’application du 2 août 2010
La place de l’ETP dans le parcours de soins
La mise en place d’un programme
Le cahier des charges
3.2. Les bénéficiaires du programme d’ETP : patients, parents d’enfants malades, entourage
Les patients
L’entourage du patient
Les critères de choix pour une montée en puissance graduée
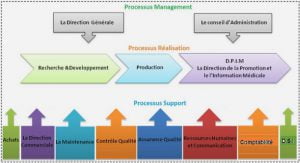
3.3. Les acteurs et leurs qualifications
La composition de l’équipe éducative
La transdisciplinarité pour une offre éducative cohérente
Les compétences requises
3.4. La stratégie nationale de santé de 2018-2022
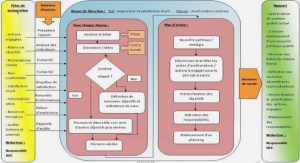
4. UNE METHODOLOGIE EN 4 ETAPES
4.1. Le diagnostic éducatif
4.2. La création d’un programme personnalisé
4.3. La mise en œuvre des séances
4.4. L’évaluation
4.5. L’Education Thérapeutique du Patient et après ?
5. L’ORGANISATION DE L’OFFRE D’EDUCATION THERAPEUTIQUE DU PATIENT
5.1. L’état des lieux
La situation nationale
La situation régionale
5.2. Les raisons de l’hospitalo-centrisme
5.3. L’accessibilité de l’ETP en ville
5.4. Préserver la pluralité de l’offre
PARTIE 2 : EDUCATION THERAPEUTIQUE DU PATIENT EN ONCOLOGIE
1. ETAT DES LIEUX SUR LE CANCER EN FRANCE
1.1. Données globales d’épidémiologie des cancers
Incidence et prévalence
Mortalité
Survie
1.2. Les facteurs de risque comportementaux
Tabac
Alcool
Facteurs nutritionnels et exercice physique
1.3. Les conséquences de la chronicisation du cancer
Activité globale hospitalière
Coût de traitement
Actions à mener sur l’impact économique
Retentissement sur la situation personnelle
2. ÉTAT DES LIEUX SUR LES ANTICANCEREUX PAR VOIE ORALE
2.1. Anticancéreux par voie orale et éducation thérapeutique
Evolution de l’oncologie médicale
Avantages de la voie orale
Place de l’éducation thérapeutique
Accompagnement des professionnels
2.2. Classification des traitements anticancéreux par voie orale
Molécules cytotoxiques
Immunomodulateurs
Hormonothérapies
Thérapies ciblées
2.3. Evolution de l’utilisation des anticancéreux par voie orale
Facteurs de cette progression
Etendue des indications des thérapies ciblées
Développement de la recherche académique
Adaptation de la recherche clinique
3. IMPACT DES THERAPIES ORALES SUR LE PARCOURS DE SOINS DES PATIENTS
3.1. Conditions nécessaires à l’impact des chimiothérapies orales
Leucémie myéloïde chronique (LMC)
Cancer du rein
Conditions nécessaires à l’impact des chimiothérapies orales sur le parcours de soins
3.2. Analyse de l’impact des anticancéreux par voie orale
Cancer du sein
Cancer de la prostate
Cancer du poumon
Cancer colorectal
Myélome multiple
Lymphomes non hodgkiniens
PARTIE 3 : EVALUATION DE LA MISE EN PLACE DU PROGRAMME A DIEPPE
1. LE CONTEXTE DE CETTE EVALUATION
1.1. Genèse du programme CONEcT
1.2. L’historique de l’ETP au CH de Dieppe
1. LES BENEFICIAIRES DU PROGRAMME D’ETP
1.1. Etat des lieux
Population ciblée par le programme
Description de la population incluse dans le programme à Dieppe
Particularité de la population incluse dans le programme à Dieppe
1.1. Difficultés de mise en place
Difficultés liées à notre organisation des diagnostics éducatifs
Difficultés globales inhérentes à l’éducation thérapeutique du patient
Ce qu’il en est à Dieppe
1.2. Les modalités de promotion du programme
Sensibilisation des prescripteurs
Support d’information pour les patients
Sensibilisation des professionnels libéraux
2. LES ACTIVITES EDUCATIVES ET LES ACTEURS
2.1. Modalités du programme CONEcT
Niveau 1 : mise en sécurité
Niveau 2 : offres complémentaires
2.2. L’application au Centre Hospitalier de Dieppe
Séances proposées
Acteurs du programme
2.3. Freins au cumul de séances
La crainte de solliciter le patient trop souvent
Méconnaissance du patient au sujet de l’éducation thérapeutique
2.4. Atteinte des objectifs
Questionnaire de satisfaction en fin de séance
Questionnaire d’évaluation en fin de programme
3. LE PARTAGE D’INFORMATIONS ENTRE PROFESSIONNELS
3.1. Coordination au sein de l’équipe d’éducation thérapeutique
Echanges sur le contenu des séances
Echange d’informations concernant le patient
3.2. Préparation des séances
3.3. Lien avec les professionnels impliqués dans le parcours de soins
Quelles informations ?
Modalités d’échange des informations
4. DISCUSSION – CONCLUSION
4.1. Ce qui est déjà en place
4.2. Ce qu’il reste à améliorer
4.3. Les freins à lever
4.4. Les leviers à utiliser
BIBLIOGRAPHIE
Télécharger le rapport complet