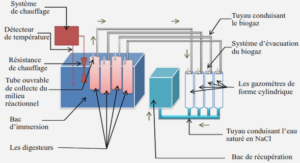
Télécharger le fichier pdf d’un mémoire de fin d’études
EPIDEMIOLOGIE DE LA MORTALITE NEONATALE
La mortalité néonatale dans le monde
Selon l’OMS, quatre millions de décès néonatals se produisent chaque année dans le monde, dont presque la moitié avant la fin de la première semaine de vie. On constate que 99% de ces décès se produisent dans les pays en voie de développement en particulier en Asie du sud-est et en Afrique sub-saharienne (figure 1) [49, 50].
Par ailleurs la mortalité néonatale précoce représente près de ¾ des décès néonatals [50]. La mortalité est très élevée au cours des premières 24 heures après la naissance et constitue 25 à 45% de l’ensemble des décès néonatals (figure 2) [50, 77, 78].
Entre 1980 et 2000, la mortalité de l’enfant après le premier mois de vie, c’est-à-dire à partir du deuxième mois jusqu’à l’âge de cinq (5) ans, a diminué d’un tiers, alors que le taux de mortalité néonatale (TMN) n’a diminué que d’un quart environ. Il en résulte qu’actuellement un pourcentage croissant de décès d’enfants se rapporte à la période néonatale. En 2000, 38% de l’ensemble des décès des moins de cinq ans concernaient les nouveau-nés. C’est dans la première semaine de vie que l’on enregistre le moins de progrès. Si, en 1980, 23% seulement des décès se produisaient au cours de la première semaine, le taux est passé à 28% (3 millions) en 2000, selon les estimations [50].
Mortalité néonatale en Afrique
Selon l’OMS, 1,16 millions de bébés meurent pendant le premier mois de vie. Plus de 50% de ces décès surviennent au cours de la première semaine de vie voire même le premier jour de vie [49, 50].
L’Afrique subsaharienne a l’un des taux de mortalité néonatale les plus élevés dans le monde soit 41 pour 1000 naissances vivantes [80].
Par ailleurs, toutes les études confirment la relation existante entre la mortalité néonatale et la mortalité maternelle (tableau I) [78, 80]
C’est dans le but de diminuer la mortalité maternelle et infantile que la majorité des nations africaines accordèrent une priorité à la santé maternelle, néonatale et infantile (SMNI) tout en insistant sur la continuité des soins [78].
Mortalité néonatale au Sénégal
Présentation du pays
– Milieu physique
La république du Sénégal est située en Afrique occidentale, compris entre 12°8 et 16°41 de latitude Nord et 11°21 et 17°32 de longitude Ouest. Sa superficie est de 196 722 km2. Elle est limitée au Nord par la Mauritanie, à l’Est par le Mali, au Sud par la Guinée et la Guinée Bissau. A l’Ouest le Sénégal est ouvert sur l’Océan Atlantique avec 700 km de côte.
– Caractéristiques de la population [1, 76]
En 2013, la population du Sénégal était estimée à environ 13 508 715 habitants. Il s’agit d’une population relativement jeune. En effet 47% des Sénégalais ont moins de 15 ans. Le nombre de femmes en âge de reproduction est de 2 735 699 (23% de la population totale). Les grossesses attendues représentent 463 879 (3,9% de la population totale) et le nombre d’enfants de 0 à 5 ans était estimé à 2 307 503 (19,4% de la population totale).
Organisation du système sanitaire
Le système de Santé du Sénégal présente une structuration pyramidale à trois niveaux inter reliés complémentaires comprenant :
– l’échelon périphérique qui correspond au district sanitaire. Chaque district sanitaire dispose au minimum d’un centre de santé et d’un réseau de postes de santé, qui sont implantés dans les communes, les chefs-lieux de communauté rurales ou les villages relativement peuplés. Placé sous la responsabilité d’un Médecin Chef de District, il est le niveau opérationnel où sont menées les activités de manière intégrée et synergique.
– l’échelon régional qui correspond à la région médicale où doit s’opérer la transformation des politiques et stratégies et plans d’action du niveau central en activités opérationnelles à mettre en œuvre au niveau des districts et placée sous l’autorité d’un Médecin Chef de Région.
– l’échelon central comprend le Cabinet du Ministre, les directions et services nationaux dont la vocation est de concevoir les orientations politiques et stratégiques majeures, impulser et assurer la coordination des actions de santé, la mobilisation et répartition des ressources nécessaires, l’harmonisation des procédures et mécanisme d’intervention ainsi que la surveillance continue des progrès nationaux réalisés en vue de l’atteinte des objectifs sanitaires.
– Au niveau du secteur public, le pays compte un total de 3084 structures de santé dont 86 hôpitaux, 242 centres de santé, 1250 postes de santé y compris les infirmeries des maisons d’arrêt et de correction (MAC) et 1506 cases de santé. Cependant, en terme de couverture infrastructures sanitaires, le Sénégal n’a pas encore atteint les normes préconisées par l’Organisation Mondiale de la Santé (OMS) [1].
– Le secteur privé joue un rôle important dans le dispositif sanitaire qui intègre ses structures à tous les niveaux du système.
Epidémiologie descriptive de la mortalité néonatale au Sénégal
La validité des données sur la mortalité des enfants peut être affectée par :
-La sous-déclaration des événements, pouvant résulter d’omissions systématiques de naissances et/ou de décès, entraine une sous-estimation de la mortalité. Les omissions de naissances interviennent généralement quand l’enfant meurt très jeune, c’est-à-dire quelques heures/jours après la naissance. Dans de tels cas, plus la période de référence est éloignée de la date de l’enquête, plus les risques d’omission sont élevés et plus la sous-estimation des niveaux de la mortalité est importante. L’évaluation du sous-enregistrement des décès de très jeunes enfants est faite à partir de la proportion d’enfants décédés entre 0 et 6 jours par rapport aux décès survenus au cours du premier mois. Cette proportion augmente avec la diminution de la mortalité des enfants du fait que le niveau de la mortalité diminue très rapidement entre la naissance et les jours qui suivent. Une proportion de décès précoces inférieure à 60% indiquerait un sous-enregistrement important des décès précoces. Dans le cas de l’EDS-Continue 2014 cette proportion est de 69%, chiffres similaire à celle obtenue dans l’EDS-Continue 2012-2013, ce qui indique qu’il n’y a pas eu de sous-enregistrement significatif des décès précoces durant les cinq années précédant l’enquête. En outre selon la période quinquennale considérée, les proportions de décès survenus à moins de 1 mois se situent à un niveau acceptable, variant de 52% 5 à 9 ans avant l’enquête à 57% 0 à 4 ans avant l’enquête et ne mettent pas en évidence de sous-enregistrement de décès dans la période néonatale.
– Les transferts de dates de naissance des enfants d’une période à une autre peuvent causer une sous-estimation de la mortalité d’une période au profit des périodes adjacentes.
– L’imprécision des déclarations de l’âge au décès.
Dans la période 2009-2014, soit 0 à 4 ans avant l’enquête, 33 enfants nés vivants sur 1000 sont décédés avant d’atteindre leur premier anniversaire dont 19‰ entre 0 et 1 mois exact et 14‰ entre 1 et 12 mois exacts. Soit donc une mortalité néonatale qui représente 58% de la mortalité infantile.
3.4. Facteurs de la mortalité néonatale au Sénégal
Les principales causes de décès dans la période néonatale sont apparemment les mêmes que celles constatées dans l’ensemble de la région africaine : les infections (36%) y compris le tétanos néonatal, la prématurité (27%), l’asphyxie (23%), les affections congénitales (7%) et les autres causes (7%) [76].
Cette mortalité néonatale élevée est liée à de nombreux facteurs [1, 63] :
– l’insuffisance et la mauvaise répartition du personnel de santé, notamment dans les zones pauvres et reculées : 45,5% des soins prénatals sont assurés par des accoucheuses traditionnelles en zone rurale et 48% des accouchements ne sont pas assistés par un personnel qualifié ;
– l’accès difficile aux structures de santé : 42,6% des populations sont à plus de 30 minutes de marche des services de santé ;
– l’incidence de la pauvreté qui est élevée avec un faible pouvoir économique des femmes ;
– le faible taux de consultation post-natale : 59% des femmes n’ayant pas accouché dans une structure de santé ne font aucune consultation post-natale ;
– l’absence d’assistance par un personnel qualifié au cours de l’accouchement : 77% des accouchements se déroulent dans des structures sanitaires et seulement 59% sont pris en charge par du personnel qualifié ;
– la faible pratique de l’allaitement maternel exclusif (AME) : seules 33% des femmes le pratiquent et uniquement 22,7% donnent le sein à la première heure.
CAUSES DE LA MORTALITE NEONATALE
Ce sont essentiellement la prématurité, l’asphyxie périnatale et les infections néonatales.
Asphyxie périnatale
Définition
En l’absence de définition standardisée, les critères les plus communément retenus sont les anomalies du rythme cardiaque fœtal, l’acidose fœtale (pH inférieur à 7 ou 7,05) et un score d’Apgar bas. Selon la Société Française de Pédiatrie [20], l’asphyxie périnatale se définit comme une altération sévère des échanges gazeux utéro-placentaires conduisant à une acidose métabolique cellulaire. Cette altération va entrainer des perturbations de l’ensemble des fonctions du nouveau-né à la naissance, associant des anomalies gazométriques et des anomalies cliniques multi-viscérales mettant en jeu le pronostic vital du nouveau-né.
Epidémiologie
Selon l’OMS, dans les pays en développement, 3% de l’ensemble des nouveau-nés (3,6 millions) présentent une asphyxie modérée ou grave à la naissance. Sur ce total, 840 000 environ décèdent et à peu près le même nombre conserve des séquelles graves. Selon la Société Française de Pédiatrie, cette complication concerne 0,5% des accouchements à terme avec comme conséquences : encéphalopathie (40% des cas) ; défaillances organiques (60% des cas) ; séquelles neurologiques (15 à 25% des cas). Au Sénégal, les décès de nouveau-nés par asphyxie périnatale sont estimés à 21% [80].
Infections néonatales
Définition
Il s’agit d’infections du nouveau-né par des agents pathogènes (bactéries, virus ou parasites) survenant avant, pendant ou dans les jours qui suivent l’accouchement. Les signes apparaissent dans les 28 premiers jours de vie.
Epidémiologie
L’infection néonatale est un problème de santé publique dans les pays en développement. Selon l’OMS, l’infection néonatale est responsable chaque année d’un tiers de décès néonataux dans le monde dont 99% ont lieu en Afrique sub-saharienne et en Asie du Sud-est, contre seulement 1% dans les pays développés [78]. Les infections néonatales d’origine bactérienne sont responsables de 30 à 40% des décès survenant pendant la période néonatale [80]. Au Sénégal, elles représentent la première cause de mortalité néonatale avec un taux estimé à 36% des décès [76]. L’épidémiologie bactérienne varie selon les périodes, les pays et même les régions. Le profil bactériologique des infections néonatales en Europe et aux Etats Unis est dominé par les cocci Gram positif notamment le Streptocoque B suivi des bacilles Gram négatif dont Escherichia coli [15, 17]. En Afrique par contre, ce sont les bactéries Gram négatif qui sont prédominantes [2, 23, 41, 65].
Prématurité
Définition et classification
– Définition
La prématurité se définit comme toute naissance viable avant 37 semaines d’aménorrhée (SA) révolues, soit avant 259ème jour depuis le premier jour des dernières règles. La limite inférieure étant après 22 SA révolues [47].
– Classification
Deux critères permettent de classer la prématurité :
Selon le poids de naissance
Prématurité eutrophique : c’est un prématuré dont le poids de naissance est normal pour l’âge gestationnel, entre le 10ème et le 90ème percentile.
Prématuré hypotrophique : c’est un prématuré dont le poids de naissance est inférieur à celui correspondant à l’âge gestationnel, inférieur au 10ème percentile.
Selon l’âge gestationnel [47]
Entre 22SA et 28SA : très grande prématurité ;
Entre 29SA et 32SA + 6 jours : grande prématurité ;
Entre 33SA et 36SA + 6 jours : prématurité moyenne.
Epidémiologie
– Dans le monde
Plus de 60% des naissances prématurées surviennent en Afrique et en Asie du Sud. Mais il s’agit en réalité d’un problème planétaire. En effet, le Brésil et les Etats-Unis d’Amérique figurent parmi les 10 premiers pays qui affichent les taux les plus élevés de naissances prématurées [39].
Dans les pays les plus pauvres, on compte en moyenne 12% de naissances prématurées contre 9% dans les pays à revenu plus élevé [39]. Au sein même des pays, les familles les plus modestes présentent un risque plus élevé.
Dans la plupart des pays industrialisés, la prématurité a augmenté au cours des trois dernières décennies. Aux Etats-Unis d’Amérique, la prématurité a augmenté de 12,7% depuis 1990 pour atteindre 20% en 2007.
En Europe, les données de l’Euro Péris tat (European Perinatal Healh Report) de 2004 montrent un taux de prématurité compris entre 5% et 11% des naissances vivantes. Les taux les plus bas sont observés en Irlande (5,5%), les plus élevés en Autriche (11,4%). La France se situe dans la fourchette basse avec un taux de prématurité de 6,3% [48].
Dans le monde, on considère que 36% de la mortalité néonatale est liée à la prématurité, 40% de ces décès survenant chez les enfants nés à moins de 32SA. Près de 15 millions de nouveau-nés par an naissent prématurément dans le monde et plus d’un million meurent [14].
– En Afrique
La prévalence de la prématurité varie selon les régions, autour de 12% en moyenne [14].
Selon l’OMS, les taux les plus élevés de prématurité sont retrouvés dans les pays les plus pauvres du monde : le Malawi présente un taux de 18,1%.
En Afrique centrale, le taux de naissances prématurés s’élève entre 13 et 15%.
– Au Sénégal
La prévalence moyenne de la prématurité était de 9,7% selon les données de l’OMS en 2010 [39].
Au niveau des structures hospitalières de référence, la prévalence semble encore plus élevée. Ces données hospitalières ne sont pas extrapolables à la population générale. Toutefois elles ont le mérite de dégager un profil approximatif de l’épidémiologie et des facteurs étiologiques dans les grandes agglomérations urbaines du pays.
Facteurs étiologiques de la prématurité
Prématurité spontanée
La prématurité spontanée fait intervenir plusieurs facteurs :
– Terrain maternel
l’âge < 18 ans ou > 35ans,
la femme maigre dont le poids n’augmente pas au cours de la grossesse, la femme de petite taille inférieure à 1,55 m.
le tabagisme, l’anémie,
une maladie chronique maternelle (drépanocytose, cardiopathie).
– Antécédents obstétricaux
l’accouchement prématuré, l’avortement tardif,
l’interruption volontaire de grossesse,
la parité : primipare et grande multipare (plus de 6 accouchements),
l’espacement des naissances : intervalle inter génésique inférieur à 2 ans ou supérieur à 6 ans,
les anomalies locorégionales : utérines congénitales (hypoplasie, utérus cloisonné uni ou bicorne) ou acquises (synéchie, utérus cicatriciel, fibrome) ; béance cervico-isthmique [36].
– Facteurs socio-économiques
le bas niveau socio-économique (absence de travail, condition de vie défavorable),
le travail pénible (microtraumatismes répétés, long trajet journalier, travail en position debout),
la grossesse non ou mal suivie [36].
– Facteurs propres à la grossesse
les grossesses multiples,
les malformations et retard de croissance intra-utérin, l’hydramnios,
le placenta prævia,
L’insuffisance placentaire.
– Facteurs de risque infectieux
Les infections sont des causes majeures d’accouchement prématuré :
l’infection maternelle systémique : pneumonie, paludisme, grippe, rubéole, salmonellose, l’infection à cytomégalovirus et la toxoplasmose, infection à VIH,
les infections urinaires basses ou hautes qu’elles soient ou non symptomatiques,
la colonisation et/ou l’infection bactérienne vaginale ou cervicale : la syphilis, la gonococcie et la vaginose bactérienne augmentent le risque d’accouchement prématuré,
la chorio-amniotite bactérienne : généralement après rupture prématurée des membranes, mais aussi possible à membranes intactes [36].
Prématurité induite
Il s’agit de cas où l’accouchement prématuré n’est pas spontané mais provoqué par décision médicale en raison d’une situation à risque de mort fœtale ou maternelle et/ou de séquelles graves pour l’enfant (toxémie gravidique, pré-éclampsie, retard de croissance).
L’accouchement peut être réalisé par voie basse ou par césarienne.
Diagnostic de la prématurité
Critères obstétricaux
La date de début des dernières règles permet de dater de façon assez certaine le début de la grossesse. Mais, dans certaines situations, la date n’est pas connue et pas toujours fiable si les cycles ne sont pas réguliers ou qu’il y a eu des saignements en début de grossesse [64].
L’échographie fœtale précoce faite avant 12 semaines de gestation, permet de dater la grossesse à 3 jours près.
D’autres critères obstétricaux existent comme la mesure de la hauteur utérine ou l’examen de certains composants du liquide amniotique [64].
Critères neuro-morphologiques
Ils sont basés sur l’examen neurologique et/ou morphologique du nouveau-né.
Le rapport de stage ou le pfe est un document d’analyse, de synthèse et d’évaluation de votre apprentissage, c’est pour cela chatpfe.com propose le téléchargement des modèles complet de projet de fin d’étude, rapport de stage, mémoire, pfe, thèse, pour connaître la méthodologie à avoir et savoir comment construire les parties d’un projet de fin d’étude.
|
Table des matières
INTRODUCTION
PREMIERE PARTIE : REVUE DE LA LITTERATURE
I. DEFINITION DES CONCEPTS ET INDICATEURS
1. Définitions
2. Indicateurs de mortalité
II. EPIDEMIOLOGIE DE LA MORTALITE NEONATALE
1. La mortalité néonatale dans le monde
2. Mortalité néonatale en Afrique
3. Mortalité néonatale au Sénégal
3.1. Présentation du pays
3.2. Organisation du système sanitaire
3.3. Epidémiologie descriptive de la mortalité néonatale au Sénégal
3.4. Facteurs de la mortalité néonatale au Sénégal
III. CAUSES DE LA MORTALITE NEONATALE
1. Asphyxie périnatale
1.1. Définition
1.2. Epidémiologie
2. Infections néonatales
2.1. Définition
2.2. Epidémiologie
3. Prématurité
3.1. Définition et classification
3.2. Epidémiologie
3.3. Facteurs étiologiques de la prématurité
3.3.1. Prématurité spontanée
3.3.2. Prématurité induite
3.4. Diagnostic de la prématurité
3.4.1. Critères obstétricaux
3.5. Complications de la prématurité
3.5.1. Complications respiratoires
3.5.1.1. Maladie des membranes hyalines (MMH)
3.5.1.2. Apnées
3.5.1.3. Dysplasie broncho-pulmonaire (DBP)
3.5.1.4. Retard de résorption du liquide pulmonaire ou tachypnée transitoire
3.5.2. Complications hémodynamiques
3.5.2.1. Persistance du canal artériel (PCA)
3.5.2.2. Hypotension artérielle du prématuré
3.5.3. Complications neurologiques
3.5.3.1. Hémorragie intra-ventriculaire (HIV)
3.5.3.2. Leuco-malacies péri-ventriculaires (LMPV)
3.5.4. Complications digestives
3.5.4.1. Entérocolite ulcéro-nécrosante (ECUN)
3.5.4.2. Autres complications digestives
3.5.5. Complications métaboliques
3.5.5.1. Hypothermie
3.5.5.2. Hypoglycémie
3.5.5.3. Hypocalcémie
3.5.5.4. Ictère
3.5.6. Complications oculaires
3.5.7. Complications infectieuses
3.5.8. Anémie
3.6. Prévention de la prématurité
3.6.1. Prévention primaire
3.6.2. Prévention secondaire
3.6.3. Prévention tertiaire
DEUXIEME PARTIE : NOTRE TRAVAIL
I. CADRE D’ETUDE
1. Infrastructures et équipement
2. Personnel
3. Activités du département
II. METHODOLOGIE
1. Type et durée de l’étude
2. Population d’étude
2.1. Critères d’inclusion
2.2. Critères de non inclusion
3. Collecte des données
3.1. Paramètres maternels
3.2. Paramètres néonatals
4. Analyse des données
III. RESULTATS
1. Données épidémiologiques
1.1. Prévalence de la prématurité
1.2. Taux de mortalité néonatale des prématurés
2. Données maternelles
2.1. Données sociodémographiques
2.1.1. Age maternel
2.1.2. Origine géographique
2.1.3. Statut matrimonial
2.2. Gestité
2.3. Parité
2.4. Antécédents maternels
2.5. Déroulement de la grossesse
2.6. Modalités de l’accouchement
3. Données néonatales
3.2. Sexe du nouveau-né
3.3. Score d’Apgar
3.4. Poids de naissance
3.5. Causes de l’accouchement prématuré
3.6. Durée d’hospitalisation
3.7. Données paracliniques
3.8. Causes des décès néonatals
3.9. Données thérapeutiques
IV. DISCUSSION
1. Aspects épidémiologiques
1.1. Prévalence de la prématurité
1.2. Facteurs de risque
1.2.1. Facteurs sociodémographiques
1.2.2. Facteurs obstétricaux
1.2.2.1. Gestité, parité et antécédents d’avortement
1.2.2.2. Pathologies maternelles
2. Prise en charge anténatale et mode d’accouchement
3. Caractéristiques des prématurés
3.1. Score d’Apgar
3.2. Sex-ratio
4. Prise en charge post-natale
5. Aspects pronostiques
5.1. Relation âge gestationnel-mortalité néonatale des prématurés
5.2. Relation poids de naissance-mortalité néonatale des prématurés
CONCLUSION ET RECOMMANDATIONS
REFERENCES BIBLIOGRAPHIQUES
ANNEXES
Télécharger le rapport complet