Le paludisme demeure l’infection parasitaire la plus répandue au monde, elle est également l’une des plus vieilles affections de l’humanité. Contrairement à certaines maladies, comme celles transmissibles sexuellement ; lesquelles sont évitables par le respect de certaines règles d’hygiène de vie, le risque de contracter le paludisme n’est jamais nul, aussi bien pour un résident, qu’un étranger sain dans une zone impaludée. En 2012, l’OMS a indiqué que le paludisme sévit dans 99 pays avec 207 millions de cas et 607 000 décès enregistrés dans le monde [58]. L’Afrique et l’Asie restent les continents les plus touchés par l’affection. Au Sénégal 32% d es motifs de consultation médicale sont attribuables au paludisme. Il est la première cause de mortalité chez les enfants de moins de 5 ans et chez les femmes enceintes [64]. Il sévit dans le pays de manière endémique avec une recrudescence saisonnière pendant l’hivernage. Toutefois, le paludisme a régressé dans toutes les régions du monde, grâce à plusieurs interventions menées. Il s’agit :
– la lutte anti vectorielle par la distribution massive de moustiquaires imprégnées d’insecticide et, la pulvérisation intra domiciliaire d’insecticide à effet rémanent,
– du diagnostic rapide des infections plasmodiales,
– des traitements efficaces par les combinaisons thérapeutiques à base d’artémisinine (CTA),
– du traitement préventif intermittent (TPI) chez la femme enceinte et récemment,
– de la chimio prévention saisonnière du paludisme.
Tous ces moyens mis en place ont eu un impact sur la santé et permis de réduire le fardeau du paludisme au Sénégal en :
– réduisant le taux de morbidité de 33% à 3,1% de 2006 à 2012 et une mortalité de 574 décès en 2012. [65]
– diminuant le nombre de cas de paludisme confirmés de 41% en 1 an.
Sur le plan thérapeutique, le premier antipaludique utilisé a été la chloroquine. Cette molécule, très peu toxique et d’un coût abordable, fut utilisée en première intention dans les accès palustres simples dans la majeure partie des pays affectés et au Sénégal. Néanmoins, en 1960, survient le phénomène de la chloroquino résistance préalablement en Amérique et en Asie du Sud Est, pour ensuite gagner l’Afrique et le Sénégal en 1989 [20]. Ce phénomène va amener le paludisme au rang d’un problème de santé publique. Dès lors, les efforts déployés pour lutter contre le paludisme vont être contrariés par l’apparition et la propagation de résistance à la plupart des molécules présentes sur le marché des médicaments. Ce n’est qu’après la constatation de l’aggravation des phénomènes de résistance du parasite envers les molécules, au début des années 1990, que les laboratoires pharmaceutiques commencèrent à s’intéresser à l’artémisinine.
Généralités sur le paludisme
Définition
Le paludisme (du latin paludis, « marais »), aussi appelé malaria (de l’italien mal’aria, « mauvais air »), est une érythrocytopathie fébrile due à un protozoaire du genre Plasmodium transmise par la piqûre d’un moustique du genre Anopheles dont seule la femelle est hématophage [60]. Quatre espèces de Plasmodium ont été pendant longtemps les seules impliquées en pathologie humaine à savoir Plasmodium falciparum, qui est responsable de la forme la plus grave du paludisme causant la majorité des décès. Plasmodium vivax, Plasmodium ovale et Plasmodium malariae quant à eux provoquent des formes bénignes. [36] Plasmodium knowlesi est l’agent du paludisme chez les primates, couramment rencontré en Asie du Sud -Est. En effet il infecte des macaques (Macaca fascicularis), mais aussi l’homme. Il représente donc la cinquième espèce de Plasmodium pouvant parasiter l’homme.
Historique
Le Paludisme sévirait depuis plus de 50.000 ans (Av J.C.) [18]. Voici quelques principales dates, sur la pathologie et son traitement (à partir du XVIIIème siècle) :
– 1717, Giovanni Maria Lancisi, publie un ouvrage sur le paludisme intitulé : De noxiis paludum effluviis eorumque remediis dans lequel, selon lui, la maladie serait transmise par des mouches.
– En 1820, Pierre Joseph Pelletier et Joseph Bienaimé Caventou séparent les alcaloïdes cinchonine et quinine de la poudre de l’écorce de « l’arbre à fièvre », permettant la création de doses de composants actifs [38].
– En 1898 Laveran va publier son Traité du paludisme. Il voit aussi l’effet de la quinine, qui détruit ces parasites. Il suggère que le paludisme est causé par un protozoaire. Cette découverte lui vaut l’attribution du prix Nobel de médecine en 1907. [37]
– Dans les années 1930, aux laboratoires Elberfield en Allemagne, Hans Andersag et ses collègues synthétisent et testent la Résochine®, un substitut de la quinine. Un composant similaire, la Sontonchine est synthétisée 4 ans plus tard en coopération avec des entreprises américaines. Ce médicament sera appelé plus tard chloroquine, l’un des meilleurs antipaludiques jamais créés [69].
− Pendant la guerre du Vietnam (1959 – 1975), les « Viêt Công » font mener une étude systématique de plus de 200 plantes médicinales chinoises à Pékin en 1972. Le Qing hao appelé Artémisinine en Occident, est extrait à faible température dans un milieu neutre (pH 7) de plantes de Qing hao séchées.
Epidémiologie
Agent pathogène
Classification
Phylum des Apicomplexa
Classe des Sporozoea
Sous – classe des Coccidia
Ordre des Eucoccidiida
Sous – ordre des Haemosporina
Famille des Plasmodiidae
Genre Plasmodium
Sous-Genre Plasmodium
P. malariae
P .ovale
P. vivax
P. knowlesi
Sous-Genre Laverania
P. falciparum.
Morphologie
Après coloration au May-Grünwald-Giemsa, sur frottis mince, les Plasmodium apparaissent sous différentes formes : trophozoïte, schizonte, gamétocyte. L’aspect de ces différentes formes permet de différencier les 5 espèces pouvant infester l’homme : Plasmodium falciparum, Plasmodium malariae, Plasmodium ovale, Plasmodium vivax et Plasmodium knowlesi.
Antigènes parasitaires
Il existe différents antigènes parasitaires, occupant différents sites à la surface du parasite dont l’apparition est liée au stade évolutif (antigène de surface des sporozoïtes, des mérozoïtes, des ookinètes etc.…
Les hématies parasitées peuvent aussi exprimer les antigènes des parasites c’est l’exemple du Mérozoite Surface Protein (MSP). Les principaux antigènes candidats vaccins sont MSP1, MSP3, AMA (Apical Membrane Antigen), EBA-175 (Erythrocyte Binding Antigen), GLURP (Glutamate Rich Protein) .
Caractères culturaux
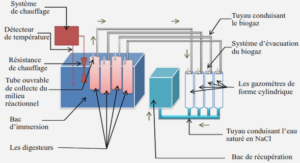
La culture des Plasmodium doit se faire à partir de sang prélevé chez un sujet infesté, ou de souches de laboratoire. On peut utiliser un milieu de culture cellulaire tel que RPMI 1640, enrichi en nutriments (exemple de sérum AB supplémenté, Albumax, HEPES, Hypoxantine). L’incubation doit se faire sous air appauvri en oxygène (inférieur à 3%, pour au moins 93% d’azote), dans un incubateur à 37°C. On peut aussi utiliser une jarre à bougie. Normalement la multiplication des Plasmodies se fait chaques 48 heures. La culture doit être effectuée dans un environnement strictement stérile afin d’éviter des contaminations bactériennes.
Vecteurs
Le paludisme est transmis, le plus souvent, par la piqure d’un moustique infesté. Il existe 400 espèces de moustiques dont 60 assurent la transmission du paludisme. Ces derniers appartiennent au phylum des arthropodes, à la classe des insectes, l’ordre des diptères, au sous-ordre des nématocères, à la famille des culicidae ou moustiques, à la sous-famille des anophelinae, au genre anophèles. Seules les femelles sont hématophages et ont une activité nocturne. Au Sénégal les espèces responsables du paludisme sont A.gambiae et A.funestus. Mais on y rencontre aussi A. albimanus, A.masculipennis, A.sacharovi.
|
Table des matières
INTRODUCTION
I. Définition
II. Historique
III. Epidémiologie
III.1. Agent pathogène
III.1.1. Classification
III.1.2. Morphologie
III.1.3. Antigènes parasitaires
III.1.4. Caractères culturaux
III.2. Vecteurs
III.3. Modes de contaminations
III.4. Cycle évolutif des plasmodies
III.5. Indices paludométriques
III.6. Répartition dans le monde
IV. Physiopathologie
V. Formes cliniques
V.1. Le paludisme de primo-invasion
V.2. Accès palustre simple
V.3. Accès pernicieux
V.4. Paludisme viscéral évolutif
V.5. Fièvre bilieuse hémoglobinurique
V.6. Autres formes
VI. Diagnostic
VI.1. Diagnostic parasitologique
VI.1.1. Prélèvement
VI.1.2. Techniques
VI.1.2.1. Goutte épaisse
La goutte épaisse est une technique de microconcentration, sa sensibilité est évaluée entre 10 à 20 parasites /µl
VI.1.2.2. Frottis mince
VI.1.2.3. QBC (Quantitative Buffy Coat)
VI.1.3. Diagnostic immunologique
VI.1.4. Diagnostic moléculaire
VII. Traitement
VII.1. Traitement du paludisme simple
VII.1.1. Principales molécules antipaludiques
VII.1.1.1. Schizonticides
VII.1.1.2. Gamétocytocides
VII.1.2. Autres molécules antipaludiques
VII.1.1. Associations d’antipaludiques
VII.2. Traitement du paludisme grave
VII.3. Directives thérapeutiques au Sénégal
VII.3.1. Instructions pour l’application des protocoles de traitement du paludisme
VII.3.2. Directives relatives au traitement du paludisme grave au Sénégal
VIII. Chimiorésistance
VIII.1. Définition
VIII.2. Mécanismes de la résistance
VIII.3. Facteurs favorisant la résistance
VIII.4. Evaluation de la chimiosensibilité
VIII.4.1. Tests in vivo
VIII.4.2. Test ex vivo
VIII.4.3. Etude des marqueurs moléculaires
IX. Prophylaxie
IX.1. But
IX.2. chimioprophylaxie
IX.3. Protection du sujet sain
IX.4. Vaccination
CONCLUSION