L’organisation mondiale de la santé définit les cardiomyopathies comme étant des affections du myocarde associées à une dysfonction cardiaque [1]. Elles sont classées en cardiomyopathies dilatées, cardiomyopathies hypertrophiques, cardiomyopathies restrictives et dysplasie arythmogène du ventricule droit. La cardiomyopathie dilatée est une affection caractérisée par une dilatation du ventricule gauche ou des deux ventricules avec altération de la contractilité [1;2]. Elle représente la principale cardiomyopathie de l’enfant [2], et constitue une cause majeure d’insuffisance cardiaque et d’arythmie. Les progrès réalisés dans le domaine de la génétique et la biologie moléculaire, ont poussé l’American Heart Association en 2006 et la Société Européenne de Cardiologie en 2007 à revoir la définition et la classification des CMP. Ainsi, selon le document publié par le groupe de travail sur les affections du myocarde et du péricarde de la ESC en 2007, les CMP sont définies comme étant des affections du myocarde avec des anomalies structurelles et fonctionnelles du muscle cardiaque [3], en l’absence de coronaropathie, d’hypertension, de valvulopathie ou d’une cardiopathie congénitale susceptible de causer les anomalies observées. Dans la nouvelle classification, les CMP sont groupées en 5 phénotypes (CMD, CMH, CMR, dysplasie arythmogène du VD et CMP non classées), chaque phénotype est subdivisé en formes familiales et formes non familiales .
Les étiologies sont diverses et difficiles à diagnostiquer, l’origine idiopathique est retenue dans près de deux tiers des cas [4]. Le pronostic est souvent sombre, la morbi-mortalité est élevée. Le traitement vise l’amélioration des symptômes, et repose sur les diurétiques, les IEC, et les bêtabloquants. La transplantation cardiaque est souvent indiquée au stade réfractaire de l’insuffisance cardiaque. L’objectif de notre étude est de rapporter l’expérience de l’unité de cardiologie pédiatrique de l’hôpital d’enfants Albert Royer, et d’examiner les aspects épidémiologiques, cliniques et pronostiques de la CMD à la lumière des données de la littérature.
Cadre d’étude
Notre étude s’est déroulée au centre Hospitalier National d’enfants Albert Royer (CHNEAR) de Dakar. Il s’agit d’un centre de référence national pédiatrique de niveau III. Il se situe dans l’enceinte du Centre Hospitalier Universitaire (CHU) de Fann de Dakar avec une capacité de 170 lits.
Le CHNEAR est constitué de services suivants :
Les services d’hospitalisation répartis dans 6 pavillons :
●Service d’accueil et d’urgence (SAU).
●Le pavillon O : Cardiologie pédiatrique et pédiatrie générale.
●Le pavillon K : Pneumologie pédiatrique et pédiatrie générale.
●Le pavillon N : Néonatologie, réanimation et soins intensifs.
●Le pavillon M : Pavillon des maladies chroniques.
●Le pavillon de chirurgie pédiatrique.
Le CHNEAR est également doté de services techniques comprenant
– Les services de consultation externe spécialisée : dermatologie, ophtalmologie, ORL, chirurgie dentaire.
– Un laboratoire d’analyses biologiques.
– Un service d’imagerie médicale.
Le personnel soignant comporte : des pédiatres universitaires, des pédiatres de santé publique, des biologistes, des radiologues, des médecins d’autres spécialités et du personnel paramédical. Le CHNEAR travaille en étroite collaboration avec le service de chirurgie thoracique et cardio vasculaire (CTCV) du CHU de Fann de Dakar. Les patients de notre étude ont tous été hospitalisés et sont suivis au pavillon O.
Type et période d’étude
Il s’agit d’une étude rétrospective de cas de cardiomyopathies dilatées colligés au Pavillon O d’Août 2016 à Août 2020.
Population d’étude (critères de sélection)
L’étude a inclus tous les patients répondant à la définition de l’OMS de la cardiomyopathie dilatée, âgés de 1 mois à 18 ans.
Collecte des données
Les données ont été recueillies à partir des dossiers médicaux des malades et des registres d’hospitalisation du pavillon O.
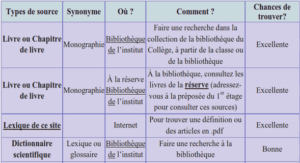
Chez tous les patients, l’étude a précisé les caractéristiques suivantes : âge, sexe, histoire familiale, symptomatologie clinique, présence de cardiomégalie ou de signes congestifs à la radio pulmonaire, calcul des diamètres cavitaires et évaluation de la fonction cardiaque à l’échocardiographie. (Voir fiche d’exploitation dans les annexes) Ces données ont été compilées sur le logiciel Excel.
Considérations éthiques
L’analyse des dossiers de manière rétrospective ne nécessite pas un consentement du patient, et ce type de travail ne demande pas de soumission formelle à une commission d’éthique.
Epidémiologie
L’incidence réelle de la cardiomyopathie chez l’enfant reste inconnue, et souvent sous-estimée. Des études épidémiologiques réalisées en Finlande [4], Australie [5] et en 2 régions de l’Amérique du nord [6] estiment que l’incidence varie entre 0,75 et 1,24cas/100000 enfants, aucune étude d’incidence n’a été réalisée au Sénégal. L’incidence varie en fonction du type de la cardiomyopathie, la CMD semble être la plus fréquente. Par rapport à l’ensemble des cardiomyopathies, les données de la littérature rapportent une incidence de 51% des cas en Amérique du nord, 58,6% en Australie et 52% en Finlande. Dans notre série l’âge moyen est de 33,6 mois, une revue de la littérature trouve des résultats variables : 7,5 mois en Australie, 13mois en Finlande et 21,6 mois en Amérique du nord. Cette différence peut être expliquée par la variation de la limite d’âge dans les critères d’inclusion des différentes études. Cependant, l’analyse de la répartition selon l’âge note que la CMD est souvent diagnostiquée au cours des premières années de vie : 48% des cas avant l’âge de 1 an dans notre étude, 65% en Australie, 51% en Finlande et 41% en Amérique du nord. L’incidence varie également selon le sexe, on retrouve une prédominance féminine dans notre série et dans la série Australienne. La consanguinité parentale est retrouvée chez 37,5% de nos patients, ce chiffre est nettement supérieur à celui rapporté dans la série Australienne (8,8%).
Une histoire familiale de CMP ou de mort subite est présente chez 12,5% de nos patients, ceci se rapproche des données de la littérature (14,7% en Australie et 23% en Finlande).
Clinique
Dans notre série, nous avons observé que la dyspnée est le maître symptôme, elle est présente chez 100% des patients quel que soit l’âge. Chez les nourrissons, la gêne respiratoire s’accompagne de refus de tétées, retrouvé chez 9 de nos patients soit 32% des cas. Chez les enfants plus âgés, le tableau clinique est franc, la dyspnée est constante, un syndrome œdémateux a été retrouvé chez 19 patients, soit 67,8% des cas. La cardiomyopathie dilatée est caractérisée par une dilatation du ventricule gauche ou des deux ventricules avec altération de la fonction systolique, aboutissant souvent à un tableau d’insuffisance cardiaque globale.
Le mode de découverte est variable :
+ Progressif : il s’agit souvent d’une dyspnée d’effort d’aggravation progressive, avec fatigabilité et installation de signes œdémateux. Chez le nourrisson, les troubles digestifs peuvent dominer le tableau clinique (refus de tétées, fatigabilité au tétées, vomissements). A un stade plus évolué, l’asthénie profonde s’installe témoignant du bas débit cardiaque et de l’hypo perfusion périphérique.
+ Aigue : certaines complications peuvent émailler l’évolution de l’insuffisance cardiaque et révéler la maladie (œdème aigue pulmonaire, accident thromboembolique ou complications rythmiques engendrant une mort subite).
+ Fortuite : rarement la CMD est diagnostiquée à l’occasion de la découverte d’une CMG à la radiographie standard ou d’une anomalie électrique lors d’un bilan systématique.
|
Table des matières
INTRODUCTION
PATIENTS ET METHODES
1. Cadre d’étude
2. Type et période d’étude
3. Population d’étude
4. Collecte des données
5. Considérations éthiques
RESULTATS
1. Epidémiologie
1.1. Age
1.2. Sexe
2. Histoire familiale
3. Clinique
4. Examens paracliniques
4.1. Electrocardiogramme
4.2. Radiographie du thorax
4.3. Echocardiographie
4.4. Biologie
5. Evolution
DISCUSSION
1. Epidémiologie
2. Clinique
3. Paraclinique
3.1. La radiographie du thorax
3.2. La biologie
3.2.1. Bilan non spécifique
3.2.2. Bilan spécifique
3.3. L’échocardiographie doppler
4. Evolution et pronostic
5. Traitement
5.1. Traitement non pharmacologique
5.1.1. Régime hyposodé
5.1.2. Lutte contre la malnutrition
5.1.3. Correction des déficits
5.2. Traitement pharmacologique
5.2.1. Diurétiques
5.2.2. Inhibiteurs de l’enzyme de conversion
5.2.3. Béta bloquants
5.2.4. La Digoxine
5.3. Resynchronisation
5.4. Traitement chirurgical
5.4.1. Plastie mitrale
5.4.2. La ventriculectomie partielle
5.4.3. Transplantation cardiaque
CONCLUSION
REFERENCES BIBLIOGRAPHIQUES
ANNEXES