Historique de la tuberculose
La Tuberculose (TB) humaine est une maladie qui a été reconnue depuis la haute antiquité (Cosivi et al., 1995). Elle a été décrite par Hippocrate sous le nom de « phtisie » et ses lésions ont été diagnostiquées sur des momies égyptiennes (Zink et al., 2003). Au début du XIXe siècle, Laennec individualise la tuberculose. En 1865, Jean Antoine Villemin montre qu’il s’agit d’une maladie inoculable à l’animal et transmissible d’un animal à l’autre. En 1882, Robert Koch annonce la découverte de l’agent pathogène de la tuberculose appelé bacille de Koch. En 1921, Calmette et Guerin obtiennent un vaccin, le bacille de Calmette et Guérin (B.C.G), après 13 ans de subculture d’une souche pathogène de Mycobacterium bovis sur la pomme de terre biliée glycérinée (Chaoui, 2014). Waksman découvre en 1944 la streptomycine, premier antibiotique actif sur le bacille tuberculeux. Puis ce fut la découverte en 1952 de l’isoniazide qui est un antibiotique bactéricide. En 1953, Buhler et Pollak confirment le pouvoir pathogène occasionnel de certaines espèces de mycobactéries. C’est en 1967 que Waksman fait la découverte de la rifampicine, deuxième antibiotique antituberculeux. En 1968, Castets et al. décrivent une variété africaine de bacille tuberculeux, qui est élevée rapidement au titre d’espèce et appelée Mycobacterium africanum (Ossoga, 2015).
Épidémiologie de la tuberculose
Dans le monde
La tuberculose est l’une des 10 premières causes de mortalité dans le monde. En 2016, 10,4 millions de personnes ont contracté cette maladie et 1,7 million en sont mortes (dont 0,4 million ayant aussi le VIH) (OMS, 2017). Selon les estimations, 1,2 million de décès dus à la tuberculose (entre 1,1 et 1,3 million) ont été enregistrés chez les VIH-négatifs en 2018 (soit une réduction de 27 % par rapport aux 1,7 million de décès enregistrés en 2000), et 251 000 décès supplémentaires (entre 223 000 et 281 000) chez les VIH-positifs (soit une réduction de 60 % par rapport aux 620 000 décès enregistrés en 2000) (OMS, 2019). La tuberculose multirésistante demeure une préoccupation de santé publique et une menace pour la sécurité sanitaire. L’OMS estime à 600 000 le nombre de nouveaux cas présentant une résistance à la rifampicine (le médicament de première intention le plus efficace), dont 490 000 sont des cas de tuberculose multirésistante (TB-MR) (OMS, 2017).
En Afrique
Dans les pays en développement, la tuberculose est une cause majeure de morbidité et de mortalité. Dans la plupart des pays à forte incidence tuberculeuse, l’outil de diagnostic fondamental reste l’examen microscopique et très peu de centres ont la capacité de faire la culture et des tests de chimiorésistance (OMS, 2019). A cet effet, les données sur les souches multi-résistantes (TB-MR) sont très rares. L’incidence et le nombre de décès diminuent relativement rapidement dans la région africaine de l’OMS (4,1 % et 5,6 %, respectivement, par an), avec des réductions cumulées de 12% pour l’incidence et de 16 % pour les décès entre 2015 et 2018. Sept (07) pays où la charge de la tuberculose est importante sont en voie d’atteindre les objectifs intermédiaires pour 2020 : Afrique du Sud, Kenya, Lesotho, Myanmar, République-Unie de Tanzanie et Zimbabwe (WHO, 2019). Les populations les plus exposées sont les pauvres des zones urbaines, les migrants et les réfugiés. L’Afrique est aussi le seul continent où les taux de tuberculose augmentent (OMS, 2019).
Au Sénégal
La tuberculose reste un problème de santé publique au Sénégal. La transmission de la maladie y est toujours intense et la prévalence élevée. La mortalité au Sénégal est de 18 sur 100 000 habitants. En outre, plus de 13 000 patients ont été sauvés de la tuberculose en 2018. Le taux de succès au traitement des patients est de 87 %. L’incidence a baissé de 140 cas sur 100.000 habitants à 122 cas sur 100.000 habitants en 2017 mais il y a encore des cas manquants, un cas sur trois n’est pas détecté (Marie, 2017).
Physiopathologie de la tuberculose
La transmission
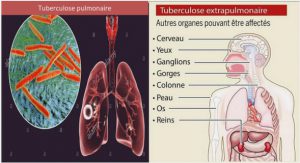
La tuberculose est transmise par voie aérogène, d’une personne atteinte de tuberculose pulmonaire à une personne non infectée. L’infection se transmet par un aérosol de microgouttelettes de sécrétions bronchiques (« droplet nuclei »), qui sont projetées dans l’air ambiant par la toux et sont inhalées par une personne saine entrant en contact avec les gouttelettes (Fig.1). Le risque de contamination dépend de la concentration des mycobactéries dans l’air ambiant, de la virulence des micro organismes, de la durée d’exposition, de la prédisposition de la personne en contact et en particulier de l’état de son système immunitaire (Deschaseaux, 2005).
Clinique
Classiquement, les symptômes de la tuberculose s’installent progressivement et persistent plus de 3 semaines. Ces symptômes, associant des signes généraux et respiratoires, sont non spécifiques occasionnant un retard de diagnostique et un risque de contamination de l’entourage. Les signes généraux sont marqués par une fièvre généralement modérée et à prédominance nocturne. Elle peut prendre un aspect oscillant avec des frissons dans certaines formes sévères. Les sueurs nocturnes sont très fréquentes, surtout dans les formes évoluées de tuberculose. Une altération de l’état général est observée mais souvent négligée par les patients. L’amaigrissement peut, dans les formes graves, dépasser 10 kg. L’anorexie et les malaises, fréquents dans la tuberculose évoluée, peuvent être les seuls signes de la maladie. La toux peut être absente au début de la maladie, puis devient de plus en plus fréquente et survient su tout le matin. Elle peut être non ou peu productive. Une toux fréquente et nocturne témoigne souvent d’une forme évoluée. Les sujets symptomatiques sont plus susceptibles d’avoir des bacilloscopies positives. Les douleurs thoraciques sont présentes en cas d’épanchements pleuraux (Bouhearoua, 2013).
|
Table des matières
Introduction
CHAPITRE I : SYNTHESE BIBLIOGRAPHIQUE
I.1. Historique de la tuberculose
I .2 Épidémiologie de la tuberculose
I.2.1 Dans le monde
I.2.2 En Afrique
I.2.3 Au Sénégal
I.3 Physiopathologie de la tuberculose
I.3.1 La transmission
I.3.2 Clinique
I.4 Mycobactéries responsables de la tuberculose
I.4.1. Classification
I.4.2 Caractères bactériologiques
I.4.2.1 Caractères culturaux
I.4.2.2 Caractères biochimiques
I.4.2.3 Caractères physicochimiques
I.4.3 Structure de la paroi des mycobactéries
I.5 Méthodes de diagnostic de la tuberculose
I.5.1 Diagnostic bactériologique
I.5.1.1 Prélèvements
I.5.1.2 Mise en évidence des agents de la tuberculose
a) Examen microscopique
b) Culture bactérienne
I.5.2 Diagnostic immunologique
I.5.2.1 Intradermo-réaction à la tuberculine (IDR)
I.5.2.2 Test de libération d’interféron gamma
I.5.3 Diagnostic moléculaire
I.5.3.1 Test basés sur l’amplification génique par PCR
I.5.3.2 Autres développements
I.6 Traitement de la tuberculose
I.6.1 Traitement prophylactique
I.6.2 Traitement curatif
I.6.3 Les mesures de prévention
I.6.4 La vaccination
I.7 Résistance du complexe tuberculeux aux antituberculeux
I.7.1 Résistance naturelle
I.7.2 Résistance acquise
CHAPITRE II : MATERIELS ET METHODES
II.1 Cadre de l’étude
II.2 Type et période de l’étude
II.3 Population d’étude
II.3.1 Critères d’inclusion
II.3.2 Critères de non inclusion
II.4 Recueil des données
II.5 Saisie et analyses des données
II.6 Matériels et réactifs
II.6.1 Matériels
II.6.2 Réactifs
II.7 Méthodologie
II.7.1 Prélèvements
II.7.2 Analyse des échantillons et description des procédures
II.7.2.1 Examen microscopique
II.7.2.2 Le test GeneXpert
CHAPITRE III : RESULTATS ET DISCUSSION
III.1 Résultats
III.1.1 Population d’étude
III.1.2 Description de la population d’étude
III.1.2.1 Aspects épidémiologiques
III.1.2.1.1 Répartition des patients examinés selon le sexe
III.1.2.1.2 Répartition des patients examinés selon l’âge
III.1.2.1.3 Répartition des patients examinés selon le département
III.1.2.2. Aspects cliniques
III.1.2.3 Aspects bactériologiques
III.1.2.3.1 Nature du prélèvement
III.1.2.3.2 Résultats d’examen microscopique direct
III.1.2.3.3 Résultats du GeneXpert
III.1.2.3.4 Comparaison entre l’examen microscopique et le GeneXpert
III.1.2.4 Prévalence et répartition des cas positifs selon les tranches d’âge et le sexe
III.1.2.4.1 Prévalence de la tuberculose pulmonaire
III.1.2.4.2 Répartition des cas positifs en fonction du sexe
III.1.2.4.3 Répartition des cas positifs selon les tranches d’âge
III.2 Discussion
CONCLUSION